「はしか」が増えている、というニュースを目にした方も多いのではないでしょうか。
2026年に入ってから、日本国内の麻疹(はしか)の報告数が増加しています。4月22日(第16週)時点で累計362例に達し、前年同期(78例)の4倍超のペースです。東京都が累計153例と突出して多く、神奈川・福岡・埼玉・愛知と続いており、飲食店や学校での集団感染も確認されています。国立健康危機管理研究機構(JIHS)は3月19日時点で「麻しんの発生に関するリスクアセスメント(2026年第一版)」を発出し、流行の継続に注意を呼びかけています。
世界に目を向けると、バングラデシュで疑い例19,161・確定2,897例・死亡166例が報告され、米国でも1,792例(4月23日時点)と、いずれも近年最大級の流行が続いています。日本の流行は、世界的な麻疹再興の文脈の中にあります。
はしかは「過去の病気」ではありません。どの世代にリスクがあるのか、自分は大丈夫なのか——答えは、生まれた年にあります。
この記事のポイント
はしか(麻疹)——感染力と、侮れない合併症
麻疹ウイルスは、数ある感染症のなかでも飛び抜けた感染力を持っています。
インフルエンザの場合、1人の患者から感染が広がるのは平均2〜3人程度です。麻疹は12〜18人。免疫のない集団に1人の患者が入ると、同じ空間にいるだけでほぼ全員に広がる可能性があります。
理由は感染経路にあります。麻疹ウイルスは空気感染します。飛沫が落ちた後も、空中を漂う微細な粒子(エアロゾル——いわば「ウイルスの霧」のようなもの)で感染が成立する。患者がその場を立ち去った後でも、条件によっては最大2時間程度、ウイルスが空気中に残ることがあります。マスクや手洗いだけでは防ぎきれないのが、麻疹の厄介なところです。
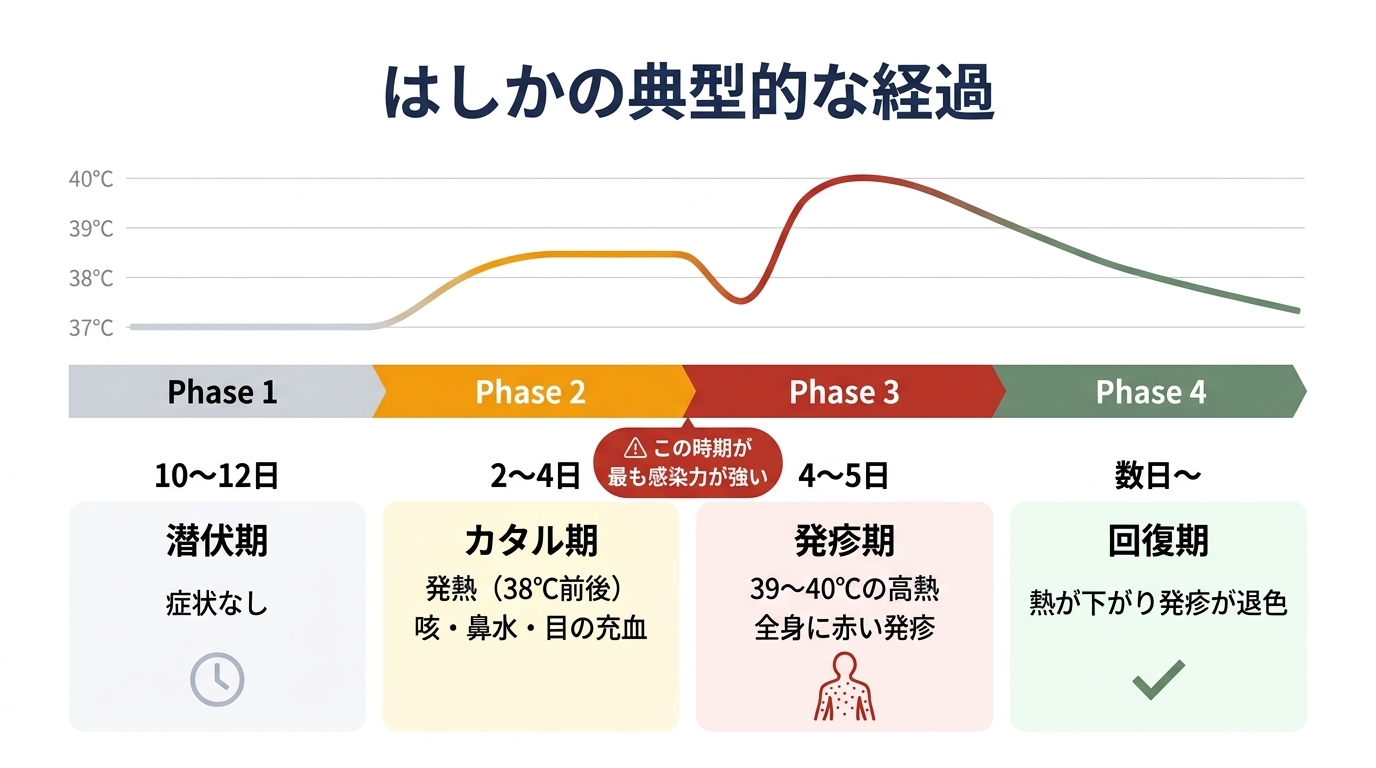
潜伏期間は約10〜12日。その後、38℃前後の発熱とともに、咳・鼻水・目の充血が出現します(「カタル期」と呼ばれる、風邪に似た時期です)。2〜4日続いた後、いったん熱が下がりかけたところで39〜40℃の高熱が再び出て、全身に赤い発疹が広がります。
感染力があるのは発疹の約4日前から4日後までで、最も強いのは発疹が出る前です。本人が「はしかだ」と気づく前に、すでに周囲に広げてしまっている。これが、集団感染が起きやすい理由のひとつです。
合併症——「軽い病気」ではない
「はしかは子どもがかかるもの」「一度かかれば大丈夫」というイメージがあるかもしれません。しかし、麻疹は合併症のリスクがある感染症です。
- 麻疹肺炎:重い合併症のひとつで、成人で重症化しやすく、麻疹による死亡の主因
- 麻疹脳炎(約1,000例に1例):発疹が出た後に発症し、後遺症を残すことがある
- SSPE(亜急性硬化性全脳炎):感染から5〜10年後に発症する遅発性合併症。進行性の神経疾患で、現時点で根治的な治療法はない。カリフォルニア州の調査では、5歳未満で麻疹に感染した場合のSSPEリスクは従来推定(10万人に1人程度)よりかなり高い可能性が示されている
さらに、麻疹ウイルスにはもうひとつ厄介な性質があります。麻疹は一時的に免疫を弱らせるだけでなく、これまでに獲得した他の感染症への免疫の記憶を弱めてしまうことがわかっています(「免疫の記憶喪失」と呼ばれる現象です)。つまり、麻疹そのものが治っても、回復後しばらくは他の感染症にもかかりやすくなる可能性があります。
特に注意が必要なのは、大人の麻疹です。小児に比べて肺炎や肝機能障害の合併率が高く、入院が必要になるケースも少なくありません。妊婦が感染した場合は重症化や流産・早産など母児への影響が懸念されています。
先進国でも麻疹による死亡例はゼロではありません。裏を返せば、ワクチンで感染そのものを防げれば、これらの合併症のリスクは大きく減らせます。麻疹は、予防手段がはっきりしている感染症です。
2026年、何が起きているのか
2026年の麻疹報告は、年明けから増加傾向が続いています。第14週(3月30日〜4月5日)時点で累計236例、4月15日時点で299例、第16週(4月13日〜19日)の終了時点で累計362例と、わずか1か月で約120例増えるペースです。第15週単週で62例、第16週単週で57例と、流行は減速していません。2025年の年間報告数(265例)は、2026年はすでに3か月半で超えました。
地域別では、東京都が累計153例と突出して多く、人口100万人あたりでも21.4例で全国平均(2.9例)の約7倍に達します。次いで神奈川県36例・福岡県34例・埼玉県24例・愛知県23例・千葉県22例と、都市部を中心に報告が相次いでいます。福岡県は前年までの傾向と比べて報告数が顕著に増えており、新たなホットスポットになりつつあります。検出された遺伝子型はB3型が主流で(第14週時点で155例中98例、約63%)、次いでD8型でした。いずれも海外で流行している型で、海外からの輸入例をきっかけに、国内での二次感染が広がっているとみられています。
推定感染地域でも、国内感染が259例(72%)と過半を占める一方、国外感染も33例、国内・国外いずれかが特定できないものが9例、不明が61例と、国内伝播の連鎖がはっきり見えるフェーズに入っています。
具体的なクラスターも報告されています。東京・新宿の飲食店では、20代男性の従業員9人が集団感染。愛知県では県立高校を起点にクラスターが発生し、その後さらに拡大しました。いずれも、発疹が出る前の段階で周囲に広がったケースです。
患者の年代分布は、20代が33%で最多、次いで30代21%、15-19歳17%、40代12%と続き、10-20代だけで全体の約半数を占めます(n=362)。これは後述する「1回接種世代」の年齢帯と重なります。一方で、5歳未満の小児(0歳1%+1-4歳2%)も約3%含まれており、海外渡航者からの伝播が乳幼児に届いている例もあります。
JIHSは2026年4月20日の最新情報で、「10-20代の患者では、2回のワクチン接種が済んでいない方や接種歴が不明な方が約半数」と注意喚起を出しました。集団免疫の薄い世代に流行が集中しているという構図が、データから読み取れます。
世界の流行と日本との関係
日本の麻疹増加は、世界的な再興の波の一部と見るのが自然です。
WHO Disease Outbreak News(DON598)の “Situation at a glance” によれば、バングラデシュで2026年3月15日〜4月14日の1か月間に疑い例19,161例・確定例2,897例・死亡166例(致命率 0.9%)が報告されました。確定例の約79%が5歳未満の小児で、64地区中58地区(全8管区)に広がっています。米国でもCDCが2026年4月23日時点で年内1,792例を確認しています。2025年は2,288例で米国の麻疹排除(2000年宣言)以降の年間最多を更新しており、2026年もそれに次ぐペースで推移しています。
日本の国外感染33例の渡航先内訳を見ると、インドネシアが13例で最多、ニュージーランド7例、インド4例と続きます。アジアと太平洋圏で循環している麻疹ウイルスが、出張・観光・帰省を介して国境を越えてくる構造が見えます。
なぜ世界中で再興しているのか、要因は複数あります。
- COVID-19パンデミック中の接種遅れ:多くの国で2020〜2022年にMRワクチンの定期接種・キャッチアップが滞り、世界全体で数千万人の小児が1回目を逃したとWHOは推計しています
- 集団免疫の閾値(95%)を割り込んだ国の増加:麻疹は感染力が極めて強いため、2回接種率を集団全体で95%以上維持しないと流行を止められません
- 国境再開と移動の回復:2023年以降の国際往来回復で、流行国から非流行国へのウイルス持ち込みが増えています
日本の場合、令和5(2023)年度の麻疹含有ワクチン定期接種率は第1期 94.9%・第2期 92.0%で、いずれも目標の95%に届いていません(JIHS集計)。免疫の薄い層が一定数あるところに海外からウイルスが持ち込まれれば、国内で広がりやすい。いま起きているのは、まさにその構造です。
つまり、日本だけが特別に流行しているのではなく、世界が流行している中で日本も例外ではいられなくなった——という見方が実情に近いと言えます。海外渡航者・帰国者だけの問題ではなく、国内で日常生活を送る人にとっても、自分の接種歴を確認しておく価値があります。
「空白世代」と接種回数の落とし穴
麻疹ワクチンの定期接種制度は、時代によって大きく変わってきました。生まれた年によって、接種回数が異なります。
| 生年月日 | 制度上の位置づけ | 想定 |
|---|---|---|
| 1972年9月30日以前生まれ | 定期接種前世代 | 制度上、定期接種の機会がなかった可能性が高い。自然感染による免疫保有者が多いと考えられる |
| 1972年10月1日〜1990年4月1日生まれ | 原則1回接種世代 | 1回のみで終わっている人が多い |
| 1990年4月2日〜2000年4月1日生まれ | 特例措置で2回目の機会があった世代 | 2回目を受けた人と受けていない人が混在 |
| 2000年4月2日以降生まれ | 2回定期接種世代 | 2回接種の機会がある(接種漏れはあり得る) |
なお、1972年9月30日以前生まれの方も、抗体価が不明な場合や医療・介護従事者の方、渡航を予定している方は、念のため確認をお勧めします。
麻疹ワクチンが1978年10月に定期接種化された当時、対象は生後12〜72月(1〜6歳)の小児でした。制度史として整理すると、1972年10月1日〜1990年4月1日生まれが原則1回接種世代にあたります。とくに1970年代後半〜1980年代生まれは、現在の流行で接種歴確認を強く勧めたい中核の年代です。1990年4月2日〜2000年4月1日生まれは、2008年度〜2012年度のキャッチアップ接種(第3期=中学1年相当・第4期=高校3年相当)で2回目の機会があった世代ですが、実際に受けていない人も含まれます。
ワクチン1回の接種で免疫がつく割合は約93%。残りの7%は、接種しても十分な抗体が作られていない可能性があります。つまり1回接種世代には、初回から十分な免疫がつかなかった人が一定数含まれます。
2回接種であれば免疫獲得率は約97%に上昇し、長期にわたって高い免疫が維持されます。現在の定期接種が2回になっている理由は、ここにあります。
2008年度〜2012年度(2008年4月〜2013年3月)の5年間に限り、中学1年生相当(第3期)と高校3年生相当(第4期)を対象にした追加接種(キャッチアップ接種)が行われました。この時期に2回目を受けた方は問題ありません。ただし、対象時期に受けそびれた方は、今も1回接種のままです。
報告例の接種歴データが裏づけるもの
第16週時点の累計362例の接種歴別内訳は、接種なし64例(約18%)、1回接種42例(約12%)、2回接種105例(約29%)、不明151例(約42%)でした。未接種・1回のみ・不明を合わせると257例で、全体の約71%にのぼります。集団免疫から外れた方々に発症が集中している構図が、より鮮明に見えてきます。
一方で、2回接種後の発症も105例(約29%)あります。2回接種で約97%に免疫がつくとはいえ、長年たって抗体が下がる方もいる(2次的な減衰)ためです。2回接種後の発症は典型的な麻疹より症状が軽い修飾麻疹となることが多く、周囲に広げる力も弱いと報告されています。ただし感染性がゼロではないため、疑う場合は通常の麻疹と同様に対応が必要です。2回接種を完了することと、その記録を残すこと——その両方が、自分と社会を守るうえで重要です。
外来ではしかの相談を受けるとき、「1回世代」の方が多い印象があります。母子手帳を持参される方もいますが、手元にないという方のほうが多い印象です。もしこの年代に当てはまるなら、まず自分の接種歴を確認してみてください。
今からできること——接種歴の確認と対策

まず、母子手帳で「麻疹」「MR」「麻疹風疹混合」などの記録を確認してください。2回接種済みが確認できた方は、追加の対応は不要です。
接種が1回のみ、または記録が不明の方は、上の3ステップで対応できます。母子手帳が手元にない方は、採血による抗体価検査で確認できます(自費で数千円程度)。接種歴が不明な場合、抗体価検査を省いてMRワクチンを2回接種してしまうという選択肢もあります。過去に接種済みでも、追加接種による健康上のリスクはありません。ただし、妊娠中はMRワクチンを接種できません。妊娠を希望する場合も、接種後2か月程度は避妊が必要です。接種のタイミングについてはかかりつけ医に相談してください。なお、マイナポータルで定期予防接種の記録を確認できる場合もあります。自治体によって対応状況が異なるため、あわせて確認してみてください。
MRワクチンの追加接種は自費で5,000〜10,000円程度です。
お子さんの保護者の方へ
1歳になったら1回目、小学校入学前の1年間(年長児)で2回目——この定期接種スケジュールを確実に済ませてください。武田薬品の回収による供給不足の影響で接種が遅れている場合は、特例措置(2027年3月末まで延長)の対象になります。かかりつけの小児科に確認してください。
海外渡航を予定している方
麻疹は世界的に流行が続いており、海外からの輸入例が引き続き報告されています。とくに2026年は、バングラデシュ・米国・ベトナム・インドネシア・インド・ニュージーランドなどで流行が継続しており、日本の国外感染例の渡航先もこれらの国に集中しています。
渡航先がこれらの国に該当する場合に限らず、麻疹流行国は世界各地で増えているため、渡航計画を立てた段階で接種歴を確認することを勧めます。2回接種が完了していない場合は、できるだけ早め(2回目まで完了するなら4週間以上の間隔が必要)にMRワクチンの接種を済ませてください。出発まで時間がない場合は、1回でも接種すれば未接種よりは確実にリスクが下がります。
帰国後に発熱や発疹が出た場合、麻疹の可能性を念頭に医療機関を受診する前に必ず電話で相談してください。空気感染するため、待合室での周囲への伝播を避ける配慮が必要です。
もし麻疹患者と接触したら
ワクチン未接種の方が麻疹患者と接触した場合でも、72時間以内にMRワクチンを接種すれば、発症を予防できる可能性があります。ニューヨーク市のアウトブレイク時の観察研究では、接触後のワクチン接種(曝露後予防)で約83%の予防効果が報告されています(観察研究のため、推定値には一定の幅があります)。72時間を過ぎた場合でも、6日以内であれば免疫グロブリンの投与が選択肢になります。
接触の可能性がある場合は、すみやかにかかりつけ医または保健所に相談してください。
ワクチン供給について
2024年の一部製品の自主回収以降、MRワクチンの供給には地域差や医療機関ごとの差が生じてきました。厚生労働省は2026年度の納入量について例年と同等以上の見込みとしていますが、1社製品は2026年6月頃まで出荷停止見込みであり、医療機関によって在庫状況は異なります。
厚生労働省は対応策として、定期接種対象者の接種期間を2年間延長(2027年3月31日まで)する特例措置も実施しています。接種を希望する方は、事前に医療機関へ在庫状況を問い合わせておくと安心です。
はしかの流行は、個人の免疫の問題であると同時に、社会全体の免疫の問題でもあります。
ワクチンを打てない方——免疫不全の方、妊婦、月齢の低い赤ちゃん——を守るためには、周囲の人たちが十分な免疫を持っていることが前提になります。自分の免疫を確認することは、自分だけでなく周りの人を守ることにもつながります。
まず、母子手帳を開くことから始めてみてください。
なお、2026年3月には第一三共のMMRワクチン「ミムリット」が、薬事審議会の部会で日本33年ぶりに承認了承されました(正式承認・流通開始時期は最新情報の確認が必要です)。はしか・風疹に加えておたふくかぜも1本で予防できる選択肢になる見通しです。詳しくは「MMRワクチン、日本で33年ぶりに復活へ」をご覧ください。
2026年の流行がなぜ今起きているのか、その疫学的な背景を知りたい方は「なぜ今、麻疹なのか——2026年の流行を疫学で読み解く」もあわせてご覧ください。
第16週時点で2回接種歴のある105例(全患者362例中29%)の臨床像、診断の落とし穴、二次感染リスクについては「2回接種でも発熱と発疹?修飾麻疹(modified measles)の見極め」で整理しています。
参考文献
-
国立健康危機管理研究機構(JIHS). 麻しんの発生状況について(2026年4月20日). https://id-info.jihs.go.jp/relevant-information/measles/20260420-about-situation/index.html(参照日: 2026-04-30)
-
国立健康危機管理研究機構(JIHS). 麻しんの発生に関するリスクアセスメント(2026年第一版)(2026年3月19日時点). https://id-info.jihs.go.jp/risk-assessment/measles/measles_ra_2026_1.pdf(参照日: 2026-04-30)
-
国立健康危機管理研究機構(JIHS). 麻疹 発生動向調査 速報グラフ 2026年 第16週(2026年4月22日現在). https://id-info.jihs.go.jp/surveillance/idwr/diseases/measles/graph/2026/meas26-16.pdf(参照日: 2026-04-30)
-
国立健康危機管理研究機構(JIHS). 麻疹 発生動向調査 速報グラフ 2026年. https://id-info.jihs.go.jp/surveillance/idwr/diseases/measles/graph/2026/index.html(参照日: 2026-04-30)
-
東京都感染症情報センター. 麻しんの流行状況(東京都 2026年). https://idsc.tmiph.metro.tokyo.lg.jp/diseases/measles/measles/(参照日: 2026-04-30)
-
国立健康危機管理研究機構(JIHS). 麻しん|感染症情報提供サイト. https://id-info.jihs.go.jp/infectious-diseases/measles/index.html(参照日: 2026-04-30)
-
厚生労働省. 麻しん風しん混合(MR)ワクチンの供給状況について. https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/kenkou_iryou/kenkou/kekkaku-kansenshou03/index_00002.html(参照日: 2026-04-30)
-
難病情報センター. 亜急性硬化性全脳炎(SSPE). https://www.nanbyou.or.jp/entry/42(参照日: 2026-04-30)
-
Perry RT, et al. The Clinical Significance of Measles: A Review. J Infect Dis. 2004;189(Suppl 1):S4-S16. doi:10.1086/377712
-
Wendorf KA, et al. Subacute Sclerosing Panencephalitis: The Devastating Measles Complication That Might Be More Common Than Previously Estimated. Clin Infect Dis. 2017;65(2):226-232. doi:10.1093/cid/cix302
-
Arciuolo RJ, et al. Effectiveness of Measles Vaccination and Immune Globulin Post-Exposure Prophylaxis in an Outbreak Setting—New York City, 2013. Clin Infect Dis. 2017;65(11):1843-1847. doi:10.1093/cid/cix639
-
WHO. Measles vaccines: WHO position paper — April 2017. Wkly Epidemiol Rec. 2017;92(17):205-228. https://www.who.int/teams/immunization-vaccines-and-biologicals/policies/position-papers/measles(参照日: 2026-04-30)
-
WHO Disease Outbreak News (DON598). Measles – Bangladesh. 2026年4月22日. https://www.who.int/emergencies/disease-outbreak-news/item/2026-DON598(参照日: 2026-04-30)
-
CDC. Measles Cases and Outbreaks (2026 in the United States). https://www.cdc.gov/measles/data-research/index.html(参照日: 2026-04-30)
-
国立健康危機管理研究機構(JIHS). 麻しん含有ワクチンの定期接種と供給状況について(IASR Vol.46). https://id-info.jihs.go.jp/surveillance/iasr/IASR/Vol46/545/545r10.html(参照日: 2026-04-30)
よくある質問
はしか(麻疹)のワクチンを打ったかどうか、どうやって確認できますか?
はしかのワクチンは何回打てば大丈夫ですか?
はしかのワクチンが1回しか打っていない世代はどこですか?
MRワクチンの追加接種の費用はいくらですか?
はしかの患者と接触した場合、どうすればいいですか?
はしかのワクチンを何回打ったか覚えていません。もう一度打っても大丈夫ですか?
なぜ2026年に日本で麻疹がこんなに増えているのですか?
流行ニュースシリーズで読む
同じシリーズの他の記事です。気になるところから読み進めてみてください。
- 鳥インフルエンザ(H5N1 B3.13株)はなぜ軽症が多いのに警戒されるのか — 鼻と肺、両方で増えるという発見
米国のA(H5)鳥インフルヒト感染は71例・死亡2例(確認例ベース・JIHS 2026-01-22時点)、乳牛流行の中心遺伝子型がB3.13。なぜ軽症と警戒が両立するのか、EID 2026年5月号の2論文(鼻腔上皮・肺組織)から読み解きます。
- ハンタウイルスってどんな病気?クルーズ船の集団感染ニュースから読み解く
2026年5月、南大西洋のクルーズ船MV Hondiusでハンタウイルスの集団感染(5月8日時点8例・検査確定6例・死亡3例)。HFRSとHCPSの違い、アンデスウイルスの例外、日本での扱いを感染症専門医が一般向けに整理します。
- 2回接種でも発熱と発疹?修飾麻疹(modified measles)の見極め
2回接種者でも稀に発症する修飾麻疹(modified measles)は症状が軽く非典型的で、IgM陰性でも否定できません。臨床像・診断の落とし穴・二次感染リスクを感染症専門医が解説。
- 焼肉だけ警戒では足りない——夏前に整える腸管出血性大腸菌(EHEC)対策と血便の判断軸2026
O157など腸管出血性大腸菌(EHEC)は少量で発症する稀な食中毒。家庭の予防4つの経路と血便・成人HUSの判断軸を専門医が整理(2026年5月時点)。
- マダニ感染症SFTS、千葉県で飼い猫が初確認 — GW前の予防と受診の目安
2026年4月、千葉県で飼い猫のSFTS感染が県内初確認。致死率約20〜27%のマダニ感染症、GW前の予防と受診目安を専門医が解説。

