抗生物質の登場からおよそ80年。感染症による死亡は劇的に減り、安全な手術が可能になり、現代医療の多くがこの薬の存在を前提に成り立っています。その「前提」が、今、少しずつ崩れようとしています。
2024年にLancetが発表した研究によると、2025年から2050年までに、世界で累計3,910万人が薬剤耐性に起因して死亡すると推計されているからです。
AMR(Antimicrobial Resistance)——抗生物質が効かなくなる現象——は、もはや「将来の脅威」ではありません。2021年時点で、世界ではすでに年間114万人が薬剤耐性に起因して命を落としています。
日本でも他人事ではありません。市中で膀胱炎を起こした大腸菌が通常の抗菌薬に耐性を示すケースは、日本の外来でも珍しくなくなっています。院内では、メチシリン耐性黄色ブドウ球菌(MRSA)の割合も依然高く、EU/EEA平均を上回る水準が続いています。
外来で「抗生剤をもらえますか」という声が今日も聞かれます。この記事では、薬剤耐性菌とは何か、なぜ広がるのか、そして一人ひとりに何ができるかを整理します。
この記事のポイント
薬剤耐性菌とは
抗生物質(抗菌薬)は、例えば細菌の細胞壁を壊したり、タンパク質の合成を邪魔したりして、細菌の増殖を抑える薬です。
薬剤耐性菌とは、こうした攻撃をかわす能力を持つようになった細菌です。薬が効かないため、感染しても使える治療の選択肢が限られ、場合によっては使える薬がまったくない状態になります。
「スーパーバグ」という言葉を聞いたことがある方もいるかもしれません。複数の抗菌薬に同時に耐性を持つ多剤耐性菌のことで、特に問題になっているのがこのタイプです。
AMRの核心は「毒性の強さ」ではなく「治療困難化」にあります。同じ細菌でも、感受性菌(薬が効く菌)と耐性菌では、病気を起こすメカニズム自体は多くの場合大きく変わりません。問題は、感染してから使える薬の選択肢が著しく狭まることです。感染後に手詰まりになるのが、AMRの本質的な怖さです。
なぜ耐性は生まれるのか
耐性は、進化の産物です。
細菌は数十分に1回のペースで分裂します。その過程でときどき変異が起きる。偶然、抗菌薬が効きにくい変異を持った菌が現れたとき、抗菌薬の存在はその菌に有利な環境を作り出します——耐性を持たない菌は死滅し、耐性菌だけが残って増殖します。耐性菌だけが生き残るこの仕組みは、抗菌薬を使えば使うほど加速します。
もうひとつ厄介な性質があります。「耐性遺伝子」は細菌同士で水平伝播できます。プラスミドと呼ばれる小さなDNA断片を介して、ある菌が持つ耐性を別の菌に直接受け渡せる——いわば「耐性という武器」を隣の菌に手渡すようなものです。異なる種の細菌どうしでもこれが起きるため、ひとつの菌が獲得した耐性が、同じ環境にいる別の菌へ伝わることがあります。
耐性が広がる主な原因は3つです。
- ヒトへの不適切な使用:ウイルス性の風邪への抗菌薬投与、処方の自己判断による中断
- 農畜産業での大量使用:家畜の感染予防・成長促進目的の抗菌薬使用(日本を含む多くの国で規制強化中)
- 環境への排出:工場排水・畜産廃水に含まれる抗菌薬による河川・土壌の汚染
AMRは人間だけでなく、動物・環境にまたがる「ワンヘルス」の課題です。特定の国や地域だけでは解決できません。グローバルな連携が必要な理由はここにあります。
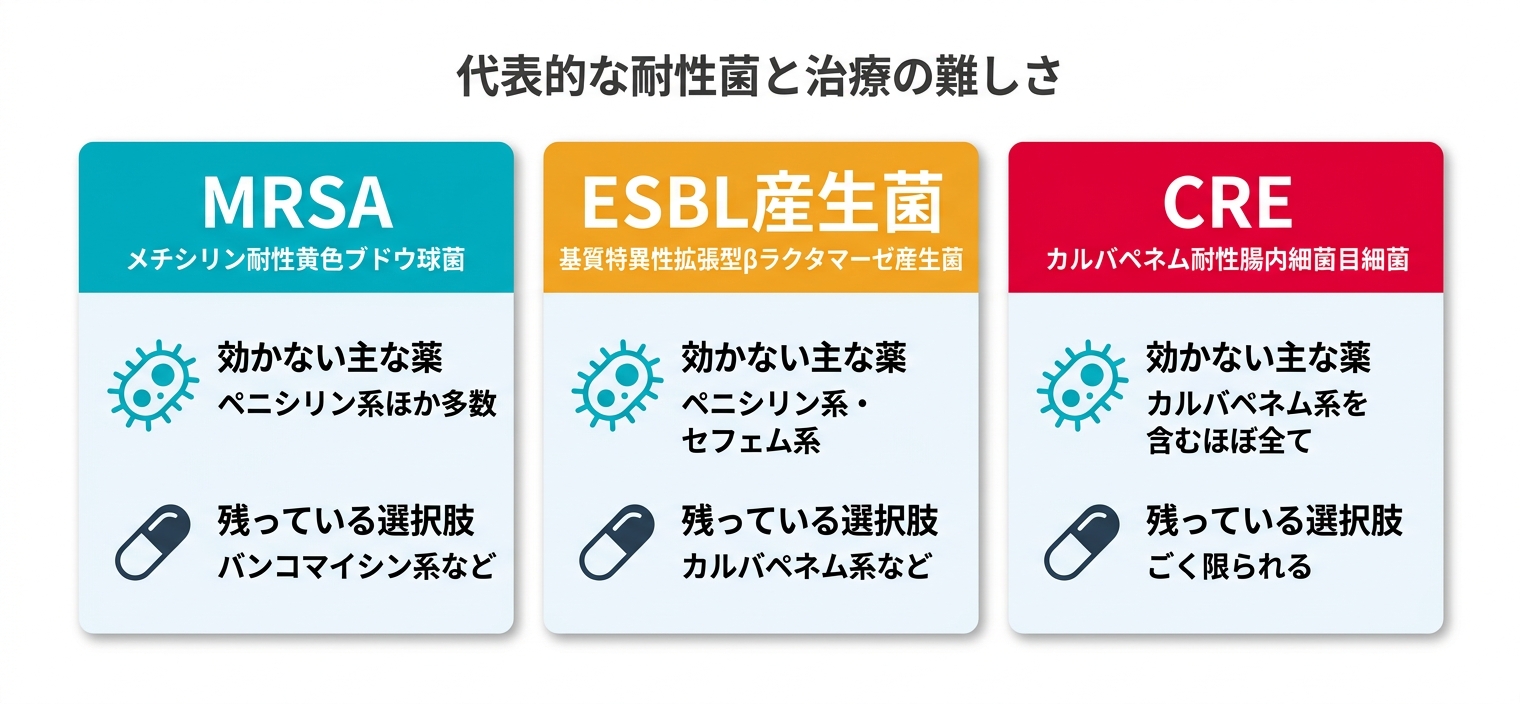
代表的な耐性菌——MRSA・ESBL・AmpC・CRE
外来から入院、地域医療から国際社会まで、現場で問題になる耐性菌は数多くあります。ここではよく外来・病棟で名前が挙がる4タイプを概観します。各タイプの詳細は、専用記事で深掘りしています。
MRSA(メチシリン耐性黄色ブドウ球菌)
黄色ブドウ球菌は皮膚の常在菌で、傷口や手術部位から感染して敗血症・蜂窩織炎(皮膚の感染症)・肺炎などを起こすことがあります。MRSAはその黄色ブドウ球菌が、ペニシリン系を中心とした多くの抗菌薬に耐性を持ったものです。
MRSAに関連する死亡は、世界で1990年の26.1万人から2021年の55.0万人へと倍増しました。耐性菌の中でも増加幅が大きいグループのひとつです。このうち薬剤耐性に直接起因する死亡に絞ると、5.72万人から13.0万人へと、やはり2倍以上に増えています。
日本ではMRSAの割合は依然高水準で推移しています。EU/EEAでは2023年の加重平均が15.8%でしたが、国際比較ではサーベイランス対象や分母の違いに注意が必要です。
ESBL産生菌(基質特異性拡張型βラクタマーゼ産生菌)
大腸菌や肺炎桿菌などが、ペニシリン系・セフェム系(第3世代まで)の幅広い抗菌薬を分解する酵素(ESBL)を獲得したものです。
健康な人の腸内からも検出されることがあり、保菌しているだけでは通常問題になりません。ただし免疫が低下したとき、手術後、尿路感染症を起こしたときなどに、思いのほか治療に苦労するケースがあります。例えば膀胱炎で受診した方に「通常の抗菌薬が効きにくい菌が出ています」と伝えなければならない場面が、外来では以前より増えています。病院の外にまで広がったESBL産生菌が、市中の膀胱炎で薬が効かない時代を生み出しているのが現状です。
AmpC産生菌
AmpCは、エンテロバクター属(Enterobacter cloacae complex)やセラチアなどが染色体上に持つ、ESBLとは別系統のβラクタマーゼです。第3世代セフェムへの「誘導耐性」が問題になります。検査では一見セフェム感受性に見えても、治療中に耐性が前面に出てくることがあるため、菌種を見て「AmpC リスクの高い菌か」を最初から判断することが臨床では重要です。IDSA 2024ガイドラインでAmpC リスクの高い菌種・推奨レジメンが整理され、セフェピムとピペラシリン/タゾバクタムの使い分けが明確になりました。
CRE(カルバペネム耐性腸内細菌目細菌)
カルバペネム系抗菌薬は、他の薬が効かないときの「最後の切り札」です。CREはその切り札すら効かない耐性菌で、「悪夢の耐性菌」とも呼ばれます。
グラム陰性菌におけるカルバペネム耐性は、2021年に世界で103万人の関連死亡、21.6万人の起因死亡と推計されています。使える抗菌薬がほとんど残っていない菌の報告もあり、「治療不能な感染症」が現実のものになりつつあります。耐性菌に感染すると治療が長引いたり、副作用の強い薬を選ばざるをえなかったり、入院が必要になったりします。軽い感染症でも耐性菌が関与することで管理が格段に難しくなる——その積み重ねが、世界規模の死亡数につながっています。
数字で見るAMRの現状
データで目立つのは、年齢による格差です。1990年から2021年の間に、5歳未満の子どものAMR死亡は50%以上減少しました。ワクチン接種率の向上や衛生環境の整備の成果と考えられています。
一方、70歳以上の死亡は80%以上増加しています。高齢化が進む社会では、AMRの負担が高齢者に集中していきます。超高齢社会の日本には、特に身近な数字です。
低・中所得国を対象とした推計研究では、手指衛生を含む感染予防策の強化により、AMR関連死亡のかなりの部分が回避可能と推計されています。新薬の開発を待たなくても、今ある手段で相当数の命を守れる——そう示した研究です。
日本の取り組み——AMRアクションプラン2023-2027
日本では2016年に初の国家AMRアクションプランが策定され、2023年に改訂版(2023-2027)が発効しています。
成果として、経口の第3世代セファロスポリン系・フルオロキノロン系・マクロライド系抗菌薬の使用量は2015〜2021年の間に40〜45%減少しました。先進国の中でも顕著な改善です。
ただし「使用量が減れば耐性も減る」とはならないのが難しいところです。日本のAMR関連のDALY(障害調整生存年)は同期間に増加しており、使用量を減らすだけでは、すでに広がった耐性菌を封じ込めるには足りない、ということです。
毎年11月は「AMR対策推進月間」として、全国的な普及啓発活動が展開されます。厚生労働省・国立健康危機管理研究機構のAMR臨床リファレンスセンターでは、患者向け・医療者向けのわかりやすい資料を公開しています。
感染症専門医の外来から
外来で「熱と咳が続いているので、抗生剤をもらえますか」と相談される方は、今でも少なくありません。
その気持ちはよくわかります。早く治したい。何かを飲めば安心できる。薬を出してもらえないと「診てもらえていない」と感じることもあるかもしれません。
ただ、風邪の大半はウイルスが原因で、ウイルスには抗菌薬は効きません。そして抗菌薬を飲むたびに、自分の腸内にいる細菌は「耐性訓練」を積むことになります。次に本当に抗菌薬が必要な感染症にかかったとき、自分が持っている菌がすでに耐性を持っていたとしたら——。
「今」の抗菌薬の使い方が、「未来」の自分の治療を左右する——これがAMRの、気づかれにくい現実です。
だからこそ、「抗生剤を出さない=薬を出し惜しみしている」ということではありません。「菌が原因かどうか」「細菌性であっても抗菌薬が必要な重症度か」を判断したうえで、不要な場合は処方しないのが適切な医療です。気になることがあれば、診察室で確認してみてください。
私たちにできること
抗菌薬を求める前に、一度立ち止まってみてください。発熱・咳・鼻水の原因の多くはウイルスで、抗菌薬は効きません。医師が細菌感染の可能性は低いと判断した場合、抗菌薬を処方しないことがほとんどです。
もし抗菌薬が処方された場合は、症状が改善しても自己判断で中断せず、処方された日数・量どおりに使い切ることが大切です。残った薬を取っておいたり、他人に渡したりすることも避けてください。
そして感染そのものを防ぐことも、AMR対策の重要な一手です。手洗いなどの基本的な感染予防は、耐性菌の拡大を抑える効果がエビデンスとして確立されています。肺炎球菌ワクチンやHibワクチンの普及も、感染症の予防を通じてAMR関連死の低減に寄与しうることが示されています。抗菌薬を使わずに済む機会を増やすことが、耐性の拡大を遅らせます。
抗菌薬は使えば「減る」資源です。80年前に人類が手にした恩恵を次の世代へ渡せるかどうか——それは、私たちの日常の一つひとつの選択にかかっています。
参考文献
- Antimicrobial Resistance Collaborators. Global burden of bacterial antimicrobial resistance in 2019: a systematic analysis. Lancet. 2022;399(10325):629-655. doi:10.1016/S0140-6736(21)02724-0
- GBD 2021 Antimicrobial Resistance Collaborators. Global burden of bacterial antimicrobial resistance 1990–2021: a systematic analysis with forecasts to 2050. Lancet. 2024;404(10459):1199-1226. doi:10.1016/S0140-6736(24)01867-1
- Okeke IN, et al. The scope of the antimicrobial resistance challenge. Lancet. 2024;403(10443):2426-2438. doi:10.1016/S0140-6736(24)00876-6
- Lewnard JA, et al. Burden of bacterial antimicrobial resistance in low-income and middle-income countries avertible by existing interventions: an evidence review and modelling analysis. Lancet. 2024;403(10443):2439-2454. doi:10.1016/S0140-6736(24)00862-6
- 厚生労働省. 薬剤耐性(AMR)対策アクションプラン(2023-2027)概要. https://www.mhlw.go.jp/content/10900000/ap_gaiyou.pdf(参照日: 2026-03-26)
- 国立健康危機管理研究機構. Nippon AMR One Health Report(NAOR)2024. https://www.mhlw.go.jp/content/10900000/001477833.pdf(参照日: 2026-03-26)
- European Centre for Disease Prevention and Control (ECDC). Antimicrobial resistance in the EU/EEA (EARS-Net) — Annual Epidemiological Report 2023. https://www.ecdc.europa.eu/en/publications-data/antimicrobial-resistance-eueea-ears-net-annual-epidemiological-report-2023(参照日: 2026-03-26)
- 国立健康危機管理研究機構 AMR臨床リファレンスセンター. かしこく治して、明日につなぐ. https://amr.jihs.go.jp/(参照日: 2026-03-26)
よくある質問
薬剤耐性菌(AMR)とは何ですか?
風邪に抗生物質は効きますか?
AMRによる死亡者はどのくらいいますか?
薬剤耐性菌を防ぐために個人でできることはありますか?
処方された抗生物質を途中でやめるとどうなりますか?
薬剤耐性菌・抗菌薬選択シリーズで読む
本記事は薬剤耐性菌・抗菌薬選択シリーズの総論編です。各論や周辺テーマを以下の記事で扱っています。気になるところから読み進めてみてください。
- AmpC産生菌の治療戦略——IDSA 2024を5軸で読み解く
AmpC産生菌の治療をIDSA 2024を軸に整理。菌種別リスク、セフェピムとP/Tの使い分け、日本の疫学を感染症専門医が解説。
- ESBL産生菌とは何か——病院の外にまで広がった「薬が効かない菌」の正体
ESBL産生菌とは何か。大腸菌や肺炎桿菌が持つ耐性酵素の正体、病院の外への拡散、治療の選択肢を感染症専門医が解説。
- 膀胱炎の薬が効かない時代 — 知っておきたいリスクと対策
膀胱炎の薬が3割効かない時代。リスク・予防・ESBL耐性菌の問題まで感染症専門医が解説。
- doxy-PEP(ドキシペップ)— 個人に出した薬が、なぜ集団の問題になるのか
性交後72時間以内にドキシサイクリン200mgを飲むdoxy-PEP(ドキシペップ)は、梅毒とクラミジアを大きく減らせる予防策です。でも淋菌の耐性菌は同時期に増えています。1人に出した処方なのに、地域全体の数字と未来の収支に跳ね返る薬。その不思議な構造を、4本のランダム化試験と3つの実装研究から読み解きます。
- 感染性心内膜炎 JCS 2026ガイドライン・9年ぶり改訂で現場は何が変わるか
JCS 2026感染性心内膜炎ガイドラインの改訂点を、2023 Duke-ISCVID・ESC 2023・POET・EASEと重ねて整理。診断・治療・外科・予防の4軸で現場の変化を感染症専門医が解説。

