焼肉だけ警戒では足りない——夏前に整える腸管出血性大腸菌(EHEC)対策と血便の判断軸2026

2025年8月から9月にかけて、島根県安来市の飲食店で加熱不十分のハンバーグ等を原因食品とする、腸管出血性大腸菌(EHEC)O157食中毒が発生し、患者は7都県で100人、入院32人、溶血性尿毒症症候群(HUS)6人にのぼりました。2026年に入ってからも、各地で散発例の届出が続いています。岡山県は2026年4月の患者数が10例以上に達したことを受けてEHEC感染症注意報を発令(2026年4月27日)、埼玉県や佐賀県でも週単位で散発例の報告が継続しています。米国でも、生チェダーチーズと生乳を原因とするO157:H7集団感染が3州・9例で報告され、5歳未満の小児が半数を占め、入院3例・HUS1例が出ました(米CDC・2026年4月終息)。例年5月から国内の届出が増え始める季節パターンを踏まえると、本記事の公開時点はまさに増加期に入る入り口にあたります。本記事は2026年5月時点の最新統計と運用に基づきます。
この記事のポイント
2025年夏、飲食店のハンバーグ等でO157食中毒100人 — 中心加熱管理の重要性を示した事例
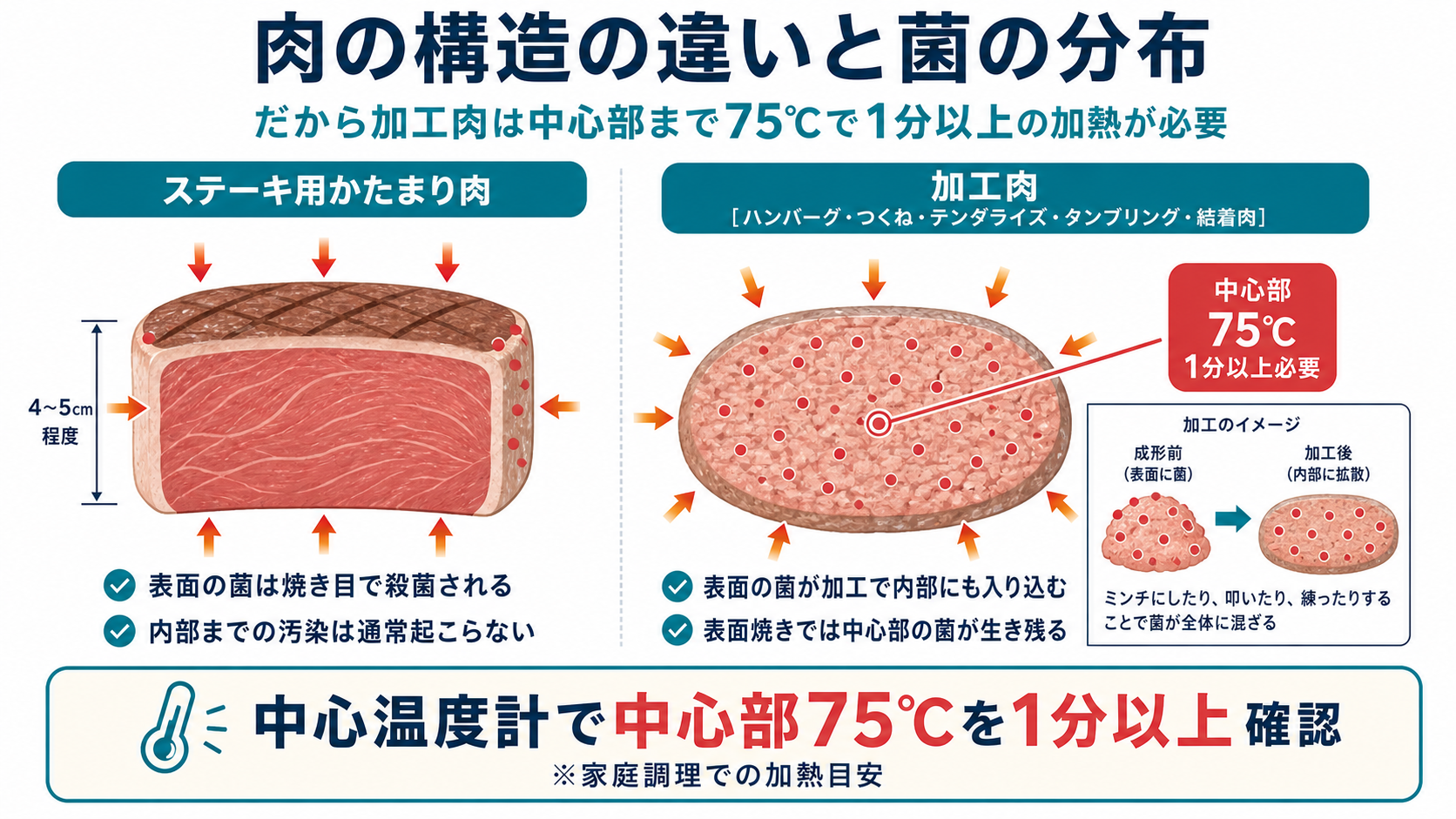
島根県安来市の事例は、EHECの怖さと、食卓で起きうる判断ミスの両方を凝縮しています。行政資料で示されているのは、提供されたハンバーグ等の中心部加熱が不十分だったという事実までです。報道ではあわせて、客席での追加加熱や、焼き加減を客に確認しながら仕上げる運用も伝えられました。中心部75℃で1分以上という加熱目安の重要性を改めて示す事例といえます。
ここで重要なのは、これを「特殊な店の特殊な事故」として読まないことです。家庭で焼くハンバーグでも、自宅の焼肉でも、構造はまったく同じです。ハンバーグやつくね、テンダライズ(針で軟らかくした肉)・タンブリング(タレを染み込ませた肉)・結着肉(複数のかたまりを成形した肉)は、加工の過程で表面の菌が内部にも入り込みます。表面だけ焼いてもステーキのように殺菌は完結せず、中心部まで75℃で1分以上の加熱が必要なのはこうした構造があるからです。患者の居住地が7都県にまたがったのは、広い来店客圏を持つ飲食店で起きた事例特有の広がり方ですが、感染メカニズム自体は家庭の食卓でも再現されます。
ふつうの食中毒との違い — 少量で発症し、長く排菌する
EHECがふつうの食中毒菌と何が違うかは、「発症に必要な菌の数」から始めて理解するのが近道です。一般に多くの食中毒菌は、それなりの量を口にしないと発症しません。一方、EHECは10〜100個程度というごく少ない菌数でも発症しうるとされています。汚染された食品を「ほんの少し」口にしただけでも発症しうる、というのがまず1つ目の特徴です。さらに重要なのは、家族の便から手指・ドアノブ・タオル・共用の食器を介した二次感染が容易に成立する、という点になります。なお、EHECは日本の感染症法上の呼び方で、海外文献ではSTEC(志賀毒素産生大腸菌)/VTEC(ベロ毒素産生大腸菌)として記載されることが多く、本記事でも文献引用部分ではSTECの表記を使う場合があります。
2つ目は潜伏期間の長さです。EHECの潜伏期は3〜5日と、他の食中毒よりも長めです。原因の食事から数日経ってから症状が出るため、家族のうち最初に発症した人が「何で当たったのか」を覚えていないことが多く、家庭内で次の家族に広がる時間的余裕も生まれます。
3つ目は、感染力が続く期間です。下痢などの症状が消えた後も、便から菌が排出される期間は数週間から、ときに2か月程度に及ぶことがあります。家族内予防では、症状がある時期はもちろん、症状が消えた後もしばらくは便から菌が出る可能性がある、という前提で手洗い・トイレ清掃・タオル共用回避を続けることが現実的です。保育園・学校・職場復帰では、状況に応じて便培養(菌が便から出ているかを調べる検査)で陰性確認が求められることがあります。
この章で押さえたい3つの数字を先にまとめておきます。
他の代表的な食中毒菌と比較すると、EHECの発症菌量の少なさが際立ちます。
| 菌種 | 発症に必要な菌量の目安 | 主な感染経路 |
|---|---|---|
| EHEC(O157など) | 約10〜100個 | 加熱不十分な肉、葉物野菜、井戸水、二次感染 |
| サルモネラ | 数万〜数十万個 | 鶏卵・鶏肉・乳製品 |
| カンピロバクター | 数百〜数千個 | 加熱不十分な鶏肉、生水 |
※ 厚生労働省・JIHS・FDA等の公表値からおおまかな範囲として記載。菌株や宿主条件で変動しうるため目安です。
重症化しやすいのは誰か — 0〜4歳と高齢者、見落とされる成人HUS
国立健康危機管理研究機構(JIHS)が公表した2024年の届出データでは、有症者2,294例と無症状病原体保有者1,454例を合わせた3,748例が報告されています。日本の人口で割ると人口10万人あたりおおむね年3例の届出規模です。古典的な臨床像では、有症者の数%程度がHUSや脳症などの重症合併症に進むとされてきました。2024年の国内届出データではHUS合併が有症者2,294例中73例(3.2%、約30人に1人)で、年齢別では0〜4歳でのHUS発症率が7.7%(13人に1人)と最も高く、65歳以上もこれに次ぐ水準でした。HUSを発症した患者の致死率は、これまでの国内外の知見をあわせると1〜5%、つまり100人HUSが発症したら1〜5人が亡くなる水準とされています。
ここで強調したいのは、EHECは「子どもの病気」ではない、ということです。乳幼児で発症率が高いのは事実ですが、高齢者の発症リスクも臨床的には軽視できません。海外の知見として、2011年にドイツで発生したO104:H4集団感染では、確定3,816例のうち成人が約86%を占め、HUS発症者845例の致死率は約4%でした(致死率4%は845例のうちおよそ34人が亡くなった計算)。「成人だから軽い」という思い込みは危険であり、外来での早期診断を遅らせる原因にもなります。ただし、ドイツO104:H4の事例は菌株・流行規模ともに特殊であり、日本で多いO157の通常診療へそのまま外挿できるわけではありません。
成人HUSで警戒すべきサインは、血便、尿量の低下、けいれん・意識のもうろう・見当識の乱れといった神経の症状、急速な貧血の進行です。これらは「ただの胃腸炎」として扱われると重症化を見逃します。家族の中に下痢と血便のある人がいて、加えて尿量が減ってきている、ぼーっとしている、という様子があるなら、年齢に関係なく早めの受診が判断軸になります。
HUSは急性期を乗り越えても、腎機能の障害が高血圧やたんぱく尿として長期にわたって残る例が、小児・成人ともに報告されています。回復後の数か月から数年は、定期的な血圧測定と尿検査でフォローアップを続けることが、国内外のレビューで推奨されています。「治って退院したら終わり」ではない、という前提も家族と共有しておきたいところです。一方で、適切な急性期治療と長期フォローを受けることで、多くの方が回復し日常に戻っています。怖がりすぎず、見逃しを避けるための判断軸として本記事を活用してください。
血清型については、2024年の検出株のうちO157が51.5%と過半を占め、続いてO26が13.7%、O103が6.2%でした。臨床現場では「EHECといえばO157」というイメージが強いですが、O26・O103も少数派ではないことを意識しておくと、診断の幅が広がります。
焼肉だけ警戒で足りるのか — 食品・水・動物・人の4つの経路
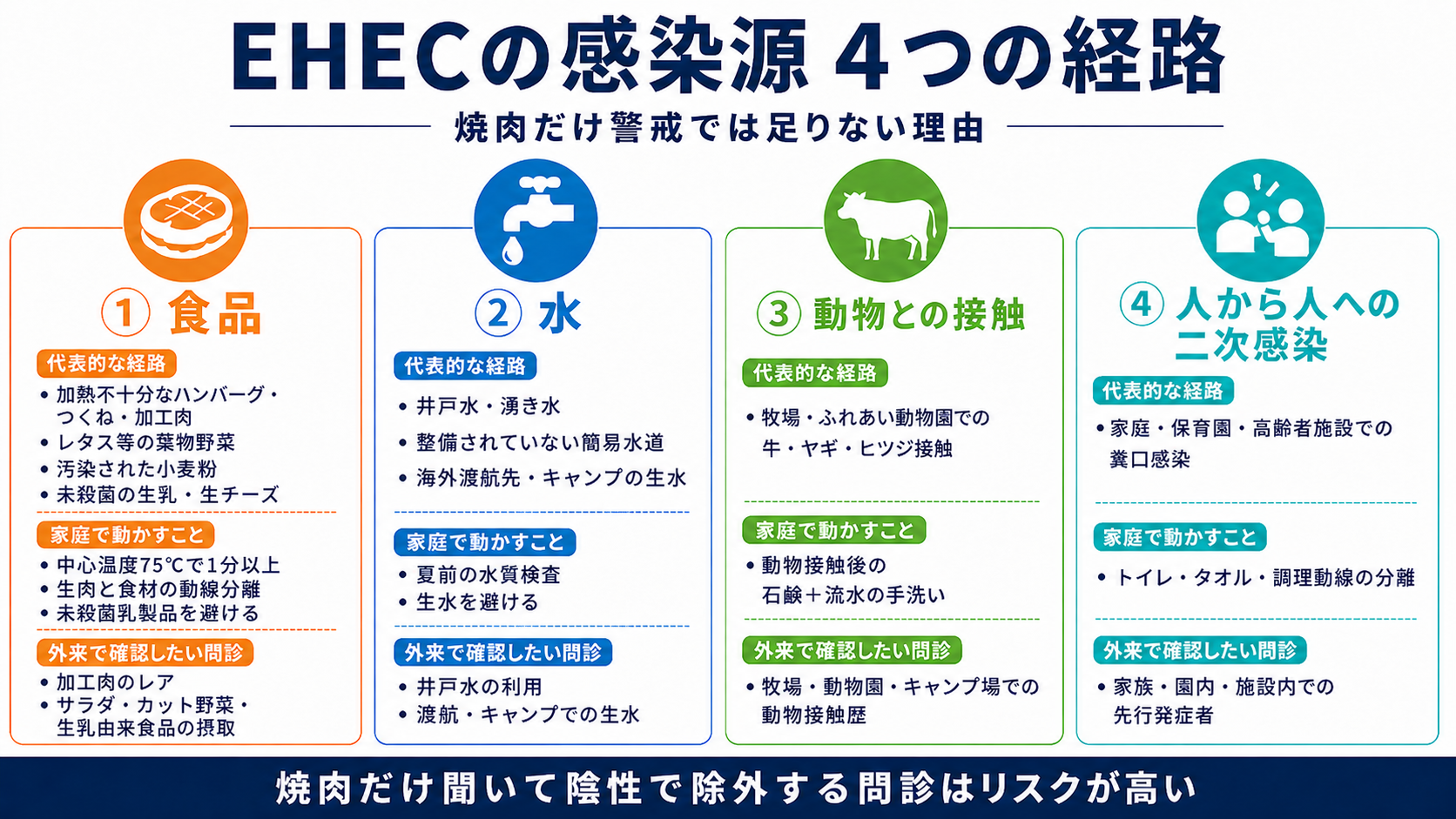
外来でEHECの感染源を巡って起きやすい誤解は、「焼肉や生肉に気をつければよい」というものです。実際には、非典型の感染源は問診で拾われにくく、診断の遅れに直結します。家庭で気をつけるべき場面と外来の問診で確認すべき項目を、4つの経路で並べると次のとおりです。
| 感染源 | 代表的な経路 | 家庭で動かすこと | 外来で確認したい問診 |
|---|---|---|---|
| ① 食品 | 加熱不十分なハンバーグ・つくね・テンダライズ加工肉、レタス等の葉物野菜、汚染された小麦粉、未殺菌の生乳・生チーズ | 中心温度75℃1分、生肉と食材の動線分離、未殺菌乳製品を避ける | 加工肉のレア・サラダ・カット野菜・生乳由来食品の摂取 |
| ② 水 | 井戸水・湧き水・整備されていない簡易水道、海外渡航先・キャンプの生水 | 夏前の水質検査、生水を避ける | 井戸水の利用、渡航・キャンプでの生水 |
| ③ 動物との接触 | 牧場・ふれあい動物園での牛・ヤギ・ヒツジ接触 | 動物接触後の石鹸+流水の手洗い | 牧場・動物園・キャンプ場での動物接触歴 |
| ④ 人から人への二次感染 | 家庭・保育園・高齢者施設での糞口感染 | トイレ・タオル・調理動線の分離 | 家族・園内・施設内での先行発症者 |
食品 — 牛肉だけでなくレタスや小麦粉も
牛肉系のリスクは確かに大きく、特にハンバーグ・つくね・テンダライズ加工肉・タンブリング加工肉・結着肉は、加工の過程で表面の菌が内部にも入り込んでいる前提で扱う必要があります。ただし食品のリスクは肉だけではありません。米国とカナダで2009〜2018年の10年間に報告されたSTECアウトブレイク40件の解析では、レタスなどのリーフィーグリーン(葉物野菜)で計1,212例の患者・77例のHUS・8例の死亡が報告されました。さらに、米国では2016年に汚染された小麦粉を介して24州で56例のSTEC感染が広がった事例もあります。
冒頭で触れた2026年4月の米CDC事例も、原因食品は生チェダーチーズと生乳(未殺菌乳)で、肉ではありません。日本では生乳・未殺菌チーズの市販流通が制限されているため同じ規模の事例は起きにくいですが、海外渡航時に「自然派」「ナチュラル」を売りにする生乳由来食品を口にする場面、国内でも直売所・ファーム直販で未殺菌の生乳を選ぶ場面では、肉以外でも同じリスクが残ります。「肉以外でも起こる」という前提を持っておくことが、家庭の予防の出発点になります。
水 — 井戸水・湧き水・渡航先の生水
井戸水・湧き水・整備されていない簡易水道は、定期的な水質検査を行わないと見えないリスクの源泉になります。山間部や別荘・キャンプ・海外渡航先の生水も同じ枠で考えてください。したがって外来では、血便と下痢で受診した患者さんに「井戸水を使っているか」「キャンプや海外渡航で生水を口にしたか」を聞き漏らさない、というのが診断の第一歩になります。
動物との接触 — 牧場・ふれあい動物園
牧場やふれあい動物園で、牛・ヤギ・ヒツジに触った後に手洗いを徹底しないまま食事に移る、子どもがそのまま手や指を口に持っていく、といった経路で感染が成立した事例が、過去に国内外で繰り返し報告されています。動物自身は無症状でEHECを保菌していることがあり、外見からはリスクの有無は判断できません。したがって外来の問診では「最近、牧場・動物園・キャンプ場で動物に触れたか」も食事歴と並んで確認する項目になります。
人から人への二次感染 — 家庭・保育園・施設
EHECが少量で発症する以上、家庭・保育園・施設での二次感染は容易に成立します。「最初の患者が出てから家族の他のメンバーが順番に発症する」という連鎖が起きると、感染源を肉や水だけに求めても辻褄が合わなくなります。高齢者施設では、職員の就業制限と入所者の隔離・共用物の動線管理を、有症状例が出た時点で同時に立ち上げる必要があります。家庭では「症状のある家族のトイレ・タオル・食器を分ける」が中心ですが、施設では「便で汚れた寝具やリネンの取り扱い」「介助で使うエプロン・手袋の交換」も判断軸に入ります。
4つの経路を踏まえた問診の落とし込み
ここまでの4つの経路を踏まえると、外来診療の視点では「最近、焼肉に行きましたか」だけを聞いて陰性ならEHECを除外する、という問診はリスクが高い、ということになります。レタス・サラダ・井戸水・牧場・家族や保育園での接触、それぞれを聞き漏らさないことが診断の遅れを防ぎます。
家庭で今日から動かせる最初の1歩は、中心温度計を1本台所に置くことです。ハンバーグ・つくね・加工肉は、中心部が75℃に達してから1分以上を温度計で確認します。完璧を目指す必要はなく、4つの中で今すぐ動かせる1つから始めて、夏の間に習慣として定着させれば十分です。
治療の基本 — 下痢止めを避ける、抗菌薬は自己判断しない
EHECの治療を巡る議論は、医療従事者の間でも見解が分かれる点があります。それでも、一般の方が押さえておくべき結論は実は3つに絞れます。
第一に、市販の下痢止め薬も含め、血便を伴う下痢で自己判断の下痢止めは避けてください。特にロペラミド(市販の下痢止めに広く含まれる代表成分)のように腸の動きを抑える薬は、EHEC/STECが疑われる状況では使わないのが原則です。腸の動きを止めると志賀毒素(菌が出す毒素で、HUSの引き金になる)が腸内に貯まり、HUSのリスクを高める可能性があります。「下痢止めをください」と医師に要求するより、まずは血便の有無、腹痛の強さ、尿量、最近の食事や接触歴を伝えるほうが、診療の役に立ちます。
第二に、抗菌薬は自己判断で飲まないでください。抗菌薬の使用が必要かどうか、使うとしてどの薬をいつ投与するかは、医療者の間でも判断が分かれる領域です(詳しくは末尾の「医療従事者向け補遺」を参照)。残っていた抗菌薬を「念のため」と飲み始めるのは、意思決定を一段下げるどころか、後の治療判断を難しくする方向に働きます。
第三に、尿量低下と「ぐったり・ぼーっとしている・けいれん」は緊急サインです。半日以上おしっこが出ない、ぐったりしている、けいれんがある、意識がもうろうとしているなら、HUSや脳症が進んできている可能性があります。受診のタイミングを大人でも遅らせないでください。
なおHUS発症時の中核治療は、十分な補液、急性腎障害に対する透析、貧血に対する輸血、神経症状に対する集中治療といった支持療法です。HUSは「予防が最重要・発症したら早期から多臓器を支える」が原則で、抗菌薬の議論はその前段階にすぎません。
受診と復帰の判断 — 血便・尿量低下・5日以上、登園は何で決まるか
家庭から医療機関へ動くタイミング
家庭から医療機関へ動くタイミングは、次のサインのいずれかが出たときです。
- 血便(便に明らかに赤い血が混じる、便が真っ黒になる)
- 激しい腹痛で動けない
- 半日以上おしっこが出ない、または尿量が明らかに少ない
- 5日以上続く下痢
- けいれん、意識のもうろう、見当識の乱れ(時間や場所の感覚が薄れる)
- 著しいだるさ、立ちくらみ、顔色不良
子どもの場合は、上に加えて「ぐったりして反応が鈍い」「水分がほとんど取れない」「いつもより極端におとなしい」も警戒のサインです。大人でも、これらが出ているときに「忙しいから様子を見る」と先送りすると、HUSの発症や進行を見逃す可能性が出てきます。
医療機関では、便の志賀毒素検査または志賀毒素遺伝子検査、O157を含む便培養、血算(貧血と血小板の評価)、腎機能、電解質、尿検査などがまず確認されます。培養は結果が出るまでに数日かかりますが、志賀毒素検査が陽性であれば、培養結果を待たずにSTEC/EHEC疑いとして対応を進めます。重症度に応じて入院加療や上位施設への紹介が判断されます。
法制度と復帰のタイミング
EHEC感染症は感染症法上の三類感染症(保健所への届出が必要な感染症の分類)にあたり、診断した医師には保健所へ直ちに届け出ることが義務付けられています。学校保健安全法では第3種(学校感染症の規定区分)に分類され、法令上は「病状により学校医その他の医師が感染のおそれがないと認めるまで」が出席停止の基準です。
復帰の判断は、家族・園・職場・主治医など複数の関係者にまたがります。症状が出た時点で念頭に置いておくと、後で慌てません。前提となるのは症状の消失です。さらに便培養での陰性確認が求められるかどうかは、年齢・集団生活の場・調理業務の有無・自治体や施設の運用に応じて変わります。陰性化までは数週間から、ときに2か月程度かかることがあるので、登園・登校・職場復帰のタイミングが揃わない期間が出てきます。保育園・学校・職場と相談しながら見通しを立ててください。HUSを起こした方は、回復後も腎機能と血圧のフォローアップが推奨されます。「退院したら終わり」ではない、という前提を主治医とあらかじめ共有しておくと、外来通院の見通しも立てやすくなります。
帰国後の発熱や下痢では、海外渡航先によってEHEC以外の鑑別(赤痢・サルモネラ・腸チフス・コレラなど)が広がります。渡航歴を踏まえた受診の判断軸については、GW帰国後の発熱、受診の目安と気になるサインも参考にしてください。
医療従事者向け補遺 — なぜ抗菌薬の結論が割れるのか
この章は医療従事者向けです
ここからは外来診療や院内対応にあたる医療従事者向けに、EHECに対する抗菌薬投与の是非を整理します。一般読者の方は、本文で示した「下痢止めを避ける/抗菌薬は自己判断しない/緊急サインで早期受診」の3点を押さえていただければ十分です。本章は読み飛ばして、記事末尾の締めへ進んでいただいて構いません。
EHECに対する抗菌薬投与の是非は、しばしば「日本は使う・海外は使わない」という対立構造で語られますが、実際にはもう少し細かい議論が積み重なっています。CDCなど米国の患者向け・臨床家向け情報では、STEC感染で抗菌薬を使用しないよう明記されており、HUSリスクが上がる可能性が示されています。日本のJAID/JSC 2015は「一定の結論はない」としつつ、投与する場合は早期(3日以内)の開始を示している、という整理です。日本のガイドラインに基づく早期投与の議論を扱う場合でも、「疑ったらすぐ抗菌薬」という単純なメッセージにならないよう注意が必要です。意見が割れる理由を整理すると、次の4点に集約されます。
1. 前向きRCTが困難
発症から数日以内に介入する必要があるEHECで、大規模な前向きランダム化比較試験(RCT)を倫理的・実務的に組むのは難しい領域です。日本でホスホマイシン早期投与の支持的データを示してきたのは後ろ向き観察研究が中心で、「重症ほど抗菌薬が出やすい」「軽症ほど投与されない」という交絡(重症化バイアス)が結果を歪めうる、という方法論的な弱さが残ります。
2. 投与時期への依存
日本のホスホマイシン投与に関する後ろ向き検討では、下痢発症から3日以内にホスホマイシンを投与した群で、HUS発症率が低い傾向があったと報告されてきました。JAID/JSC 2015では、抗菌薬を投与する場合は腸炎発症後できるだけ早期、3日以内の開始が示されており、ホスホマイシンを用いる場合の記載は最大3,000mg/日・5日間が目安です(小児では10〜40mg/kg・1日3〜4回)。同じ薬でも、発症5日後の投与と1日目の投与では意味が変わる、という時間軸の前提が議論を複雑にしています(2026年5月時点で改訂版は出ていないため、最新の学会勧告とあわせて参照)。
3. 菌株差
2011年のドイツO104:H4集団感染では、従来の「EHECには抗菌薬を出さない」というコンセンサスが見直される契機になりました。アジスロマイシン投与の経験が蓄積され、菌株によっては毒素産生プロファイルが異なる可能性が議論されています。日本で主流のO157とO104:H4を同列に扱えない、というのが現時点の理解です。
4. 支持療法と紹介の閾値
HUS発症時の中核は、補液・電解質管理・急性腎障害に対する透析・貧血に対する輸血・神経症状に対する集中治療といった支持療法です。エクリズマブ(補体C5阻害薬)はaHUS(非典型溶血性尿毒症症候群)の標準治療として確立していますが、STEC関連HUSでは確立した治療として位置付けられているわけではなく、重症例での個別検討にとどまるのが現時点の整理です。紹介の閾値としては、血便を伴う重症の腹痛、尿量低下、神経症状、HUSの早期サイン(貧血の進行・血小板減少・LDH上昇)が認められた段階で、入院加療が可能な施設へ早めに繋ぐことが妥当です。
EHECは、ごく少量の菌で発症し、症状が消えた後も家庭内で感染を広げうる、ふつうの食中毒とは違う相手です。それでも、家庭で動かすべきことは「中心温度75℃1分」「生肉と食材の動線分離」「水と野菜の管理」「動物接触後の手洗いと二次感染対策」の4つに集約され、外来で押さえるべき判断軸は「血便」「尿量低下」「意識・けいれん」「5日以上の下痢」の4つに集約されます。医療者の問診で見落としやすい感染源は、家庭の食卓で気づきにくい場所と重なります。複雑そうに見えるテーマですが、家族と医療現場で共有できる「ものさし」は意外とシンプルです。
参考文献
-
国立健康危機管理研究機構(JIHS). 腸管出血性大腸菌感染症 2025年3月現在. 病原微生物検出情報(IASR). 2025;46(5):89-91. https://id-info.jihs.go.jp/surveillance/iasr/IASR/Vol46/543/543t.html(参照日: 2026-05-03)
-
国立健康危機管理研究機構(JIHS). 腸管出血性大腸菌感染症(詳細版). https://id-info.jihs.go.jp/diseases/ta/ehec/010/index.html(参照日: 2026-05-03)
-
厚生労働省. 腸管出血性大腸菌Q&A. https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/0000177609.html(参照日: 2026-05-03)
-
厚生労働省. 腸管出血性大腸菌O157等による食中毒. https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/kenkou_iryou/shokuhin/syokuchu/daichoukin.html(参照日: 2026-05-03)
-
日本感染症学会・日本化学療法学会. JAID/JSC 感染症治療ガイドライン2015 — 腸管感染症. https://www.kansensho.or.jp/uploads/files/guidelines/guideline_JAID-JSC_2015_intestinal-tract.pdf(参照日: 2026-05-03)
-
溶血性尿毒症症候群の診断・治療ガイドライン作成班(総括責任者:五十嵐隆)編. 溶血性尿毒症症候群の診断・治療ガイドライン. 東京医学社; 2014. Mindsガイドラインライブラリ(参照日: 2026-05-03)
-
島根県. 令和7年食中毒発生状況. https://www.pref.shimane.lg.jp/life/syoku/anzen/chuudoku/r7shokutyuudoku.html(参照日: 2026-05-03)
-
Crowe SJ, Bottichio L, Shade LN, et al. Shiga Toxin-Producing E. coli Infections Associated with Flour. N Engl J Med. 2017;377(21):2036-2043. doi:10.1056/NEJMoa1615910
-
Marshall KE, Hexemer A, Seelman SL, et al. Lessons Learned from a Decade of Investigations of Shiga Toxin-Producing Escherichia coli Outbreaks Linked to Leafy Greens, United States and Canada. Emerg Infect Dis. 2020;26(10):2319-2328. doi:10.3201/eid2610.191418
-
Frank C, Werber D, Cramer JP, et al. Epidemic Profile of Shiga-Toxin-Producing Escherichia coli O104:H4 Outbreak in Germany. N Engl J Med. 2011;365(19):1771-1780. doi:10.1056/NEJMoa1106483
-
Centers for Disease Control and Prevention. E. coli Outbreak Linked to Raw Dairy. Investigation closed: April 30, 2026. https://www.cdc.gov/ecoli/outbreaks/rawcheese-03-26/index.html(参照日: 2026-05-03)
-
岡山県感染症情報センター. 腸管出血性大腸菌感染症注意報を発令しました!(2026年4月27日). https://www.pref.okayama.jp/page/detail-91998.html(参照日: 2026-05-03)
よくある質問
O157は家族にもうつりますか?
下痢止めを飲んでもいいですか?
保育園・学校にはいつから戻れますか?
焼肉でレアが好きなのですが大丈夫ですか?
大人でも重症化することはありますか?
抗菌薬を巡って医師の意見が割れるのはなぜですか?
妊娠中にEHECに感染したらどうすればよいですか?
保育園や高齢者施設で集団発生したらどう動けばよいですか?
流行ニュースシリーズで読む
同じシリーズの他の記事です。気になるところから読み進めてみてください。
- 鳥インフルエンザ(H5N1 B3.13株)はなぜ軽症が多いのに警戒されるのか — 鼻と肺、両方で増えるという発見
米国のA(H5)鳥インフルヒト感染は71例・死亡2例(確認例ベース・JIHS 2026-01-22時点)、乳牛流行の中心遺伝子型がB3.13。なぜ軽症と警戒が両立するのか、EID 2026年5月号の2論文(鼻腔上皮・肺組織)から読み解きます。
- ハンタウイルスってどんな病気?クルーズ船の集団感染ニュースから読み解く
2026年5月、南大西洋のクルーズ船MV Hondiusでハンタウイルスの集団感染(5月8日時点8例・検査確定6例・死亡3例)。HFRSとHCPSの違い、アンデスウイルスの例外、日本での扱いを感染症専門医が一般向けに整理します。
- 2回接種でも発熱と発疹?修飾麻疹(modified measles)の見極め
2回接種者でも稀に発症する修飾麻疹(modified measles)は症状が軽く非典型的で、IgM陰性でも否定できません。臨床像・診断の落とし穴・二次感染リスクを感染症専門医が解説。
- マダニ感染症SFTS、千葉県で飼い猫が初確認 — GW前の予防と受診の目安
2026年4月、千葉県で飼い猫のSFTS感染が県内初確認。致死率約20〜27%のマダニ感染症、GW前の予防と受診目安を専門医が解説。
- なぜ今、麻疹なのか——2026年の流行を疫学で読み解く
国内362例(第16週)、米国1,792例、バングラデシュ2,897例。2026年春の麻疹流行を、NEJM最新レビューをもとに「免疫ギャップ」という考え方で整理します。感染症専門医の視点から、数字の背景と日本固有の事情を解説。
