マダニ感染症SFTS、千葉県で飼い猫が初確認 — GW前の予防と受診の目安

2026年4月23日、千葉県は県内の飼い猫1頭でSFTS(重症熱性血小板減少症候群)ウイルスの感染を確認したと発表しました。飼い猫での感染確認は県内初です。
SFTSはマダニが媒介するウイルス感染症で、5〜10月が流行シーズン。2024年には国内でファビピラビルが世界初のSFTS治療薬として承認されました。ゴールデンウィーク直前のこのタイミングで、「昔の珍しい感染症」ではなく「現在進行形の地域感染症」として、屋外での予防、ペットを介した感染リスク、そして咬まれたあと・熱が出たあとの受診判断を専門医の視点からまとめます。
この記事のポイント
千葉県で何が起きたか
千葉県の発表によれば、感染が確認されたのは1歳10か月の雄猫で、屋内外を行き来する飼育環境でした。経過は、4月13日に食欲低下で動物病院を受診し、翌14日に症状が悪化して再受診、SFTS検査が依頼され、4月17日に遺伝子検査で陽性と判明。執筆時点で猫は回復傾向にあり、飼い主や動物病院関係者への感染は確認されていません。
今回の発表で新しいのは、「千葉県内でペットがSFTSに感染した事例が初めて確認された」という点です。ヒトのSFTS自体は、2021年にすでに千葉県で関東初例として報告されているので、ウイルス自体は県内に存在していました。今回は、身近な飼い猫にも広がっている現実が改めて確認された出来事と読むのが正確です。
SFTSとはどんな病気か
SFTSはマダニが媒介するRNAウイルス感染症です。原因ウイルスはダビエバンダウイルス(Bandavirus dabieense)で、2011年に中国で初報告、日本では2013年に山口県で国内初の報告例が出ました。
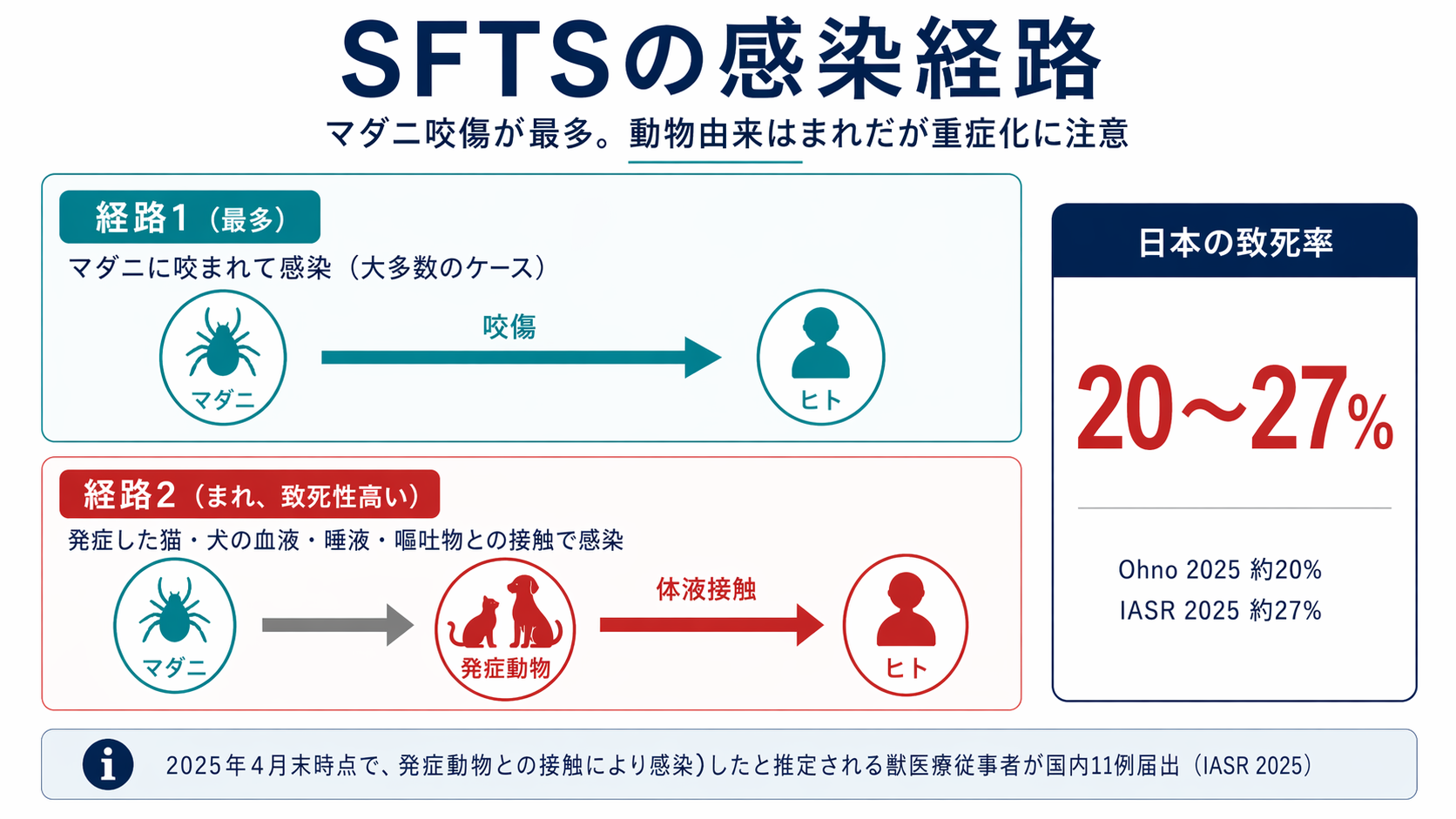
感染経路は2つあります。1つがマダニに直接咬まれる経路、もう1つが発症している動物(主に猫・犬)の血液・唾液・嘔吐物に触れる経路です。日常的には圧倒的多数がマダニ咬傷で、動物を介した感染は例外的です。ただし例外的でも致死性は高く、感染猫を診療した獣医師が発症後に死亡した事例が2025年の病原微生物検出情報(IASR、国立健康危機管理研究機構)で報告されています。
症状と経過 — 高齢者で急に崩れる病気
潜伏期は6〜14日、発熱と消化器症状(食欲低下・吐き気・下痢)で始まり、血液検査で白血球と血小板の減少が目立ってきます。重症化すると出血傾向、意識障害・けいれん、多臓器不全へと進むことがあります。
この病気は高齢者ほど重症化しやすいのが特徴です。中国の大規模観察研究(2012年 Journal of Infectious Diseases)では、高齢・神経症状・凝固異常・血中ウイルス量の多さが死亡リスクを上げる因子として示されました。機序として、ウイルス自体の増殖だけでなく、宿主側の過剰な炎症反応(サイトカインストーム)が関わることが分かっており、「発熱・倦怠感・消化器症状だけで軽く見える段階から数日のうちに全身状態が崩れる」経過になりうる病気です。なお、意識障害やけいれんといった神経症状は、末期の症状ではなく独立した中枢神経合併症として早期に捉える必要があります。この点は2015年 Journal of Infection でも示されています。
日本での発生状況 — 西日本から全国へ
日本での発生は当初、宮崎・山口・広島など西日本中心でした。2021年に千葉県で関東初のヒト症例が報告され、その後は東日本でも報告がみられるようになりました。北海道でも2025年に初の症例が確認され、発生地域の拡大が示されています。2025年のLancet Regional Health Western Pacificに掲載された全国疫学解析では、年間届出率が2013年から2023年にかけて約3倍に上昇し(1,000万人あたり約3件から約10件へ)、感染推定地域は30都府県に広がっていました。
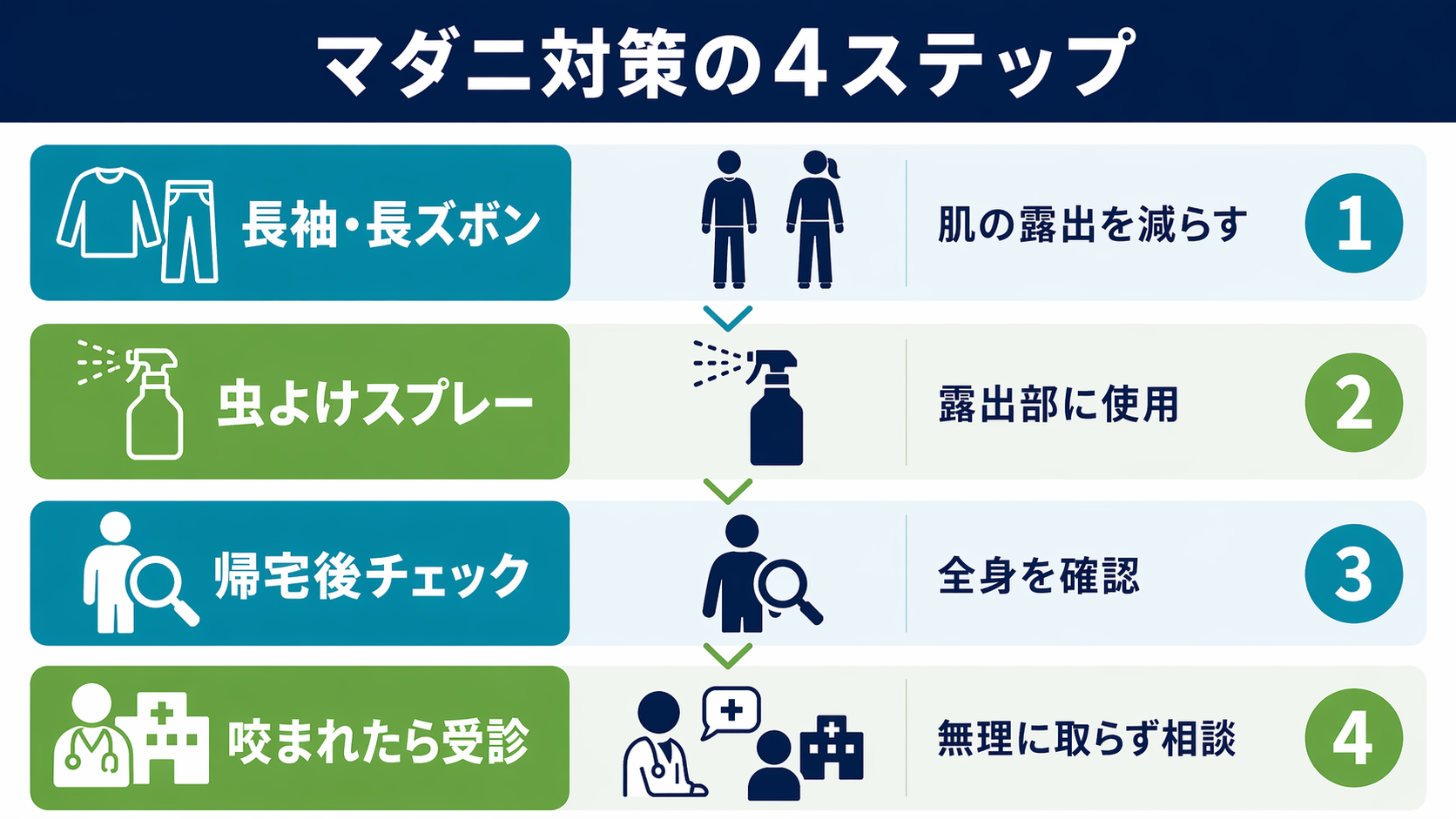
GW前にやっておく屋外・日常対策
マダニは森林・草地・藪だけでなく、公園の茂みや家の裏庭にも潜みます。GW中の曝露場面は意外と身近です。
- キャンプ場・河川敷・バーベキュー会場
- 帰省先の畑・山林・庭
- 犬の散歩コースの草むら
- 週末の庭いじり・草刈り作業
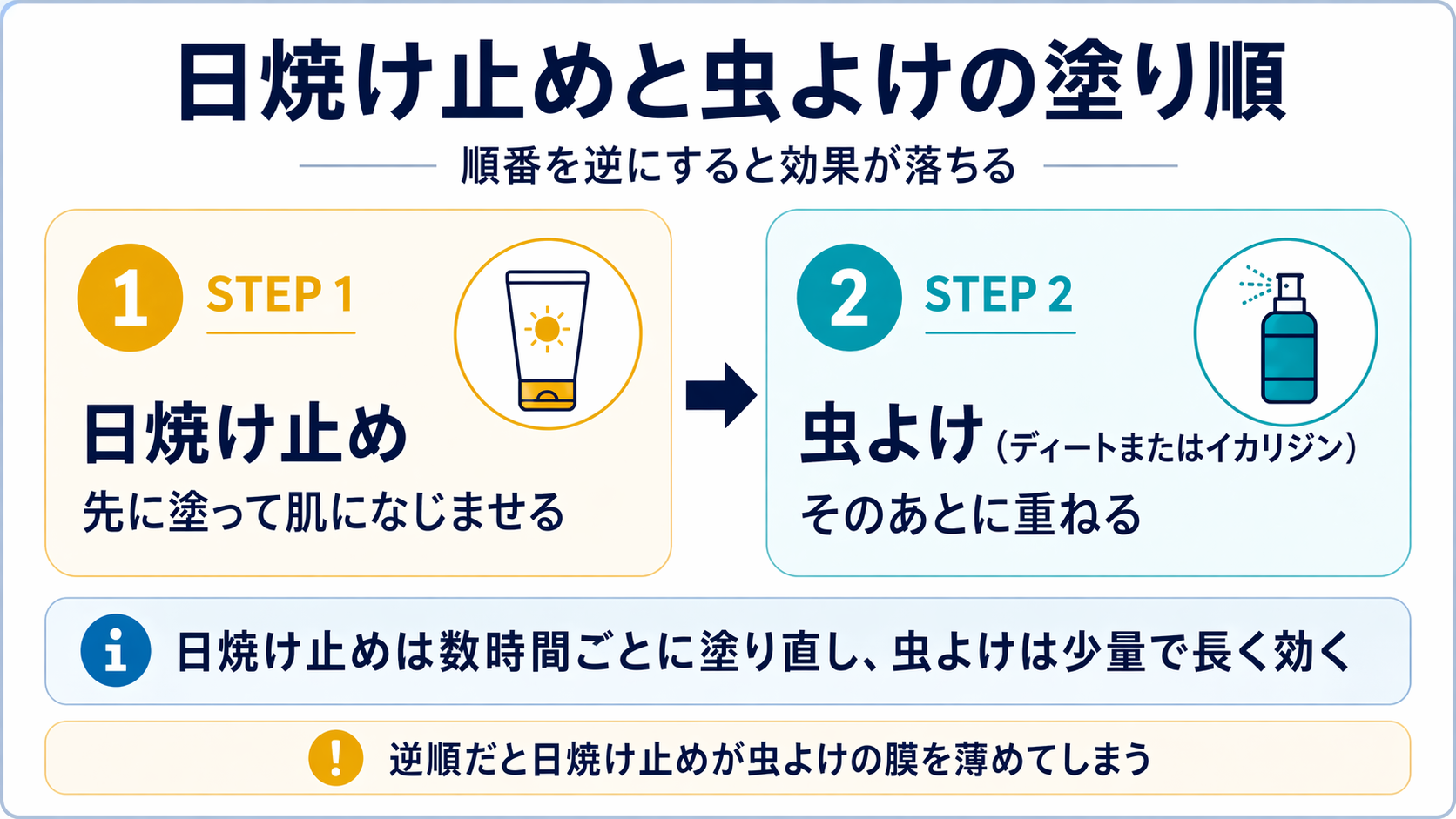
特別なアウトドアの予定がなくても、以下のポイントは家族で共有しておく価値があります。
ペットを飼う家庭でやること
千葉県のニュースの核心は、「ペットがマダニを家に運ぶ」経路です。外を歩く犬はもちろん、屋内外を行き来する猫も、体毛にマダニを付けて帰宅することがあります。ペット飼い主の対策は、日常のマダニ持ち込み防止と、万が一ペットが発症したときの感染予防の2層で考えると整理しやすくなります。

屋内外を行き来する飼育環境の猫は、帰宅時のブラッシングと皮膚のマダニチェックを習慣にしてください。これだけで持ち込みを大きく減らせます。生活環境の見直しが可能な場合は、屋内飼育への切り替えも検討してみる価値があります。犬は散歩のたびにブラシと足裏確認を行い、動物病院でマダニ駆除剤(スポット剤や経口タイプ)を処方してもらうとより確実です。なお「うちは完全室内飼いだから大丈夫」と安心しきるのも禁物で、ベランダや網戸の隙間から侵入するマダニ、同居の犬が散歩で持ち込むマダニ、家族が服に付けて帰宅するマダニなど、経路は複数あります。
ペット自身の体調変化にも注意してください。食欲低下・元気消失・発熱が急に出てきたときは動物病院を早めに受診します。搬送する飼い主側も手袋とマスクを着用し、分泌物や嘔吐物を素手で触らないでください。
動物からヒトへの感染については、2020年 Emerging Infectious Diseases に、日本で発症猫から獣医療従事者2名へ伝播したことをウイルス全ゲノム解析で証明した論文が報告されています。さらに2025年IASRでは、発症動物との接触により感染したと推定される獣医療従事者が国内で累計11例(2025年4月末時点)届け出されており、このうち三重県では感染した飼い猫を診療した獣医師が発症後に死亡した事例が報告されています。稀な経路ではあるものの、発症してしまうと致死性は高いため、発症ペットの介護は「日常のマダニ持ち込み対策」とは別枠の感染対策として扱ってください。
受診と治療 — 場面別の判断から治療まで
マダニに関する医療機関受診は、タイミングによって判断基準が変わります。以下の3場面に分けて考えると迷いにくくなります。
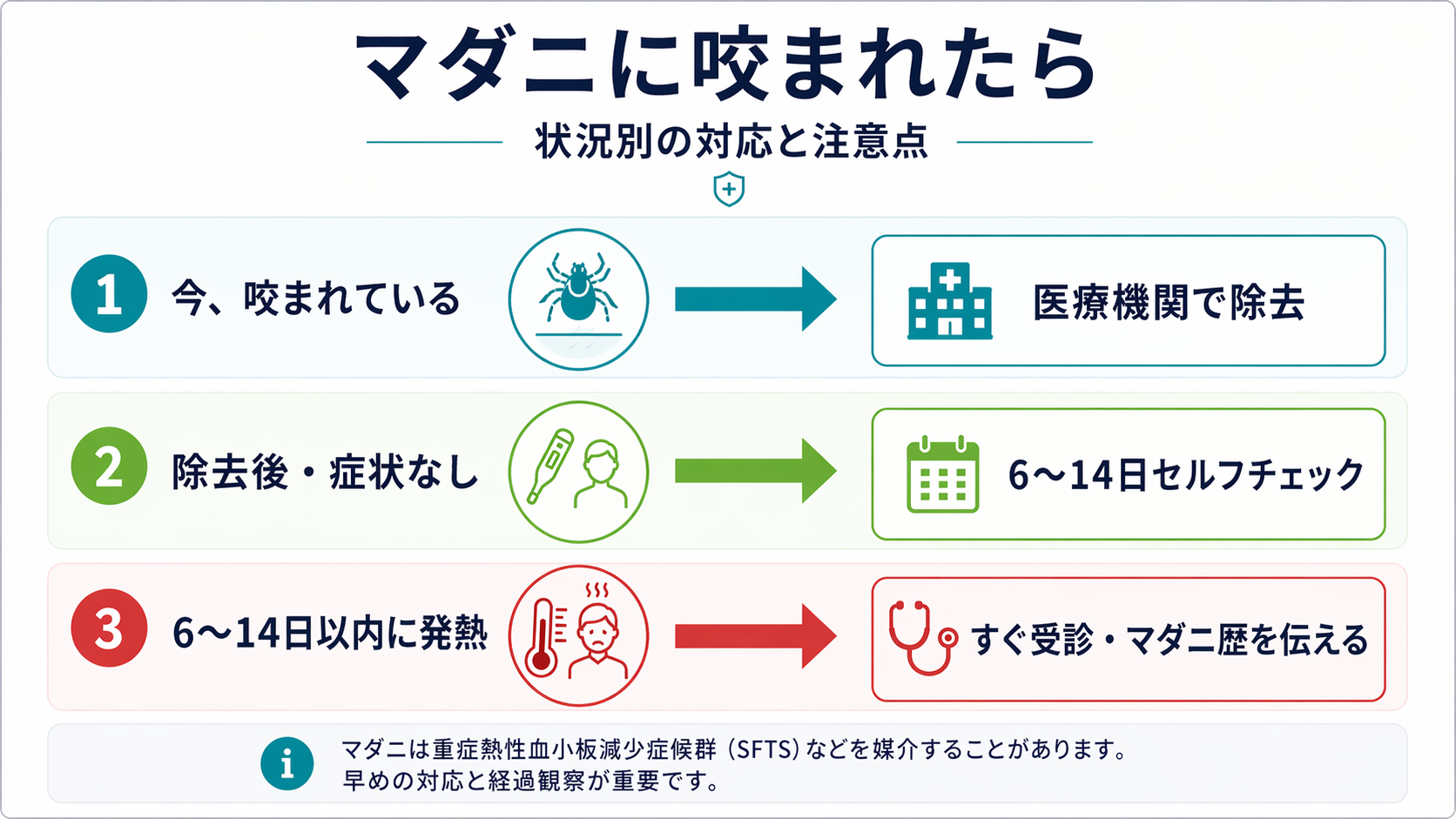
マダニが皮膚に咬みついているとき
引き抜かず、くっついたままの状態で医療機関を受診してください。除去前の状態を写真に撮っておくと、マダニの種類や付着している時間の推定に役立ちます。
マダニを除去した後で症状がないとき
除去後2週間ほどは、発熱・強いだるさ・食欲低下などがないか注意してください。SFTSの潜伏期は多くが6〜14日で、この時期を過ぎればSFTSの可能性は下がりますが、体調変化があれば受診してください。ライム病・日本紅斑熱・ツツガムシ病など別のマダニ由来感染症は時間軸が異なることもあり、皮疹や関節痛があれば期間にかかわらず受診を検討してください。
マダニ接触歴がある人が6〜14日以内に発熱したとき
受診を急いでください。一般内科や救急外来で構いませんが、受付や問診のときに「○月○日にマダニに咬まれた(または草むらに入った、発症している動物に触れた)」と必ず伝えてください。SFTSが疑われた場合は、血液検査で白血球減少や血小板減少を確認しつつ、地域の検査体制に応じて保健所や基幹医療機関と連携してPCR検査が進められます。
警戒サイン
これらが一つでも出たら、経過観察ではなく救急受診に切り替えてください。SFTSは発症から数日で急速に悪化しうる病気で、特に高齢者では最初の印象よりも重くなりがちです。
SFTSは感染症法上の四類感染症に分類されており、医師が診断した場合は保健所への届出が義務づけられています。一人ひとりの症例が地域の疫学情報として把握される仕組みがある、ということでもあります。
治療は、脱水を防ぐ点滴や、発熱・吐き気などを和らげる対症療法が基本です。2024年6月には、内服の抗ウイルス薬ファビピラビル(商品名アビガン)が、世界で初めてのSFTS治療薬として日本で承認されました。ただし、どの病院でもすぐ使えるわけではありません。処方するには製造元の研修を修了した登録医師であることが必要で、投与も重症感染症の診療体制が整った病院での入院下に限られます。
有効性を示した試験はまだ対象人数が少ない段階のもので、数字の解釈には慎重さが求められます。一方で、海外の大規模データも合わせて「早めに治療を始められた人ほど、経過がよい可能性が高い」という感覚が現場で共有されつつあります。発熱と血小板減少がそろってきたときに「SFTSかもしれない」と早く疑ってもらうことが、結果的に治療開始を早めることにつながります。
鑑別を助ける — マダニ由来感染症の違い
マダニが媒介するのはSFTSだけではありません。受診時は、以下の代表的なマダニ由来感染症の違いも頭に置いておくと、医師とのやり取りがスムーズです。
| 疾患 | 潜伏期 | 特徴的な症状 | 治療の中心 |
|---|---|---|---|
| SFTS | 6〜14日 | 発熱・消化器症状・血小板減少・重症化 | 症状を和らげる治療が中心。重症例では指定医療機関でアビガンを使うことがある |
| 日本紅斑熱 | 2〜8日 | 発熱・発疹(手足・体幹)・刺し口 | 抗菌薬で治療可能 |
| ツツガムシ病 | 5〜14日 | 発熱・発疹・刺し口(黒いかさぶた) | 抗菌薬で治療可能 |
| ライム病 | 数日〜数週 | 刺し口周囲の遊走性紅斑・関節痛 | 抗菌薬で治療可能 |
日本紅斑熱・ツツガムシ病・ライム病は抗菌薬で治療できますが、早期診断が予後を分けます。SFTSと見分けがつかない段階でも、発熱と皮疹・刺し口の有無は医師に必ず伝えてください。
身近な感染症として付き合う
千葉県の飼い猫の一例は、関東地方でもSFTSが珍しくなくなってきた現実を示しました。今回確定したのは「新しい地域で突然始まった」ことではなく、「身近にもともとあった」ことです。そしてこの「身近さ」は、これからもゆっくり広がっていくと考えたほうが実態に近いでしょう。
SFTSはこちらの準備次第で距離を取れる感染症です。服装で肌を隠し、忌避剤を使い、帰宅後に体と服をチェックする。ペットが持ち込む経路にも一工夫する。そして咬まれたり熱が出たりしたら、一人で抱え込まずに医療機関につなぐ。どれも派手な対策ではありませんが、その派手ではない準備が、家族とペットの普段の時間を守ります。
海外渡航を予定している方は、マダニ以外にも蚊が媒介する感染症への備えが必要です。関連する話題は「デング熱後のしびれ・脱力に注意 — ギランバレー症候群リスク16.75倍(NEJM 2026)」でも整理しています。GWの行き先に応じて、国内と海外のリスクを両面から準備しておいてください。
SFTSは「遠い西日本の珍しい感染症」から、「関東でも身近にある季節性の感染症」へと位置づけが変わってきています。避けるべきはマダニそのものではなく、「備えのないままその時期を迎えること」です。
目の前の家族やペットに、ゴールデンウィーク前には服装と忌避剤の用意を、外から帰ったらマダニチェックを、熱が出たらマダニ歴を医師に伝えることを、一つずつ共有していく。その積み重ねが、自分と家族を守るだけでなく、地域の中で次に発症しうる誰かの早期対応にもつながっていきます。
参考文献
-
千葉県健康福祉部衛生指導課. 県内における猫の重症熱性血小板減少症候群(SFTS)の症例確認について【注意喚起】. 2026年4月23日. https://www.pref.chiba.lg.jp/eishi/press/2026/r080423-n.html(参照日: 2026-04-24)
-
Ohno T, Kato H, Kobayashi Y, et al. Comprehensive epidemiological analysis of severe fever with thrombocytopenia syndrome in Japan, 2013–2023: descriptive observational study. Lancet Reg Health West Pac. 2025;65:101747. doi:10.1016/j.lanwpc.2025.101747
-
Yamanaka A, Kirino Y, Fujimoto S, et al. Direct transmission of severe fever with thrombocytopenia syndrome virus from domestic cat to veterinary personnel. Emerg Infect Dis. 2020;26(12):2994-2998. doi:10.3201/eid2612.191513
-
Kiyotoki S, Kurotaka R, Tokunaga Y, et al. First case of nosocomial transmission of severe fever with thrombocytopenia syndrome in Japan. Int J Infect Dis. 2025;160:108057. doi:10.1016/j.ijid.2025.108057
-
Cui N, Liu R, Lu QB, et al. Severe fever with thrombocytopenia syndrome bunyavirus-related human encephalitis. J Infect. 2015;70(1):52-59. doi:10.1016/j.jinf.2014.08.001
-
Gai ZT, Zhang Y, Liang MF, et al. Clinical progress and risk factors for death in severe fever with thrombocytopenia syndrome patients. J Infect Dis. 2012;206(7):1095-1102. doi:10.1093/infdis/jis472
-
Li H, Zhang LK, Li SF, et al. Clinical effect and antiviral mechanism of T-705 (favipiravir) in treating severe fever with thrombocytopenia syndrome. Signal Transduct Target Ther. 2021;6(1):145. doi:10.1038/s41392-021-00541-3
-
Suemori K, Saijo M, Yamanaka A, et al. A multicenter non-randomized, uncontrolled single arm trial for evaluation of the efficacy and the safety of the treatment with favipiravir for patients with severe fever with thrombocytopenia syndrome. PLoS Negl Trop Dis. 2021;15(2):e0009103. doi:10.1371/journal.pntd.0009103
-
末盛浩一郎. SFTSに対するファビピラビルの承認と現状について(2025年). 病原微生物検出情報(IASR). 2025;46(8):160-161. https://id-info.jihs.go.jp/surveillance/iasr/IASR/Vol46/546/546r04.html
-
厚生労働科学研究班. 重症熱性血小板減少症候群(SFTS)診療の手引き. 国立健康危機管理研究機構. https://dcc.jihs.go.jp/prevention/resource/2019SFTS.pdf
-
田中宏幸, 小池隆介, 豊嶋弘一, 他. 三重県内におけるネコからヒト(獣医師)への感染が疑われた重症熱性血小板減少症候群(SFTS)の死亡例. 病原微生物検出情報(IASR). 2025;46(8):165-167. https://id-info.jihs.go.jp/surveillance/iasr/IASR/Vol46/546/546r08.html
-
国立感染症研究所昆虫医科学部. マダニ対策、今できること. 厚生労働省. https://www.mhlw.go.jp/file/06-Seisakujouhou-10900000-Kenkoukyoku/0000164561.pdf
よくある質問
マダニに咬まれました。受診したほうがよいですか?
室内飼いの猫でもSFTSになることはありますか?
SFTSに感染した猫を触っても大丈夫ですか?
治療薬のアビガン(ファビピラビル)はどの病院でも使えますか?
流行ニュースシリーズで読む
同じシリーズの他の記事です。気になるところから読み進めてみてください。
- 鳥インフルエンザ(H5N1 B3.13株)はなぜ軽症が多いのに警戒されるのか — 鼻と肺、両方で増えるという発見
米国のA(H5)鳥インフルヒト感染は71例・死亡2例(確認例ベース・JIHS 2026-01-22時点)、乳牛流行の中心遺伝子型がB3.13。なぜ軽症と警戒が両立するのか、EID 2026年5月号の2論文(鼻腔上皮・肺組織)から読み解きます。
- ハンタウイルスってどんな病気?クルーズ船の集団感染ニュースから読み解く
2026年5月、南大西洋のクルーズ船MV Hondiusでハンタウイルスの集団感染(5月8日時点8例・検査確定6例・死亡3例)。HFRSとHCPSの違い、アンデスウイルスの例外、日本での扱いを感染症専門医が一般向けに整理します。
- 2回接種でも発熱と発疹?修飾麻疹(modified measles)の見極め
2回接種者でも稀に発症する修飾麻疹(modified measles)は症状が軽く非典型的で、IgM陰性でも否定できません。臨床像・診断の落とし穴・二次感染リスクを感染症専門医が解説。
- 焼肉だけ警戒では足りない——夏前に整える腸管出血性大腸菌(EHEC)対策と血便の判断軸2026
O157など腸管出血性大腸菌(EHEC)は少量で発症する稀な食中毒。家庭の予防4つの経路と血便・成人HUSの判断軸を専門医が整理(2026年5月時点)。
- なぜ今、麻疹なのか——2026年の流行を疫学で読み解く
国内362例(第16週)、米国1,792例、バングラデシュ2,897例。2026年春の麻疹流行を、NEJM最新レビューをもとに「免疫ギャップ」という考え方で整理します。感染症専門医の視点から、数字の背景と日本固有の事情を解説。
