ハンタウイルスってどんな病気?クルーズ船の集団感染ニュースから読み解く

2026年5月、南大西洋を航行していたクルーズ船「MV Hondius」でハンタウイルスの集団感染が報告されました。検査で特定された株は南米由来の「アンデスウイルス(Andes virus)」と同定されています。
「ハンタウイルスって何?」と思った方も多いはずです。日本ではほとんど耳にしない病名ですが、世界では地域によって継続的に発生し、東アジアでは現在も多数の症例が報告されている、げっ歯類が運ぶウイルス感染症です。今回のニュースは南米由来の「ハンタウイルス心肺症候群(HCPS)」の話で、日本で感染症法上の届出義務がある「腎症候性出血熱(HFRS)」とは病気の出方が違います。同じ「ハンタウイルス」とくくられていても、地域・症状・治療が異なります。
先に結論をお伝えしておくと、南米・南大西洋クルーズの予定や直近の渡航歴がない一般の方にとっては、今回のニュースで日常生活が変わるような話ではありません。WHOも一般公衆へのリスクは「低い」と評価しています。一方、南北アメリカ渡航者・医療従事者にとっては鑑別と予防の観点から知っておく価値があります。
この記事のポイント
何が起きたか — クルーズ船MV Hondiusの事案
WHOがDisease Outbreak Newsで段階的に発表してきた内容を整理します。MV Hondiusはオランダ船籍の極地クルーズ船で、4月1日にアルゼンチン・ウシュアイアを出発し、南極半島・サウスジョージア・トリスタン・ダ・クーニャ・セントヘレナ・アセンション島と南大西洋の遠隔島々を経由しました。乗船していたのは23か国の乗客88名と乗務員59名の計147名です。
5月6日にはカーボベルデ沖で症状のある乗務員2名と接触者1名が船から下船し、医療搬送が行われました。本船は5月10日にスペイン・テネリフェ島のGranadilla港に到着する予定で、退避と検疫が段階的に進められる見込みです。
発症は4月6日から28日にかけて起こりました。症状は発熱と消化器症状(吐き気・下痢)で始まり、数日のうちに肺炎へ進行、急性呼吸窮迫症候群(ARDS)と循環ショックに至るという経過です。
WHOの5月4日発表時点では7例(検査確定2例、疑い5例)でしたが、その後段階的に更新され、5月8日のDisease Outbreak News(DON600)では8例(検査確定6例、疑い2例)に整理されています。当初は南アフリカ国立感染症研究所(NICD)の検査で確定例2例にアンデスウイルスが特定されましたが、その後の検査で確定例6例すべてがアンデスウイルスと同定されました。
亡くなったのはオランダ人夫婦とドイツ人の計3名で、5月8日時点でハンタウイルス感染が確定しているのは2名(残る1名は疑い段階)と報じられています。症状のある患者らは欧州の専門病院へ搬送され、ICUで集中治療中の患者も報じられています。
なぜ同じ船で複数の人が発症したのか、と思った方もいるはずです。クルーズ船というとノロウイルスのように船内で広がるイメージですが、ハンタウイルスの場合は読み方が違います。HCPSの潜伏期はおおむね1〜8週間(典型的には2〜4週間)と長く、乗船前に同じ場所で曝露した人たちが船上で時期をそろえて発症した可能性があります。さらに船という限られた空間だからこそ、地上では散らばる発症が一気に目立った、という見え方も重なります。
曝露源について、WHOは、初発例が乗船前にアルゼンチン・チリでの活動中に環境曝露を受けた可能性を作業仮説として調査を継続しています。報道では、亡くなったオランダ人夫婦がウシュアイア周辺でバードウォッチングを行っていたこと、特にごみ処分場でのげっ歯類曝露が候補として挙げられていますが、地元当局からは異論も示されており、現時点では確定情報ではありません。
確定例6例すべてでアンデスウイルスが特定されており、WHOは初発例が乗船前の環境曝露で感染した可能性が高いとしつつ、後続例の一部については発症時期と疫学的つながりから船内でのヒト-ヒト感染を示唆する証拠があると評価しています。ただし、各症例の感染経路の詳細は、疫学調査とウイルス遺伝子解析により確認中です。WHOは一般公衆へのリスク評価を「低い」、船上のリスクを「中程度」と整理しており、国際的な渡航・貿易制限は出されていません。
ここまでが今回のクルーズ船事案そのものの話です。次の章からは、ハンタウイルス感染症全般に視野を広げて整理します。
ハンタウイルスとは — ネズミが運ぶウイルスの2つの顔
ハンタウイルスは、ネズミの仲間(げっ歯類)を自然宿主とするウイルスです。
ヒトへの感染経路の中心は、げっ歯類の尿・糞・唾液で汚染された粉じんを吸い込むことです。汚染された食品の摂取や、稀に咬傷でもうつります。
ネズミに触れたら必ず感染するわけではありません。実際にリスクが高いのは、「ネズミの巣・死骸・糞便がある閉め切った場所をほうきで乾いたまま掃く」「倉庫や小屋を片づけるときに粉じんを吸い込む」といった場面です。
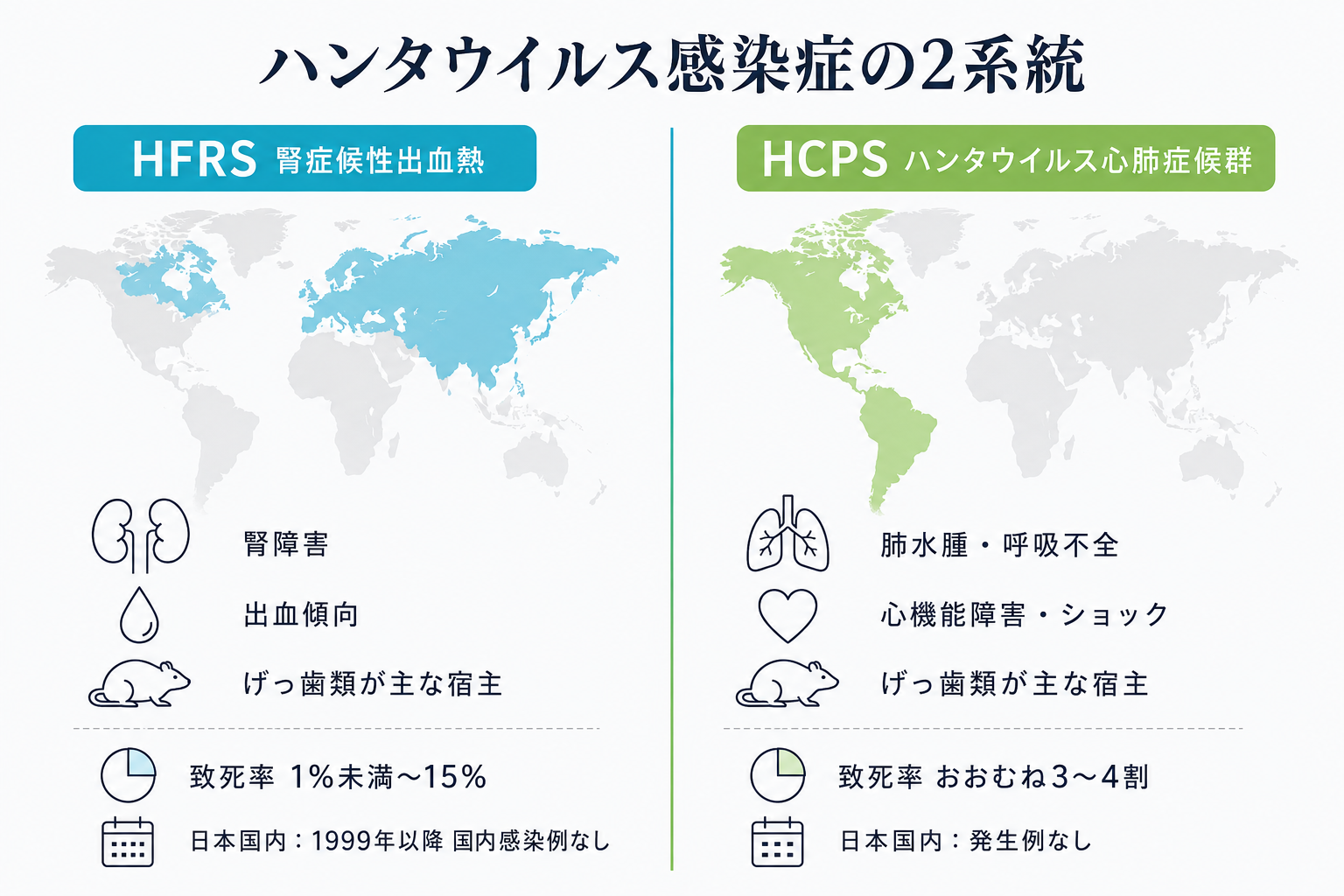
そして、この記事の出発点になる重要な整理がひとつあります。「ハンタウイルス」と一言で呼ばれていても、世界では大きく2系統の病気として現れる、という事実です。
| 項目 | HFRS(腎症候性出血熱) | HCPS(ハンタウイルス心肺症候群) |
|---|---|---|
| 主な流行地域 | 欧州・東アジア(中国・韓国・ロシア) | 南北アメリカ |
| 代表ウイルス | ハンターン/プーマラ/ソウル | シンノンブレ/アンデス |
| 主な臓器障害 | 腎臓(出血傾向・腎機能低下) | 肺・心臓(肺水腫・ショック) |
| 致死率 | 1%未満〜15%程度(原因ウイルスにより幅あり) | おおむね3〜4割(CDCは約4割と説明、WHOはアメリカ大陸で最大50%と整理) |
| 日本国内の扱い | 4類感染症(届出義務)/1999年以降、国内感染事例の報告なし | 国内発生例なし |
HFRS(腎症候性出血熱)は、戦後の朝鮮半島で米軍兵士に発生した「韓国型出血熱」が知られた古い病気で、現在も中国・韓国・ロシアを中心に年間数万人規模で報告されます。一方のHCPSは1993年に米国南西部のフォーコーナーズ地域で初めて確認された比較的新しい病気で、シンノンブレウイルスが原因の中心です。南米ではアンデスウイルスが主流です。
日本では、HFRSが感染症法上の四類感染症に指定され、診断した医師は直ちに保健所に届け出る義務があります。国立健康危機管理研究機構(JIHS)の情報では、1970〜1980年代に実験用ラット由来の感染例が報告されていますが、感染症法施行後の1999年以降、国内での感染事例は報告されていません。HCPSについても、これまで日本国内での患者発生は報告されていません。日本の日常診療で頻繁に出会う感染症ではない、というのが正直な事実です。
クルーズ船事案の特殊性 — アンデスウイルスの例外論
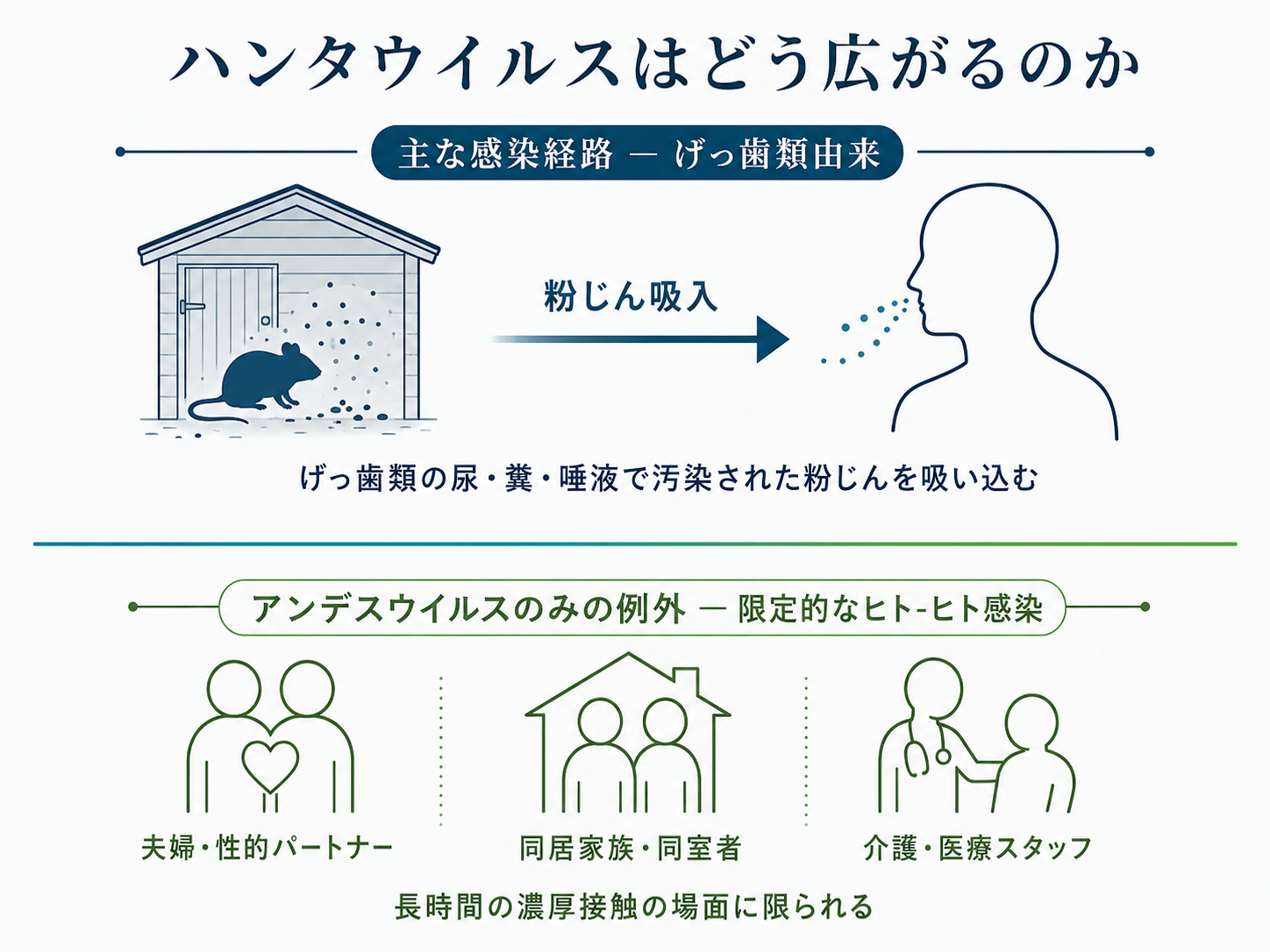
ハンタウイルスを学ぶときに最初に教わる原則は、「人から人にはうつらない」というものです。ネズミから粉じんを介してヒトへ、というのが基本図で、ヒト同士の接触で広がる病気ではありません。
ただし、世界中に存在するハンタウイルスのなかで、アンデスウイルスだけはこの原則の例外として扱われています。1996年にアルゼンチンのエル・ボルソンで発生したアウトブレイクで、患者同士の疫学的なつながりとウイルス遺伝子の解析から、限定的なヒト-ヒト感染が示唆されたのが最初の報告でした。その後、2018〜2019年に同じくアルゼンチンのエプエンで発生した集団感染が、2020年にN Engl J Med誌に発表され、この事例では1人の患者からの広がりが目立つ「スーパースプレッダー(強い伝播者)」現象が記述されています。
ヒト-ヒト感染が成立しうるのは、性的パートナー・同居家族・長期間同じ部屋で生活する人・直接介護にあたる医療スタッフのような、長時間の濃厚接触の場面に限られます。麻疹や水痘のように、空気中を広く漂って見ず知らずの他人にも一気に広がる病気ではありません。
具体的なスケール感も報告されています。チリで行われた家庭内接触者の前向き調査(2007年Journal of Infectious Diseases)では、HCPS患者の家庭内接触者476人を追跡したところ、観察期間中に16人(3.4%)がHCPSを発症しました。内訳は性的パートナーで17.6%、それ以外の家族では1.2%と、リスクは接触の質によって明確に分かれていました。
ただしこの数字は、ヒト-ヒト感染とげっ歯類への共通曝露の両方が混ざった「家庭内発症の割合」であり、純粋なヒト-ヒト感染の二次感染率と完全に分けることはできない点には注意が必要です。
実際の対応の現場でも、リスクの線引きは数字とそろっています。今回の事案で患者が搬送された南アフリカでは、確定例の接触者として追跡された62名のうち報じられた5月8日時点で42名が検査済となり、いずれも陰性でした。南アフリカ国立感染症研究所(NICD)は、同国およびアフリカ大陸のげっ歯類からハンタウイルスは検出されていないと公表しており、地域への波及リスクは限定的と評価されています。
2023年にmSphere誌に発表された遺伝学的研究では、ヒト-ヒト感染を起こした株でウイルス遺伝子の特定の領域(NSs領域とMセグメントのグリコプロテイン)に決まったアミノ酸変異が見つかっており、ウイルス側のごくわずかな違いが伝播性に関わる可能性が議論されています。
ここまで読むと、「では今回のクルーズ船事案は船内でヒト-ヒト感染が広がっているのでは?」と心配になるかもしれません。WHOは、初発例は乗船前の環境曝露で感染した可能性が高いとしつつ、後続例の一部については、発症時期と疫学的つながりから船内でのヒト-ヒト感染を示唆する証拠があると評価しています。ただし、各症例の感染経路の詳細は疫学調査とウイルス遺伝子解析により確認中の段階です。WHOは船という閉鎖空間(共有の居住区画・屋内空間)では感染リスクが上がりうるとして船上のリスクを「中程度」と整理しつつ、「ヒト-ヒト感染には長時間で非常に近い接触が必要」と強調しています。
「クルーズ船で集団感染」という見出しから、「船内で誰にでも一気に広がる」という連想に飛ばないことが大事です。WHOが言及しているのは夫婦・同室者など極めて近い接触者の間での部分的な伝播で、見ず知らずの相手まで広がる感染症ではありません。
ここまでが今回のニュースに固有の論点(アンデスウイルスの例外論)です。次の章では、ハンタウイルス全般の症状・診断・治療に視野を戻します。
症状と診断 — 「ただの風邪」と区別がつかない最初の数日
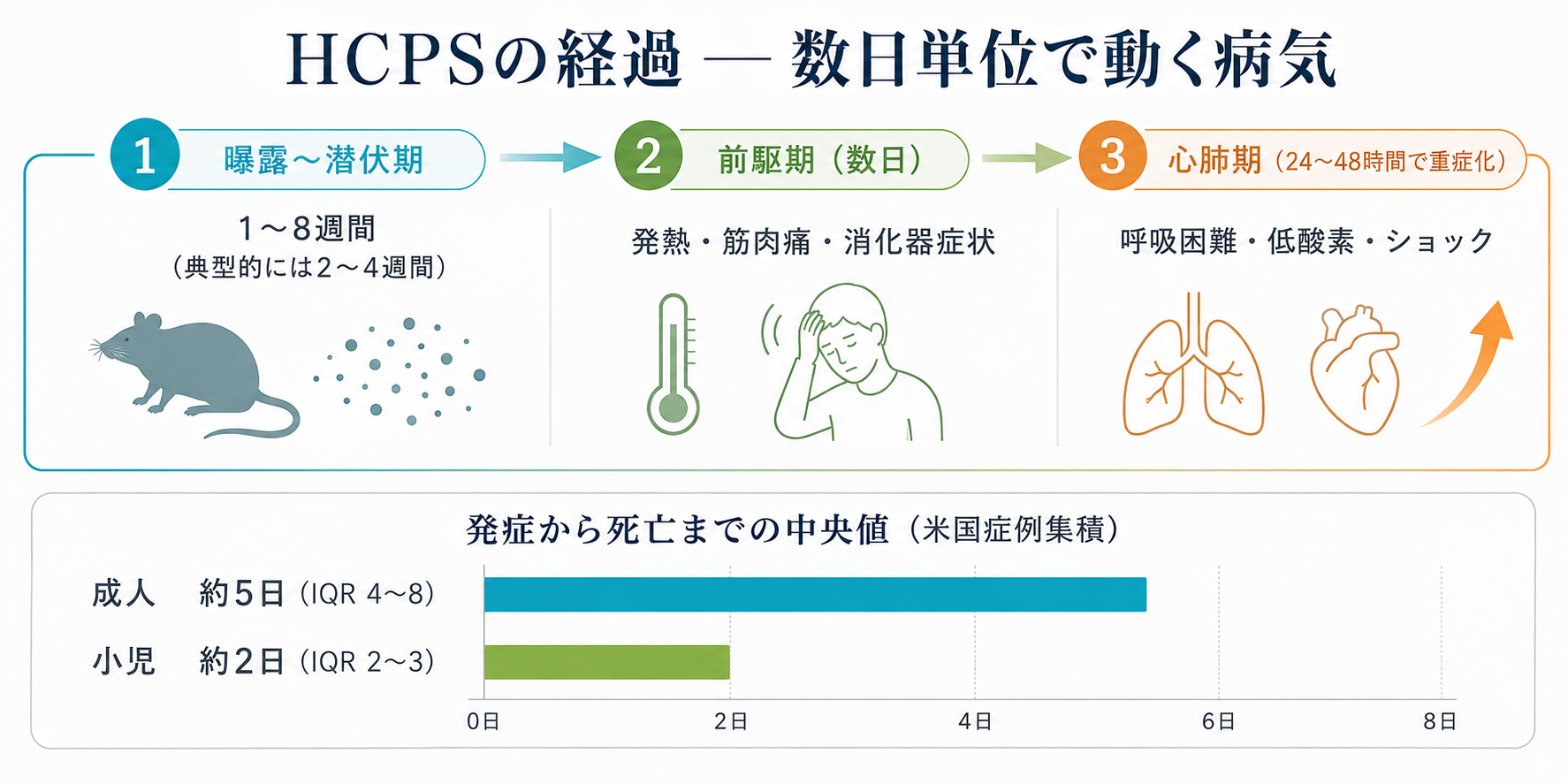
ハンタウイルス感染症の難しさは、最初の数日が普通の風邪やインフルエンザと見分けがつかないところにあります。潜伏期は系統によって幅があり、HCPS(南北アメリカ型)はおおむね1〜8週間(典型的には2〜4週間)、HFRS(欧州・東アジア型)は1〜5週間(通常2〜3週間)と整理されます。発症すると以下のような経過をたどります。
前駆期(発症から数日)
38℃以上の発熱、強い筋肉痛、頭痛、強い倦怠感、吐き気・下痢などの消化器症状が出ます。この段階では、インフルエンザ・新型コロナ・他の旅行者下痢症と区別がつきません。
進行期(HCPSは発症3〜7日/HFRSは数日〜2週間)
HCPSでは、発症から3〜7日のうちに急速な呼吸困難・低酸素・肺水腫・低血圧が出てきます。HFRSでは、出血傾向(鼻出血・点状出血)・血小板減少・腎機能低下(尿量の減少・むくみ)が前面に出てきます。
HCPSの怖さは、心肺期に入ったあとの進行が非常に速いことです。CDCの臨床ブリーフでは、適切な治療がなければ心肺期に入ってから24〜48時間以内に死亡することがあると整理されています。発症から死亡までの中央値も、米国の症例集積では成人で約5日(IQR 4〜8日)、小児ではさらに短く約2日(IQR 2〜3日)と報告されており、数日単位で全身状態が崩れる病気だと理解しておくと、判断のスピード感がつかみやすくなります。
ここで一般読者にとって大事なのは、症状の暗記ではなく判断軸です。発熱だけなら受診先は内科外来でも構いません。けれども、そこに以下の情報が加わると話が変わってきます。
- 過去6週間以内に南北アメリカ・東アジア・欧州に渡航した
- 現地で山小屋・キャンプ場・倉庫・農場・地下室など、げっ歯類が出入りしうる場所に滞在した
- 発熱から数日のうちに息苦しさ・尿が極端に減る・血液検査で血小板が下がるなどのサインが加わった
この3つのいずれか、特に2つ以上がそろうと、医師にとって鑑別の組み立て方が大きく変わります。診断はPCR検査(ウイルス遺伝子の検出)と血清抗体検査(感染後に体内でつくられるIgM・IgG抗体の検出)で行われ、これらは行政検査として保健所経由で専門施設に依頼するのが現実的なルートです。
一般のクリニックで完結する検査ではないため、疑った場合は速やかに集中治療と感染症対応ができる医療機関へつなぐのが原則になります。
受診時に医師に伝えてほしい3つ
そして、ここから次の章へつながる大事な点があります。ハンタウイルスには現時点で効果が確認された特異的治療薬がありません。だからこそ、早く疑って早く動くことに意味があります。
治療と予防 — 特効薬がないからこそ早く疑う意味
「特効薬がないなら、早く知っても意味がないのでは」と感じる方もいます。実際にはその逆で、支持療法が中心の感染症ほど、早めに疑って適切な集学的治療を受けることが患者さんの予後を分けます。
HCPS(南北アメリカ型)の治療は、酸素投与・人工呼吸器・循環管理・必要に応じて体外式膜型人工肺(ECMO)といった集中治療が柱になります。
抗ウイルス薬リバビリンは、HFRS(欧州・東アジアに多い腎症候性出血熱)では1991年にJournal of Infectious Diseases誌で発表された二重盲検プラセボ対照試験(Huggins JWらによる中国での242例の試験)で早期投与の効果が示されており、中国・韓国などの地域によっては今でも使われています(日本ではハンタウイルス感染症に対するリバビリンは承認されていません)。
一方、HCPSに対しては2004年にClin Infect Dis誌で発表された二重盲検プラセボ対照試験(Mertz GJらによる北米での試験)で、心肺期に入ったあとのリバビリン投与は有効性を示せませんでした。Vial PAらによる2023年Lancet Infect Disのレビューでも、HCPSの心肺期への抗ウイルス薬投与は標準治療として推奨されていません。
日本で承認されたハンタウイルス用ワクチンはありません。中国と韓国ではHFRSに対する不活化ワクチンが使われていますが、HCPS用ワクチンは世界的にも存在しません。
予防の柱は、ワクチンではなく「げっ歯類との接触を構造的に減らすこと」です。流行地に滞在する場合は、以下の点が現場で役に立ちます。
現地で気をつけること
帰国後の対応
「帰国後6週間」という数字は、HCPSの最大潜伏期間がおよそ8週間(ANDVではおおむね6週間とする整理もあり)であることに対応しています。今回のMV Hondius事案でも、各国保健当局は最終曝露日からおおむね30日〜45日の範囲で接触者の体温記録や電話モニタリングを継続する運用がとられており、症状が出なくても観察期間が終わるまで気を抜かないという考え方が共通の枠組みになっています。一般の旅行者でも、帰国後6週間を「発熱が出たら渡航歴を必ず伝える期間」として頭の片隅に置いておくと、判断の遅れを防げます。
なお出発前には、海外旅行保険の補償範囲も確認しておきます。HCPSは重症化するとICU管理・人工呼吸器・体外式膜型人工肺(ECMO)が必要になることがあり、現地での治療費は高額になりがちです。「集中治療・搬送費用が補償対象か」を保険証券で確認しておくと、現地で治療判断にためらいが出ません。
HCPSが疑われた段階で重要になるのは、施設選定の早さです。心肺期に入った瞬間から数時間単位で全身状態が崩れることがあるため、ICU管理可能な施設への早期搬送と、循環動態(血圧・心拍などの全身循環の状態)に配慮した慎重な輸液管理(過剰に水分を入れると肺水腫が悪化しうるため)が予後に影響します。重症化した症例でECMO導入により生命予後が改善した報告もあり、疑った時点で「どの施設に運ぶか」を決めておく姿勢が求められます。
落ち着いて見るためのものさし
ここまで読んでいただいて、ハンタウイルスは「日常的に怖がる病気」ではない一方で、条件のもとでは鑑別に入ってくる病気だと感じていただけたと思います。
ここで、自分の関わり方を判断する軸を2つに分けて整理しておきます。今回のMV Hondiusニュースを自分ごととして見るなら、まず「南米・南大西洋クルーズ歴があるか」が大きなフィルターになります。一方、ハンタウイルス感染症全般を医療現場で疑う条件としては、南北アメリカ(HCPSの流行域)・東アジア・欧州(HFRSの流行域)への渡航歴やげっ歯類への曝露歴がそれぞれ重要な手がかりになります。WHOも今回のクルーズ船事案について、グローバルな一般リスクは「低い」と評価しています。
日本国内のリスクについても、国立健康危機管理研究機構(JIHS)が5月6日付のリスク評価で「日本国内で本事例の原因となったハンタウイルスに感染する可能性は極めて低い」「国内でヒト‐ヒト感染により感染拡大する可能性は低い」と整理しています。アンデスウイルスを保有するピグミーライスラットなど南米由来の自然宿主が日本国内に生息していないため、国内に持ち込まれても自然界の感染サイクルが成立しない、というのが主な根拠です。
ニュースでは「クルーズ船で集団感染」「致死率○%」という見出しが目を引きますが、一歩引いて見れば、伝えるべき要点は3つに絞られます。
ニュースを読む3つの要点
この3つを持っていれば、ニュースに振り回されずに「自分にとってどれくらいの話か」を判断できます。
進行中のアウトブレイクは、数値も経路の解釈も日々動きます。本記事も執筆後に状況が更新される可能性があります。情報を読むときは、確定した症例数はWHOのDisease Outbreak Newsを優先し、その後の報道は「暫定的な追加情報」、感染経路の推定は「後日変わりうる作業仮説」と受け取っておくと、ニュースに振り回されません。
渡航後の発熱については、ハンタウイルスに限らず、デング熱・チクングニア熱・マラリア・腸チフス・A型肝炎など渡航地によって鑑別が変わります。帰国後の発熱の整理については「渡航後48時間の発熱トリアージ — 帰国後の発熱、どこまでが「ふつう」でどこからが要注意か」で詳しくまとめています。
動物が関わる感染症の構造的な見方については、関東でも増えてきたマダニ媒介感染症の話「マダニ感染症SFTS、千葉県で飼い猫が初確認」も参考にしてください。
「珍しい感染症のニュースとどう付き合うか」は、専門医の外来でもよく問われます。怖がりすぎる必要はありませんが、自分の生活との接点を1点でも持っているなら、その接点だけ覚えておけばよい。受診時に渡航歴を1行伝えるだけで、医師の頭の中の鑑別図はまったく違う形になります。その1行が、あとの数日を変えることがあります。
参考文献
-
World Health Organization. Hantavirus cluster linked to cruise ship travel, Multi-country. Disease Outbreak News. 2026年5月4日. https://www.who.int/emergencies/disease-outbreak-news/item/2026-DON599(参照日: 2026-05-09)
-
World Health Organization. WHO’s response to hantavirus cases linked to a cruise ship. 2026年5月7日. https://www.who.int/news/item/07-05-2026-who-s-response-to-hantavirus-cases-linked-to-a-cruise-ship(参照日: 2026-05-09)
-
World Health Organization. Hantavirus cluster linked to cruise ship travel, Multi-country (Update). Disease Outbreak News DON600. 2026年5月8日. https://www.who.int/emergencies/disease-outbreak-news/item/2026-DON600(参照日: 2026-05-09)
-
Vial PA, Ferrés M, Vial C, et al. Hantavirus in humans: a review of clinical aspects and management. Lancet Infect Dis. 2023;23(9):e371-e382. doi:10.1016/S1473-3099(23)00128-7
-
Martínez VP, Di Paola N, Alonso DO, et al. “Super-Spreaders” and Person-to-Person Transmission of Andes Virus in Argentina. N Engl J Med. 2020;383(23):2230-2241. doi:10.1056/NEJMoa2009040
-
Mertz GJ, Miedzinski L, Goade D, et al. Placebo-controlled, double-blind trial of intravenous ribavirin for the treatment of hantavirus cardiopulmonary syndrome in North America. Clin Infect Dis. 2004;39(9):1307-1313. doi:10.1086/425007
-
Bellomo CM, Alonso DO, Pérez-Sautu U, et al. Andes Virus Genome Mutations That Are Likely Associated with Animal Model Attenuation and Human Person-to-Person Transmission. mSphere. 2023;8(3):e00018-23. doi:10.1128/msphere.00018-23
-
Ferrés M, Vial P, Marco C, et al. Prospective evaluation of household contacts of persons with hantavirus cardiopulmonary syndrome in Chile. J Infect Dis. 2007;195(11):1563-1571. doi:10.1086/516786
-
Huggins JW, Hsiang CM, Cosgriff TM, et al. Prospective, double-blind, concurrent, placebo-controlled clinical trial of intravenous ribavirin therapy of hemorrhagic fever with renal syndrome. J Infect Dis. 1991;164(6):1119-1127. doi:10.1093/infdis/164.6.1119
-
国立健康危機管理研究機構(JIHS). 腎症候性出血熱. 感染症情報提供サイト. https://id-info.jihs.go.jp/infectious-diseases/hemorrhagic-fever-with-renal-syndrome/index.html(参照日: 2026-05-09)
-
国立健康危機管理研究機構(JIHS). クルーズ船におけるハンタウイルス感染事例について(リスク評価). 2026年5月6日. https://id-info.jihs.go.jp/risk-assessment/hantavirus-pulmonary-syndrome/20260506/index.html(参照日: 2026-05-09)
-
Pan American Health Organization (PAHO). Epidemiological alert: Hantavirus pulmonary syndrome in the region of the Americas. 2025年12月19日. https://www.paho.org/en/documents/epidemiological-alert-hantavirus-pulmonary-syndrome-region-americas-19-december-2025(参照日: 2026-05-09)
-
Centers for Disease Control and Prevention. Clinician Brief: Hantavirus Pulmonary Syndrome (HPS). https://www.cdc.gov/hantavirus/hcp/clinical-overview/hps.html(参照日: 2026-05-09)
よくある質問
クルーズ船で集団感染と聞きました。船内で広がっているのですか?
南米旅行から帰って熱があります。ハンタウイルスを疑うべきタイミングは?
ネズミに触れただけでうつりますか?
ハンタウイルスの治療薬はありますか?
流行ニュースシリーズで読む
同じシリーズの他の記事です。気になるところから読み進めてみてください。
- 鳥インフルエンザ(H5N1 B3.13株)はなぜ軽症が多いのに警戒されるのか — 鼻と肺、両方で増えるという発見
米国のA(H5)鳥インフルヒト感染は71例・死亡2例(確認例ベース・JIHS 2026-01-22時点)、乳牛流行の中心遺伝子型がB3.13。なぜ軽症と警戒が両立するのか、EID 2026年5月号の2論文(鼻腔上皮・肺組織)から読み解きます。
- 2回接種でも発熱と発疹?修飾麻疹(modified measles)の見極め
2回接種者でも稀に発症する修飾麻疹(modified measles)は症状が軽く非典型的で、IgM陰性でも否定できません。臨床像・診断の落とし穴・二次感染リスクを感染症専門医が解説。
- 焼肉だけ警戒では足りない——夏前に整える腸管出血性大腸菌(EHEC)対策と血便の判断軸2026
O157など腸管出血性大腸菌(EHEC)は少量で発症する稀な食中毒。家庭の予防4つの経路と血便・成人HUSの判断軸を専門医が整理(2026年5月時点)。
- マダニ感染症SFTS、千葉県で飼い猫が初確認 — GW前の予防と受診の目安
2026年4月、千葉県で飼い猫のSFTS感染が県内初確認。致死率約20〜27%のマダニ感染症、GW前の予防と受診目安を専門医が解説。
- なぜ今、麻疹なのか——2026年の流行を疫学で読み解く
国内362例(第16週)、米国1,792例、バングラデシュ2,897例。2026年春の麻疹流行を、NEJM最新レビューをもとに「免疫ギャップ」という考え方で整理します。感染症専門医の視点から、数字の背景と日本固有の事情を解説。
