GW帰国後の発熱、受診の目安と気になるサイン|渡航先別トリアージガイド

ゴールデンウィーク(4月29日〜5月6日)が始まりました。海外旅行から戻られた方、これから戻られるご家族をお持ちの方に向けて、この時期に発熱が出たときの動き方をまとめます。たとえば「タイから帰ってきて3日後に熱が出た」「インドから戻って1週間でだるさが取れない」というご相談を受けると、感染症の診療側ではいつもより一段ていねいに確認をします。海外渡航のあとの発熱は、ふだんの風邪とは少しだけ確認のしかたが違うからです。
事前に押さえておきたいのは3つの情報だけです。何日目に出た熱なのか。どの国・どの地域から帰ってきたのか。現地で何をしてきたのか。この3つの情報をもとに、受診タイミングを「今日中・数日以内・自宅様子見」の3区分で判断していきます。本記事では、帰国後の発熱について、受診のタイミングと受診前のセルフケアを専門医の視点でまとめます。
この記事のポイント
帰国後の発熱、まず押さえたい心構え
帰国後の発熱でまず決めるのは、「いつ受診するか」「どこへ行くか」「最初に何を伝えるか」の3点です。これらの判断軸は、普段の発熱とは少し違います。
普段の発熱なら、38℃台で食欲があれば一晩様子を見て、翌日かかりつけクリニックを受診、というのが一般的な流れだと思います。海外渡航のあとでは、その「翌日でいいかな」をやや早めに気にかけておきたい病気が混ざることがあります。その代表が熱帯熱マラリアです。日本の国立健康危機管理研究機構(JIHS)も、免疫のない旅行者では早めの診断・治療が大切と説明しています。
ただし、「渡航歴のある発熱=渡航感染症」というわけではありません。新型コロナや季節性インフルエンザなど、国内で拾う一般的な感染症と同時並行で起こることもあります。渡航感染症の可能性も視野に入れる、ただし渡航感染症だけに絞り込みすぎない。この両方を持ちながら受診先と受診タイミングを決めていくと、落ち着いて判断できるはずです。
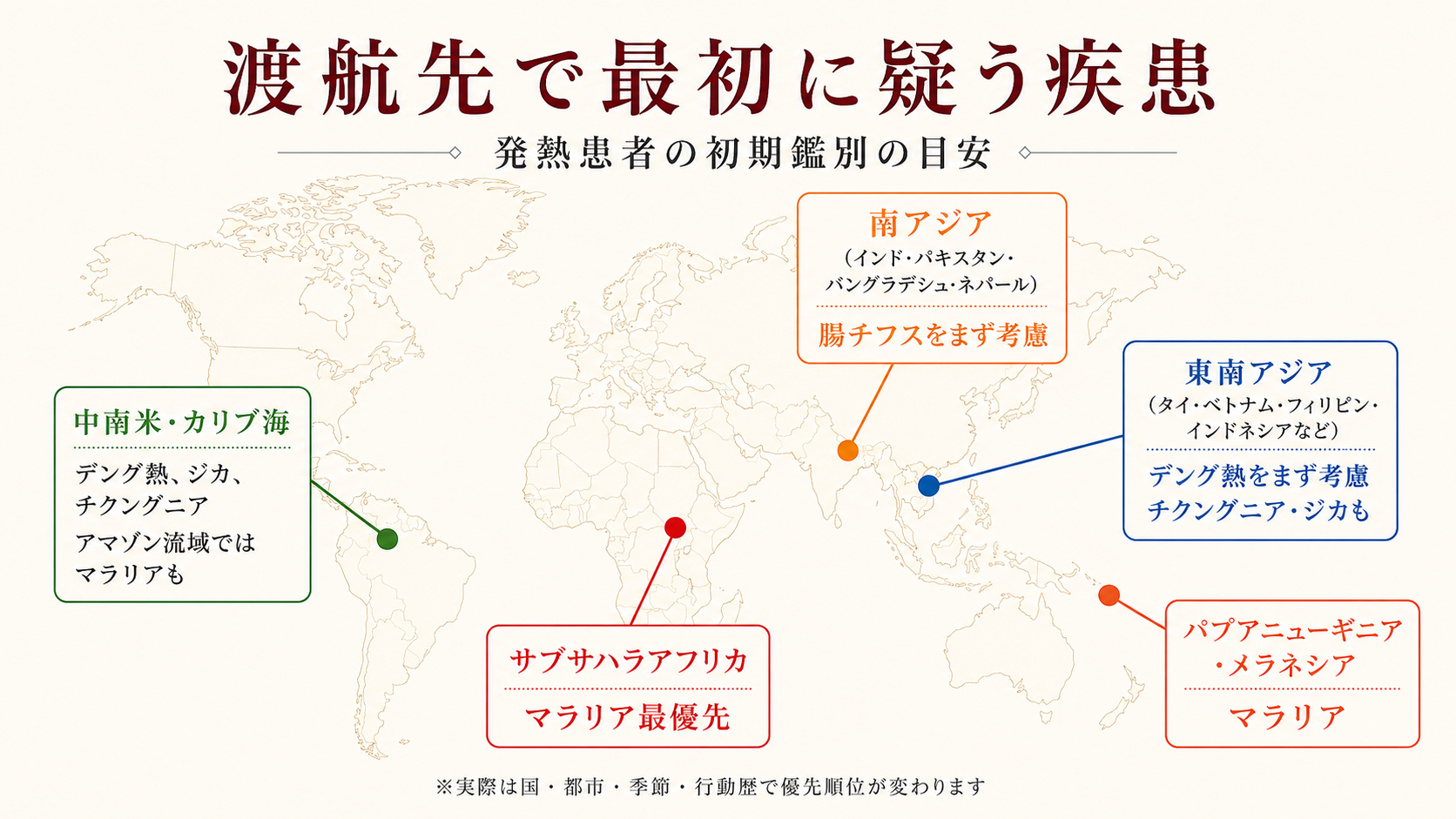
渡航先別の優先疾患マップ
最初に疑う病気は、渡航国でかなりの部分が左右されます。GeoSentinel監視ネットワーク(国際的な渡航後感染症の監視データベース)の解析でも、地域による疾患分布の差が一貫して報告されています。
なお、日本の届出数だけを見ると、輸入デング熱(年100〜460例)のほうがマラリア(年50〜70例)より頻度では多くなります。それでもマラリアを「最初に疑う」優先疾患に置くのは、治療が遅れたときの致死リスクがマラリアで突出するためで、頻度ではなく見逃しコストで優先度が決まります。
| 渡航先 | 最初に疑う発熱原因 |
|---|---|
| サブサハラアフリカ | マラリア最優先(熱帯熱マラリアが半数以上) |
| 南アジア | 腸チフス・パラチフス、デング、A型肝炎 |
| 東南アジア | デング、レプトスピラ、腸チフス |
| 中南米・カリブ海 | デング、マラリア(アマゾン地域)、ジカ・チクングニア |
| パプアニューギニア・メラネシア | マラリア(地域によっては最優先) |
※ 南アジア=インド・パキスタン・バングラデシュ・ネパールなど、東南アジア=タイ・ベトナム・フィリピン・インドネシアなど。
マラリアの優先度は地域差が大きく、サブサハラアフリカでは帰国後発熱の半数近くを占める一方、東南アジアの都市部では多くありません。とはいえ「東南アジアだからマラリアはない」とは言いきれず、タイ・ミャンマー国境部、カンボジア奥地、インドネシアの離島などでは、現地で熱帯熱マラリアの感染が今も報告されています。CDC Yellow Book 2026も、東南アジアの都市部と農村部・国境地帯ではリスクの幅があると示しています。
同じ東南アジアでも、都市部中心の滞在と、森林・農村・国境地帯への滞在ではリスクが変わります。森林・農村・国境地帯への滞在歴がある場合は、マラリアに加えてツツガムシ病も鑑別に入ってきます。受診時には「都市部中心だったか、農村・森林・国境地帯にも入ったか」を一言添えていただけると、医師の判断材料が増えます。
南米熱帯地域(ブラジル・ペルー・ボリビア等のアマゾン流域)に入る場合は、黄熱(潜伏期間3〜6日のウイルス性感染症)も鑑別の選択肢に挙がります。未接種で当該地域を訪れた場合は、受診時にひと言伝えると診療がスムーズです。
予防内服についてもひと言補足しておきます。マラロン(アトバコン・プログアニル合剤)やメフロキンといった化学予防薬は発症リスクを大きく下げてくれますが、完全に防ぐものではありません。CDC Yellow Book 2026マラリア章でも、化学予防中の渡航者でもマラリアは発症しうると明記しています。現地で飲み忘れがあった場合や、帰国直後で血中濃度が下がるタイミングは、いつも以上に体調変化に気を配りたい時期です。「薬を飲んでいたから違うはず」と決め打ちせず、発熱が出たら医師に相談してください。
腸チフスにも一点だけ触れておきます。GeoSentinelの2020年Antimicrobial Agents and Chemotherapy掲載解析では、南アジアからの渡航者で分離されたS. Typhi 90株のうち70株(78%)にフルオロキノロン感受性低下が報告されました。フルオロキノロン系抗菌薬が効きにくいケースが増えており、第三世代セファロスポリンやアジスロマイシンが主な治療選択肢になります。「渡航歴あり」の情報があると、医師は最初から適した薬を選びやすくなります。診断の精度だけでなく薬の選択のためにも、渡航歴は最初に共有してください。
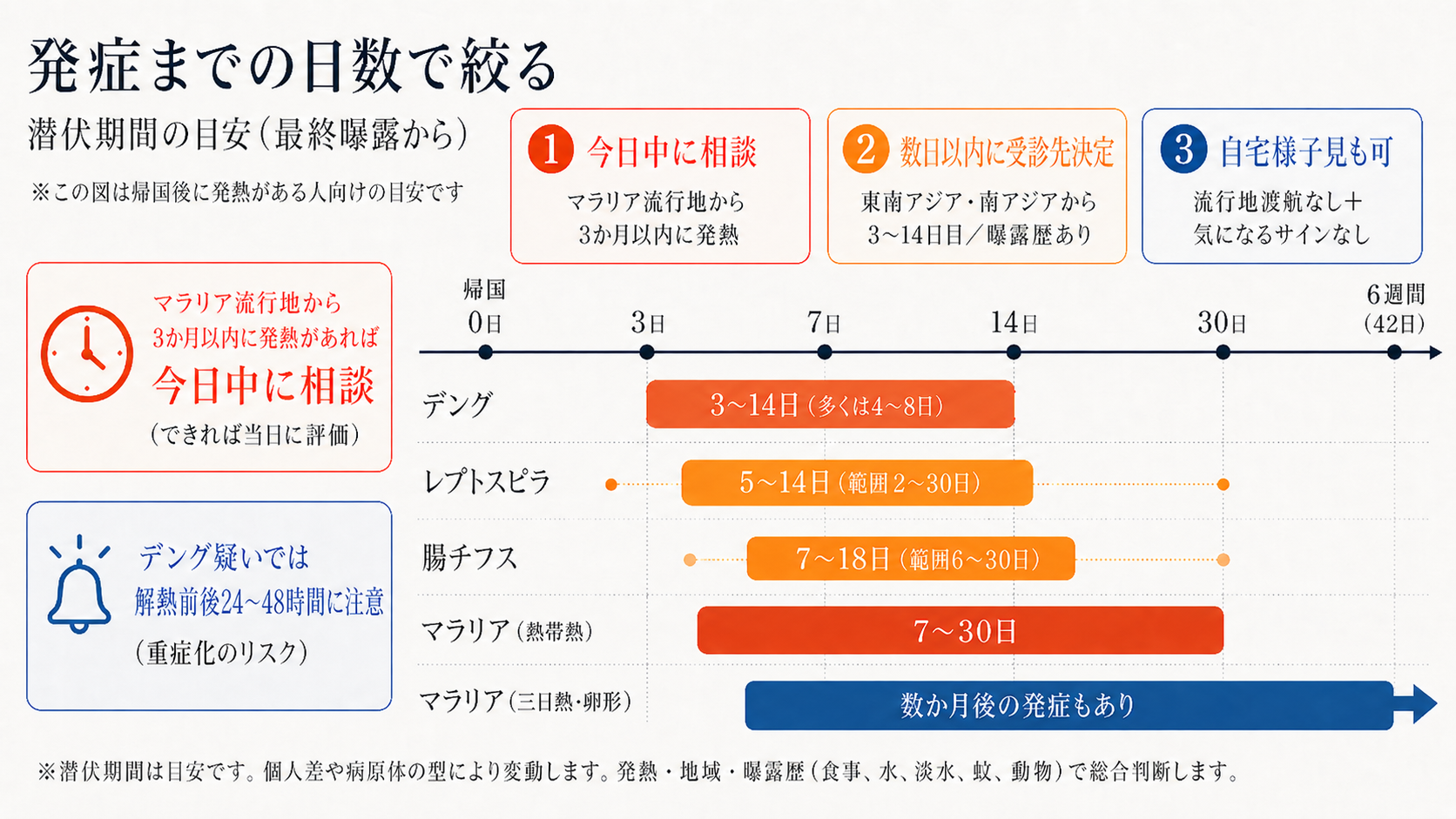
潜伏期間で考える
何日目の発熱かで、疑う病気の優先順位が変わります。潜伏期間を細かく覚える必要はありません。冒頭の3つの情報(何日目・どこから・何をした)と組み合わせて、以下の3区分で判断していきます。マラリア流行地からの帰国後発熱は、できれば早めに受診先へ連絡しておくと安心です。
今日中に受診を考えたい発熱
これに当てはまるのは、マラリア流行地から帰国後3か月以内に38℃以上が出た場合です。マラリア流行地は、サブサハラアフリカ・パプアニューギニア・南米アマゾン地域・東南アジアの一部国境地帯などが該当します。熱帯熱マラリアの潜伏期間はおおむね7〜30日(CDC Yellow Book 2026)で、98%は渡航後3か月以内に発症します。一方、三日熱マラリア・卵形マラリアでは数か月後の発症もあり、約半数は渡航終了から30日以降との報告があります。3か月超〜1年以内の発熱でも、受診時にマラリア流行地への渡航歴を伝えていただけると診療がスムーズです(当日受診の緊急度はやや下がります)。
マラリア検査の進み方も知っておくと、安心です。確定診断の標準は塗抹検査(マラリア原虫を顕微鏡で観察する検査)ですが、夜間や休日の一般救急では顕微鏡技師の対応が難しいことが多く、迅速診断キット(RDT。マラリアの抗原を検出するイムノクロマト検査)でまずスクリーニングし、塗抹検査やPCRを専門施設に依頼する流れになることもあります。いずれの検査も1回陰性でマラリアを完全に否定できない場合があり、CDC Yellow Book 2026は24〜48時間以内に2〜3回繰り返す検査を推奨しています。医師から「もう一度検査します」と言われた場合は、初回の血中原虫量が少ないと見つかりにくいから、と受け止めてください。
数日以内に受診先を決めたい発熱
ここに入るのは、東南アジア・南アジア・中南米(アマゾン流域を除く)の都市部中心の滞在から帰国した方で、3~14日目あたりに多く出る発熱です。代表的な潜伏期間は、デング熱3〜14日(目安4〜8日)、腸チフス7〜18日(範囲6〜30日)、レプトスピラ5〜14日(範囲2〜30日)(いずれもCDC Yellow Book 2026 帰国後評価表)。この時期の発熱は「翌日まで様子を見て、悪化していたら受診」で多くの場合は対応できます。ただし次章の「気になるサイン」が一つでも出てきたら、その日のうちに受診先へ切り替えてください。
なお、タイ・ミャンマー国境部、カンボジア奥地、インドネシアの離島など東南アジアの国境地帯・離島部に入った場合や、アマゾン流域からの帰国はマラリア流行地に該当します。先ほどの「今日中に受診を考えたい発熱」のグループで対応してください。
自宅で様子を見ても安心しやすい発熱
ここに当てはまるのは、マラリア流行地への渡航がなく、強いだるさ・意識障害・息苦しさ・出血・黄疸などの気になるサインがなく、48〜72時間以内に明らかな改善傾向がある場合です。多くは一般的なウイルス性の風邪で、自宅安静と水分補給で軽快します。「3日経っても下がらない」「いったん下がってからまた上がる」場合は、デング解熱期の経過観察も含めて受診を考えてみてください。マラリア流行地に滞在していた場合は、帰国から3か月を過ぎていても1年以内は鑑別から外さず、発熱が出たら外来で渡航歴を伝えて相談してください。
早めに受診したい「気になるサイン」
潜伏期間や渡航先がどうであっても、以下のいずれかが当てはまる発熱は要注意です。早めに医師に相談してください。
- 出血が止まりにくい(鼻血が長く続く、歯茎からの出血、皮膚の点状出血、血便、血尿)
- 意識がはっきりしない、強い眠気、呼びかけへの反応が鈍い
- 呼吸が浅い、息苦しい、横になれない
- 黄疸(白目や皮膚が黄色くなる)
- 数時間単位で体調が悪くなっていく
これらのサインは、重症マラリア・重症デング(出血型・ショック型)・敗血症(細菌が血液中に広がる感染状態)など、早めに対応した方がよい病態のヒントになります。本人が判断しづらいときも多いので、家族・同居の方にも「気になるサインが出たら早めに病院を受診しよう」と共有しておくと、いざというときに動きやすくなります。
受診前は控えたい3つのこと
医療機関を受診するまでの間、やっておきたいことと、控えたいことがあります。ここでは、診断や治療をスムーズにするために控えたい側を3つに絞ります。
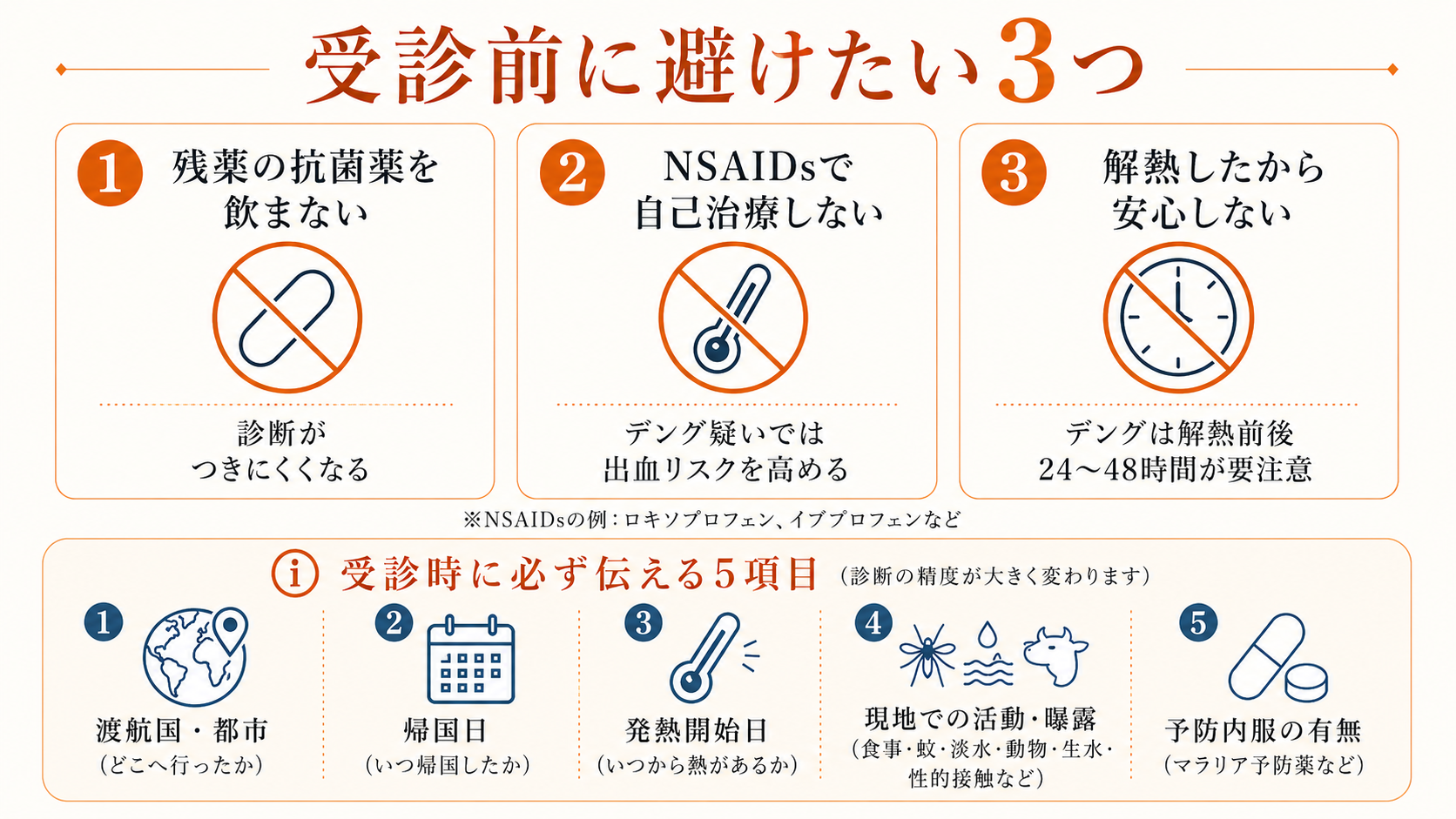
1つ目は、家にある残りの抗菌薬を「念のため」と自己判断で飲み始めることです。先に服用してしまうと、外来で血液培養(細菌が血液中にいるか調べる検査)を取ったときに菌が検出されにくくなります。腸チフスでは血液培養が診断の中心になるので、培養が出ないと確実に効く抗菌薬を選びにくくなります。とくに南アジア由来の腸チフスはフルオロキノロン感受性が下がっていることが多く、培養と感受性検査の結果が治療選択を支えてくれます。
2つ目は、解熱薬の使い方です。ここで気をつけたい点が2つあります。
1つは、NSAIDs系(ロキソプロフェン[ロキソニン]・イブプロフェン・アスピリン・ジクロフェナク[ボルタレン]など)の自己連用を控えることです。NSAIDsはデング感染で出血傾向を強めることがあり、CDCもデング疑い例ではNSAIDsを避け、アセトアミノフェン(カロナール)に置き換える方針を示しています。
もう1つは、発熱パターン(熱型)を残しておくことです。毎日決まった時間に熱が上がるか、不定期か、こうしたパターンはマラリア・腸チフス・デングを見分けるヒントになります。受診を決めた直前の数時間は解熱薬を使わず、医療機関到着時の体温を見せていただけると診療がスムーズです。アセトアミノフェンを服用してから受診する場合は、「服用時刻」を伝えてください。
3つ目は、「下がったから治った」と思って受診を見送ることです。デングではとくに、発症3〜7日目に熱が一度下がる「解熱期」があり、この時期に体調が崩れる方がいらっしゃいます。「熱が下がってホッとしている」ときに、出血が止まりにくい・腹痛・強いだるさが出てきたら、その日のうちに医療機関を受診してください。デング熱については、急性期を過ぎたあとも発症から6週間ほどは神経症状(しびれ・脱力)を見守りたい点もあり、別記事「デング熱後のしびれ・脱力に注意(NEJM 2026)」でまとめています。
外来で必ず伝える5項目
医療機関を受診したら、以下の5項目を最初の一言で伝えるとスムーズです。受付や問診票で伝え、診察室に入って医師の顔を見たタイミングでも、もう一度繰り返すと確実です。
- 渡航国・都市(例:「タイのバンコク・プーケット」「インドのデリー・ムンバイ」)
- 帰国日(何月何日に成田/関空などに着いたか)
- 発熱開始日(何月何日の何時頃から熱を感じ始めたか。これまでの最高体温も)
- 滞在中の活動:水関連(淡水浴・川遊び・洪水後の歩行)、動物・蚊(動物との接触・蚊に刺された記憶)、飲食(生水や生もの摂取)、性的接触の有無
- 予防内服の有無(マラロン・メフロキン・ドキシサイクリンなど。飲み忘れがあったかも含めて)
発熱でつらいときに細かく思い出して話すのは大変なので、「メモを見せる」のがおすすめです。帰国直後にスマホのメモへ上記5項目を書いておくと、いざという時に話しやすくなります。ご家族にも共有しておくと、本人が話しづらい状態でも代わりに伝えていただけます。
渡航外来や帰国後診療に対応している医療機関は、日本旅行医学会の「帰国後診療医療機関リスト」で全国の施設をお探しいただけます。GW中など平日の渡航外来が休診のときは、地域の発熱外来・内科外来・夜間休日診療所などで「○月○日に○○から帰国しています」と最初に伝えると、診療の入り口がスムーズになります。
渡航のあとの発熱は、ふだんの体調管理に「渡航歴」という補助線がひとつ加わるだけ、と捉えていただいて大丈夫です。その補助線を医師と共有するために必要なのは、渡航国名・帰国日・発熱開始日の3つの情報だけ。発熱して苦しいときに思い出そうとすると大変なので、帰国直後の元気なうちにスマホのメモへ残しておかれることをおすすめします。
体調を崩されないことが何よりですが、もし発熱されたときも、本記事の3区分(今日中・数日以内・自宅様子見)を目安にしていただければと思います。なお、東南アジア・中南米から戻って発熱があった方は、デング熱後1〜42日のしびれ・脱力にも気をつけたいところです。詳しくは デング熱後のしびれ・脱力に注意 を参考にしてください。国内で野外活動をされた方は、マダニ媒介感染症SFTSの注意点を マダニ感染症SFTS — GW前の予防と受診の目安 にまとめています。良いGW、そして元気なGW明けを迎えられることを願っています。
参考文献
-
Centers for Disease Control and Prevention. CDC Yellow Book 2026: Post-Travel Evaluation of the Ill Traveler. https://www.cdc.gov/yellow-book/hcp/post-travel-evaluation/post-travel-evaluation-of-the-ill-traveler.html(参照日: 2026-04-26)
-
Centers for Disease Control and Prevention. CDC Yellow Book 2026: Malaria. https://www.cdc.gov/yellow-book/hcp/travel-associated-infections-diseases/malaria.html(参照日: 2026-04-26)
-
Centers for Disease Control and Prevention. CDC Yellow Book 2026: Typhoid and Paratyphoid Fever. https://www.cdc.gov/yellow-book/hcp/travel-associated-infections-diseases/typhoid-and-paratyphoid-fever.html(参照日: 2026-04-26)
-
Centers for Disease Control and Prevention. CDC Yellow Book 2026: Leptospirosis. https://www.cdc.gov/yellow-book/hcp/travel-associated-infections-diseases/leptospirosis.html(参照日: 2026-04-26)
-
国立健康危機管理研究機構. マラリア(詳細版). https://id-info.jihs.go.jp/infectious-diseases/malaria/detail/index.html(参照日: 2026-04-26)
-
国立国際医療研究センター病院 トラベルクリニック. 帰国後の体調不良. https://travelclinic.jihs.go.jp/017/index17.html(参照日: 2026-04-26)
-
Wilson ME, Weld LH, Boggild A, et al. Fever in returned travelers: results from the GeoSentinel Surveillance Network. Clin Infect Dis. 2007;44(12):1560-1568. doi:10.1086/518173
-
Duvignaud A, Stoney RJ, Angelo KM, et al. Epidemiology of travel-associated dengue from 2007 to 2022: A GeoSentinel analysis. J Travel Med. 2024;31(7):taae089. doi:10.1093/jtm/taae089
-
Hagmann SHF, Angelo KM, Huits R, et al. Epidemiological and Clinical Characteristics of International Travelers with Enteric Fever and Antibiotic Resistance Profiles of Their Isolates: a GeoSentinel Analysis. Antimicrob Agents Chemother. 2020;64(11):e01084-20. doi:10.1128/aac.01084-20
-
Cerqueira-Silva T, Paixão E, França GVA, et al. Risk of Guillain-Barré Syndrome after Laboratory-Confirmed Dengue Infection. N Engl J Med. 2026;394(15):1546-1548. doi:10.1056/NEJMc2519008
-
日本旅行医学会. 帰国後診療医療機関リスト. https://jstah.umin.jp/03posttravel/index.htm(参照日: 2026-04-26)
よくある質問
マラリアはどのくらいリスクがありますか?早く受診する必要はありますか?
予防内服(マラロン・メフロキン)を飲んでいたから安心できますか?
夜間や休日に発熱したら、どう動けばよいですか?
帰国後3日目の発熱と1週間後の発熱では、何が違うのですか?
渡航・帰国後シリーズで読む
本記事は渡航・帰国後シリーズの総論編です。各論や周辺テーマを以下の記事で扱っています。気になるところから読み進めてみてください。
- デング熱後のしびれ・脱力に注意 — ギランバレー症候群リスク16.75倍(NEJM 2026)
東南アジアや中南米から帰国した後のしびれ・脱力、見逃していませんか。2026年4月のNEJMで、デング熱発症後1〜42日のギランバレー症候群発症率が16.75倍、100万感染あたり35.5例の超過発症と示されました。渡航者向けに、蚊対策・発症後6週間の症状観察・受診判断を整理します。
