doxy-PEP(ドキシペップ)— 個人に出した薬が、なぜ集団の問題になるのか

doxy-PEP(ドキシペップ)という予防策があります。性交の後、72時間以内にドキシサイクリンという抗菌薬を200mg、1回だけ飲む方法です。
米国の臨床試験や実装研究では、STI既往のあるMSM(男性と性行為をする男性)やトランスジェンダー女性(TGW:出生時に男性とされ、女性として生きている人)の高リスク層で、梅毒とクラミジアが大きく減ることが示されてきました。ランダム化比較試験では梅毒・クラミジアが7割以上減少し、Kaiser Permanente北カリフォルニアのPrEP(HIV曝露前から毎日、または性行為の前後に抗HIV薬を飲んで予防する方法)使用者コホートでは、クラミジア79%減・梅毒80%減が報告されています。
日本でも梅毒は高止まりが続いていて、2024年の届出は14,663人(報告値・確定前)、3年連続で年間1万人超です。先天梅毒(生まれつき梅毒をもつ赤ちゃん)も止まりません。「効く予防薬があるなら、日本でも広く使えばいいのに」と思いたくなる状況です。ただ、doxy-PEPはそう単純な薬ではありません。医師が外来で1人に出す処方なのに、効果を測るときは「地域全体の梅毒報告数」という集団の数字で見られ、コストは「その地域の淋菌がどのくらいテトラサイクリンに耐性をもつようになったか」という集団の指標で支払われます。個人の処方に、地域全体の収支が隠れている薬なのです。
この記事は、「doxy-PEPをどう使うか」の使い方ガイドではありません。「doxy-PEPを通して、個人医療と公衆衛生の境界線がどう見えるか」を読み解いていきます。4本のランダム化比較試験(MSM/TGW対象3本+シス女性対象1本)と3つの実装研究、耐性のデータと日米欧のガイドラインを、そのための材料として使います。
この記事のポイント
個人に出した薬が、なぜ集団の問題になるのか
医師が処方箋を書くとき、目の前にいるのは、いつも1人の患者さんです。検査の結果、生活の状況、これまでの感染の履歴。その人に合った薬を、その場で渡す。これが個人医療の基本の形です。
doxy-PEPも、処方の形(書式)だけを見れば同じです。外来で医師が1人に向けて出す処方で、1人に渡される200mgの錠剤です(日本では現状、保険適用のない自費処方として一部のクリニックで扱われています)。
ところが、効果を測る指標を見ると、風景が変わります。
ランダム化比較試験(RCT)では、個人単位のSTI発生が評価されました。一方、実装後の研究では、サンフランシスコ市やワシントン州キング郡のように、地域全体の梅毒報告数も評価対象になっています。doxy-PEP導入後の梅毒・クラミジア報告数の変化が、中断時系列解析で検討されました。地域全体の数字で薬の効果を見ているわけです。コストも同じです。1人の光線過敏症や食道炎だけではなく、「その地域の淋菌がどのくらいテトラサイクリンに耐性をもつようになったか」という集団の指標でも数えられます。つまり、1人の処方に載りながら、効果もコストも集団の収支に分配される構造を持っているのです。
医療の世界で、これ自体は新しいことではありません。ワクチンも集団免疫という指標を持ちます。ただしワクチンは、最初から公衆衛生プログラムとして設計された薬です。doxy-PEPは違います。2018年の最初のRCT、2023年の決定的なRCT、2024年のCDCガイダンス。ここまでの流れは、どれも「高リスクの個人に出す予防策」として語られてきました。集団レベルの指標は、その後で現象として浮かび上がったのです。
この記事では、個人と集団の二重会計を軸に、doxy-PEPの現在地を4つの秤で読み解いていきます。個人の秤、集団の秤、時間軸の秤、そして「誰が薬を選ぶのか」という権力の秤です。

個人の秤 — 梅毒80%減と、光線過敏症のあいだ
まずは、1人にとってこの薬が何を提供するか、から見ていきます。個人の秤については、データが比較的クリアにそろっています。
決定的な試験:DoxyPEP(Luetkemeyer 2023)
いちばん重要なのは、2023年にNew England Journal of Medicine(NEJM)に掲載された、Luetkemeyerらの doxy-PEP試験です。過去12か月以内に梅毒・クラミジア・淋菌のいずれかにかかったMSMとトランスジェンダー女性 501名を、ドキシサイクリン群と標準ケア群に、2対1の比率でランダムに分けました。HIV曝露前予防(PrEP:曝露する前から抗HIV薬を飲んで予防する方法)を使っているグループでの結果は、次のとおりです。
- 梅毒:相対リスク(RR)0.13(約87%減)
- クラミジア:RR 0.12(約88%減)
- 淋菌:RR 0.45(約55%減)
HIVに感染している人でも、ほぼ同じ効果が出ています。
2025年には、この試験の最終結果とオープンラベル延長期間(OLE)のデータが、Lancet Infectious Diseasesに出ました。OLEとは、割り付けの盲検を解除して、全員が治療群に移れる延長期間のことです。結果は、STI陽性となった四半期の割合がドキシサイクリン群12.0% vs 標準ケア群30.5%。RR 0.39、絶対差 19ポイントでした。長い目で見ても、効果は維持されていました。
別地域でも同じ結果:IPERGAY(2018)とDOXYVAC(2024)
決定的な doxy-PEP 試験を支えるデータが、2本あります。
ひとつは、2018年Lancet Infectious Diseases掲載の仏IPERGAY試験サブスタディです。doxy-PEPの発端となった研究で、HIV-PrEPを使用するMSMを中心とした集団が対象。梅毒HR 0.27・クラミジアHR 0.30で有意な低下、淋菌HR 0.83で有意差なし。「梅毒・クラミジアで予防効果が高く、淋菌では相対的に弱い」という現在まで続く基本構図が、ここで最初に見えました。
もうひとつは、2024年Lancet Infectious Diseases掲載の仏DOXYVAC試験(MSM 556名ランダム化、解析集団545名)。梅毒の調整ハザード比(aHR)0.21、クラミジア aHR 0.14と、別地域・別集団でも同じ方向の効果を再確認しました。淋菌についても一定の低下は示されましたが、効果量は解析時点や背景のテトラサイクリン耐性率に左右され、梅毒・クラミジアほど安定した効果とは言いにくい結果です。なおDOXYVACは同時にMenB-4Cワクチンによる淋菌予防の検討も行っていて、こちらは aHR 0.78(p=0.061)で有意差は出ませんでした。
3本の試験を並べると、方向性は一致します。STI既往のあるMSMとトランスジェンダー女性では、梅毒とクラミジアで予防効果が高く、淋菌への効果は相対的に弱い。これが個人の秤の「表側」です。
副作用と注意点
一方で、個人の秤には「裏側」もあります。ドキシサイクリンは外来診療で長く使われている薬ですが、副作用はあります。
- 光線過敏症:日光に当たった肌が赤くなる・やけどのような反応が出る
- 食道炎:食道の内側が荒れて、胸焼けや痛みが出る
- 消化器症状:吐き気・下痢
カルシウム・鉄・マグネシウムを含む制酸剤やサプリメント、乳製品と一緒に飲むと、薬の吸収が落ちます。2時間以上、間隔を開ける必要があります。多くは軽い副作用ですが、まれに強い薬疹(皮膚のひどい発疹)などで服薬の中止が必要になることもあります。
妊娠中、または妊娠の可能性がある場合は、doxy-PEPの対象としては原則扱いません。自己判断で内服せず、必ず医師に相談してください。胎児の歯の発育や骨の成長に影響する可能性があるためです。
女性では効果を示せず:Stewart ケニア試験(2023)
ここまでは、対象がMSMとトランスジェンダー女性の話でした。シスジェンダー女性(出生時に女性とされ、女性として生きている人)ではどうか。これは別の問いです。
2023年NEJMの Stewartらのケニア試験は、シスジェンダー女性 449名(HIV-PrEP使用中)を対象に行われました。結果は、全細菌性STIで RR 0.88(95%CI 0.60-1.29)、クラミジア RR 0.73、淋菌 RR 1.64と、有意差なし。
ただし注意点があります。自己申告のアドヒアランス(決められたとおりに飲めたか)は78%だったのに、毛髪の検査でドキシサイクリンが検出されたのは、たった29%でした。薬物動態(薬が体のどこに、どれくらい届くかを調べる分野)の研究では、女性の性器にも薬が十分な濃度で届くと示されています。つまり、服薬遵守の問題が大きく影響した可能性が高いわけです。
それでも、少なくとも現時点では、シスジェンダー女性に対してMSM・トランスジェンダー女性と同じ強さで推奨できるだけのエビデンスはありません。米CDCも、女性を含むその他の集団については、利益と害を判断するデータが不十分であり、推奨は出せないと整理しています。
個人の秤のまとめ:対象はMSMとトランスジェンダー女性でSTI既往がある人。守れる疾患は梅毒とクラミジアが中心。淋菌は地域差で結果が変わる。シスジェンダー女性では未確立。これが現在の輪郭です。

集団の秤 — 流行半減と耐性上昇のあいだ
1人のレベルで薬が効くことと、地域全体の感染症の流行が抑えられることは、同じ現象ではありません。地域で何が起きたかを確かめる実装研究が、2025年以降に出そろいました。
3つのカードは同じ「梅毒の減少率」を示しながら、実は異なる物差しで測られています。比較単位を整理すると、こうなります。
- SF ITS 2025:サンフランシスコ市全体の梅毒報告数(地域全体の視点)
- Kaiser 2025:HIV-PrEP使用者のうち doxy-PEP処方者のSTI陽性率(個人の追跡)
- King County 2026:ワシントン州キング郡全体の梅毒報告数(地域全体の視点)
「地域全体で何が起きたか」と「処方を受けた個人で何が起きたか」は別の問いです。-51%(SF市全体)と-52%(キング郡全体)は地域全体の問いに、-80%(Kaiserの処方者)は個人の問いに答えた数字。どちらの問いを見るかで、読み取りが変わってきます。
2025年のSankaranらの研究は、サンフランシスコ市全体のSTI報告数を扱ったものです。分析には中断時系列解析(ITS)という方法を使っています。ITSとは、介入の前と後で、時間トレンドに段差や傾きの変化が出るかを調べる統計の方法です。市が2022年11月にdoxy-PEPの推奨を始めた前後を比べると、2023年11月時点でクラミジア -49.6%、早期梅毒 -51.4%、淋菌 +25.6%という結果でした。
ただし淋菌の +25.6% は、2023年11月時点の累積値としては95%信頼区間が0をまたぎ、統計的有意差はありません。一方、月ごとのトレンドで見ると約+1.77%/月で、有意な増加傾向でした。淋菌はむしろ増えていた、という点が大切です。
同じ2025年のTraegerらの研究は、別の切り口で調べました。対象はカイザー北カリフォルニアの HIV-PrEP使用者 11,551名。そのうち、2,253名(19.5%)がdoxy-PEPを処方されました。この人たちについて、開始前24か月と開始後12か月の、四半期ごとのSTI陽性率を比較しました。
- クラミジア:RR 0.21(79%減)
- 梅毒:RR 0.20(80%減)
- 淋菌:RR 0.88(12%減)
おもしろいのは、淋菌の部位別の結果です。尿道の淋菌は RR 0.56(44%減)、直腸の淋菌は RR 0.81(19%減)、のどの淋菌は有意差なし。部位によって、効くところと効かないところがはっきり分かれていました。
2026年のMenzaらのキング郡研究は、また別のITSです。対象は、ワシントン州キング郡全体の梅毒報告を、2017年1月から2025年6月まで追跡した集団データ。梅毒全体で -52.3%、絶対差 -3,031例でした。サブグループで見ると、シスジェンダー男性 -53.1%、シスジェンダー女性 -46.9%、トランス・ノンバイナリー -33.1%でした。
ここで、不思議な数字が出ます。シスジェンダー女性が46.9%も減っている。なぜでしょうか。
米国4施設の処方データを見ると、その答えが見えます。AFAB(出生時に女性と割り当てられた人)への doxy-PEP処方は、全処方者 5,744名のうち、たった35名しかいません。つまり0.6%です(Hazraら 2026)。しかもその多くはトランス男性でした。つまり、シスジェンダー女性自身がこの薬を飲んで減ったわけではない、ということです。
有力な仮説は、「性的ネットワークを介した間接効果」です。パートナーであるMSM側が doxy-PEPを使うことで、女性への感染連鎖が途中で遮断された可能性がある、という説明です。
ただし、これを「集団免疫」と呼ぶのは少しずれます。ワクチンによる集団免疫は、抗体を介して次に病原体に出会ったときも守ります。一方、抗菌薬の予防服用は、飲んだ人に一時的に効くだけで、免疫としての蓄積はありません。外来で説明するときは、「周囲のパートナーが doxy-PEPを使っている可能性がある」と言うほうが正確です。
集団の秤には、利益だけでなく、負債も載っています。
2025年のSogeらの論文は、キング郡の淋菌のテトラサイクリン耐性を、長期に追跡しました。2017年から2023年第1四半期までは、耐性率がおよそ27%で安定していました。それが、2023年6月の doxy-PEPガイダンス発出後から急に上がり始め、2024年第2四半期には70%に達しました(p<0.0001)。高度テトラサイクリン耐性(MIC >8 mg/L)も、2021年第1四半期の2%から2024年第2四半期の65%へ上昇しています。月に3回を超える使用が、耐性の出やすさと有意に関係していました。
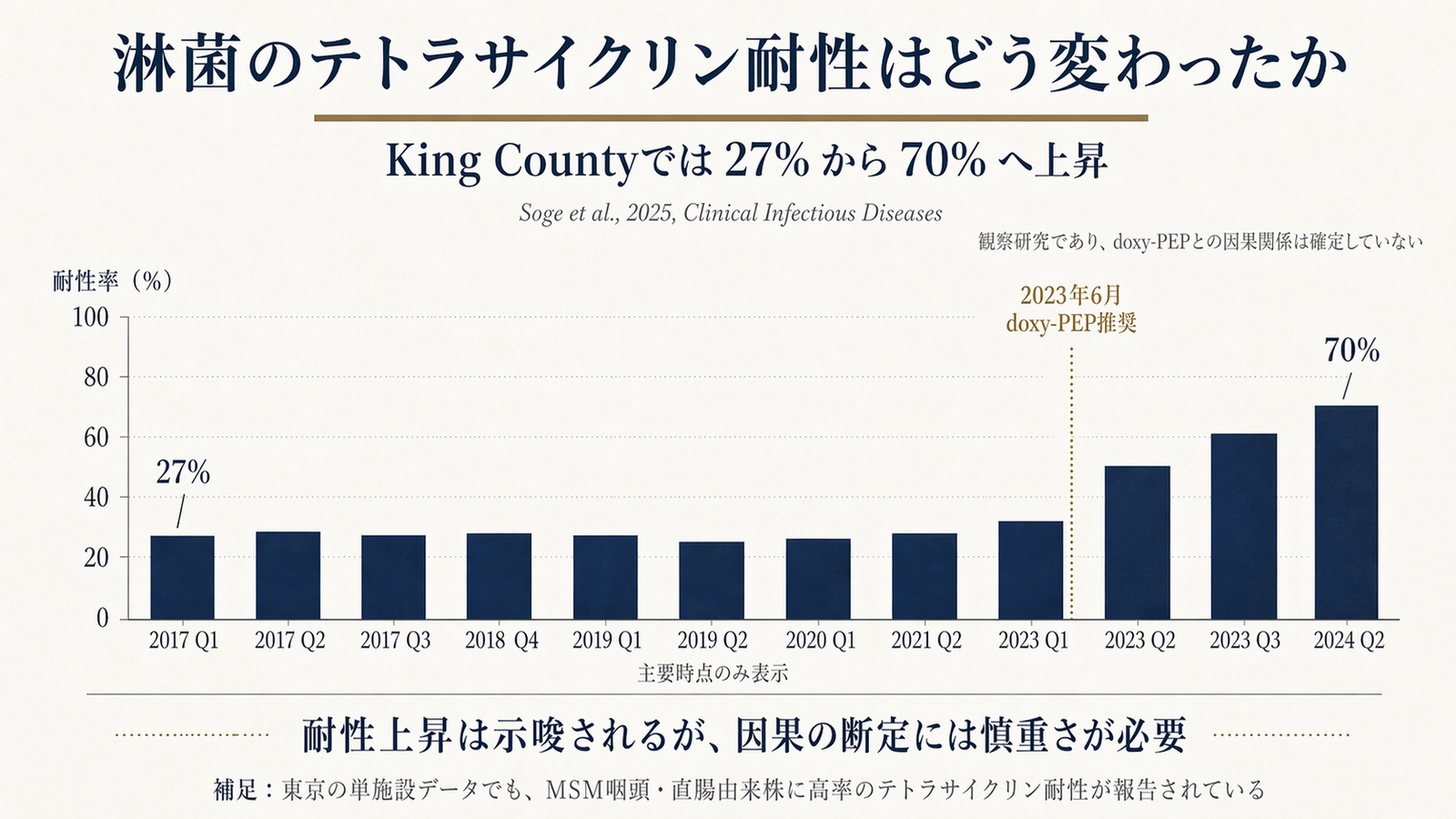
ただし、これはあくまで観察データです。Soge らも原著で、同じ時期に淋菌性でない尿道炎やクラミジアに対するドキシサイクリン使用も増えていたと述べていて、doxy-PEPだけが原因と断定はしていません。言えるのは、doxy-PEPが耐性の選択に寄与した可能性がある、ということまでです。
加えて、ここには見過ごせない論点がもう一つあります。淋菌の標準治療薬であるセフトリアキソン(第3世代セフェム系)への影響です。2025年Lancet Infectious Diseasesのコメント記事では、淋菌のテトラサイクリン最小発育阻止濃度(MIC)とセフトリアキソンMICに強い相関が観察されており(r=0.50、p<0.0001)、DOXYVAC試験でも doxy-PEP使用者でセフィキシムMICの上昇が報告されていました。つまり、テトラサイクリン耐性が進むことは、将来の淋菌治療の最後の砦であるセフトリアキソンやセフィキシムへの圧迫にもつながりうる、という懸念です。
耐性は、淋菌だけの話ではありません。同じ Sogeらの論文で、黄色ブドウ球菌(Staphylococcus aureus)の鼻腔の保菌率は、doxy-PEP使用者で27%、非使用者で36%と、保菌そのものは減る傾向でした。
ところが、耐性株の割合を2通りの分母で見ると、別の風景が見えます。全対象者のうちテトラサイクリン耐性のS. aureusを保菌している割合は、doxy-PEP使用者18%、非使用者8%。さらに、保菌している人の中で耐性株を持つ割合で見ると、doxy-PEP使用者66%、非使用者22%。どちらの分母で見ても、doxy-PEP使用者で耐性株の比率が大きく上回っていました。
A群溶血性レンサ球菌(Streptococcus pyogenes)も、doxy-PEP使用者で保菌率が高い傾向(9% vs 4%)が出ています。なお、メチシリン耐性黄色ブドウ球菌(MRSA)そのものについては、Sogeらの論文では少数の検出例のみで、有意な差は明確ではありません。
2025年のChuらの研究(Nature Medicine)は、腸内のレジストーム(resistome:腸内細菌が持つ薬剤耐性遺伝子の集まり)を見ました。腸内細菌の多様性や構成は、大きくは変わらなかったものの、テトラサイクリン耐性遺伝子の割合は増え、その発現量も用量依存的に上昇していました。
集団の秤で見える負債は、3つあります。
- 淋菌のテトラサイクリン耐性が進み、doxy-PEPによる淋菌予防の効果がさらに弱くなっていく可能性(なお現在の淋菌標準治療薬はテトラサイクリンではなくセフトリアキソンなので、即座に治療失敗につながるわけではありません)
- 黄色ブドウ球菌の保菌そのものは減るが、保菌している株の中ではテトラサイクリン耐性の割合が高くなる可能性があり、将来的に皮膚軟部組織感染症の経口治療選択に影響するかは追加データが必要
- 将来にわたって、耐性遺伝子のプールが広がっていく
個人が受け取る利益(梅毒80%減)と、地域が払うコスト(淋菌のテトラサイクリン耐性の上昇)は、同じ薬から出る、向きの違う数字です。どちらが多くて、どちらが少ないと単純には言えません。個人処方が集まって積み上がった結果、地域はこの秤の両側を、同時に抱えることになります。

時間軸の秤 — 今日の利益と、未来の耐性のあいだ
秤には、もうひとつの軸があります。時間です。
doxy-PEPを処方した医師は、今日、目の前の人の梅毒を予防します。効果は、数日から数か月のスパンで確認できます。
一方、淋菌のテトラサイクリン耐性の上昇、黄色ブドウ球菌の耐性株の比率の増加、腸内の耐性遺伝子プールの拡大。これらは、数年から10年単位で積み上がります。つまり、今日の処方が、未来の誰かの淋菌感染症の治療を難しくする可能性がある、ということです。
時間軸で並べると、見えづらい負担の構造がはっきりします。
| 時間軸 | 利得(誰が受け取るか) | 負担(誰が払うか) |
|---|---|---|
| 数日〜数か月 | 処方を受けた個人(梅毒・クラミジア予防) | 処方を受けた個人(光線過敏症・食道炎など) |
| 数年 | 地域(流行半減の可能性) | 地域(淋菌のテトラサイクリン耐性上昇) |
| 10年〜 | — | 未来世代(耐性遺伝子プールの拡大・治療選択の縮小) |
これは、医療経済学でいう「割引率(discount rate:将来の利益や負担を、現在の価値に換算するときの率)」の問題と似ています。未来のコストは、見えづらくなります。
個人処方の場では、時間軸の秤はほとんど可視化されません。医師も患者も、目の前の効果に反応するのは自然なことです。制度的な仕組みがない限り、未来の会計は現在の判断に影響しません。Sogeらのキング郡データが示したのは、その「影響しない」の状態が続いた地域で、実際に淋菌のテトラサイクリン耐性率が27%から70%へ上昇した、ということです(doxy-PEPの寄与は示唆される一方、他の抗菌薬使用などの影響もあり、因果は断定されていません)。
Antimicrobial stewardship(AMR対策として抗菌薬の適正使用を管理する枠組み)の観点で見ると、doxy-PEPは厄介な存在です。
治療のための抗菌薬は、「必要なときに、必要な量を、必要な期間だけ」というのが基本原則です。予防使用は、もともと厳しく制限されてきました。手術の前後や、免疫が抑制された人へのニューモシスチス肺炎(PCP)予防。こうした限定された適応だけが、例外として認められてきました。
doxy-PEPは、その例外の枠をSTI予防に広げる提案です。根拠は「梅毒・クラミジアの個人予防効果」です。でも、広げた結果として耐性の負担が積み上がる。この負担は、処方した医師の会計にも、処方を受けた個人の会計にも、直接は載りません。地域の疫学指標として、あとから浮かび上がるだけです。
だからこそ、「どの効果量を、どの耐性リスクで買うのか」の意識的な選択が問われます。対象をハイリスク層に限定する。頻回使用では耐性リスクをより強く意識する。Sogeらのデータでは、月3回を超える使用が淋菌のテトラサイクリン耐性と関連していました。ただし、これは「月3回までなら安全」という閾値ではなく、頻回使用者で監視を強める目安として扱うのが妥当です。そして、定期的に耐性の状況を監視する。こうした仕組みのない処方は、時間軸の秤を無視した処方になります。
権力の秤 — 誰が薬を選ぶのか
個人と集団、現在と未来の秤が絡むなら、「処方の判断を誰が主導するか」も単純な話ではなくなります。
3地域のガイダンス:米国・日本・欧州
米国のCDC 2024ガイダンス(MMWR Recomm Rep 73(RR-2))を見てみましょう。対象は、過去12か月以内に梅毒・クラミジア・淋菌のいずれかの既往がある MSMとトランスジェンダー女性。これらの人たちに対し、共同意思決定(shared decision-making:医師と患者が情報を共有して、一緒に判断する方式)のもとで提案する、としました。
用量は、性交後72時間以内にドキシサイクリン200mg、1日200mgを超えない。STI検査は、曝露部位ごとにベースラインと3〜6か月ごとに行い、継続の必要性も3〜6か月ごとに再評価します。
一方で、CDCは、シスジェンダー女性・異性愛シスジェンダー男性・トランスジェンダー男性などについて、「現時点では利益と害を判断するエビデンスが不十分であり、推奨は出せない」と整理しました。「使うべきではない」ではなく、「推奨を出す根拠が足りない」という意味です。ケニア試験の結果もこの判断の背景にあります。
日本のJIHS(国立健康危機管理研究機構)は、2024年11月1日、「日本におけるドキシサイクリンによる性感染症予防(Doxy-PEP)の手引き 第1版(案)」を公表しました。強い推奨Aの対象は、CDCと同じです。ただし、女性への対応は微妙に違います。「エビデンスは不十分」としつつ、「切迫した要望のある高リスク者には、情報共有と共同意思決定のうえで個別判断」と明示しました。セックスワーカーなど、自らリスク回避の手段を持ちにくい集団のニーズを可視化する姿勢は、米国とは違うラインです。なお、この手引きは「案」であり、今後の知見で改訂される可能性があります。
欧州は、CDCよりさらに慎重です。欧州疾病予防管理センター(ECDC)の2026年1月の文書は、「EU加盟国の指針が国ごとに分かれており、集団介入としては耐性リスクのため慎重姿勢が支配的」と総括しました。英国のBASHH(性感染症とHIVの学会)も2025年の指針で、doxy-PEPをSTI予防の包括的アプローチの一部として位置づけ、主に梅毒予防のエビデンスに基づく推奨に留めています。国際性感染症学会欧州支部のIUSTI Europe 2024も、同じ方向です。
欧州全体で共通するのは、「個人レベルでは梅毒・クラミジアを減らす根拠があるが、長期利益・集団影響・耐性・保健システム実装可能性には、まだ大きな不確実性が残っている」という姿勢です。
求める人と、届かない人
ここに、別の力学が入ってきます。処方を求める側です。
米国では、MSMコミュニティの側から doxy-PEPの普及を後押しする運動が展開されました。CDCガイダンスは、その力学にも応答する形で生まれました。日本でも、性感染症の専門クリニックや HIV診療施設に「使いたい」と相談が来る場面は増えています。
一方で、妊婦梅毒の増加層や、異性間感染の若年女性など、医療アクセスそのものが不安定な層は、「使う・使わない」の選択の場に、そもそも立ちにくい。キング郡で妊婦梅毒が13例から48例へ、先天梅毒が0例から23例へと増えたのは、この構造の一端です。Menza 2026の原著著者らは、梅毒にかかる妊婦の多くが、貧困・住居不安定・医療アクセス困難といった社会的脆弱性を抱える層に集中している、と議論しています。
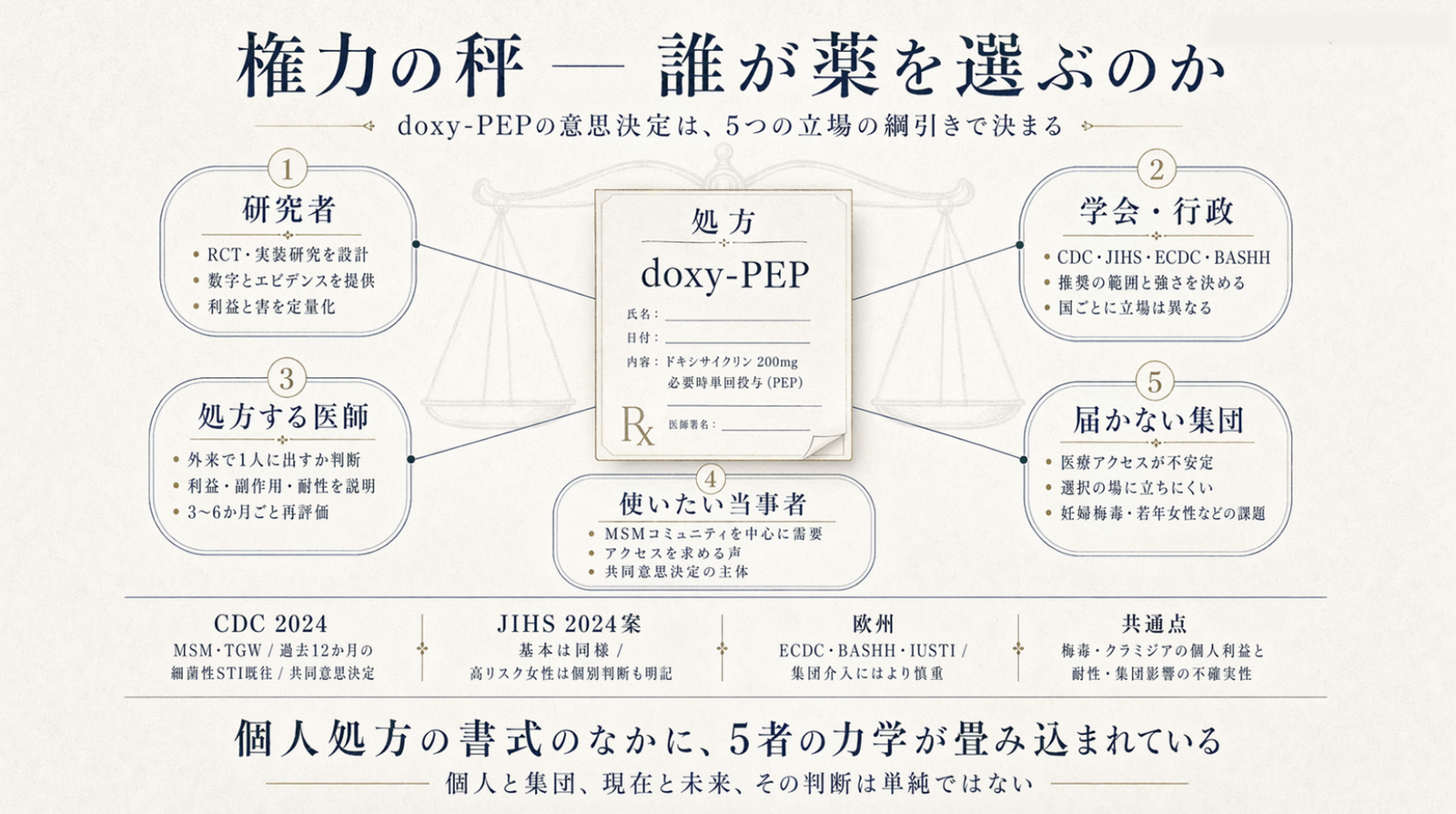
つまり、doxy-PEPをめぐる意思決定は、5つの立場のあいだで綱引きされているわけです。
- エビデンスを作る研究者:RCTや実装研究を設計し、数字を提供する
- ガイダンスを出す学会・行政:CDC・JIHS・ECDC・BASHHなど、推奨の範囲と強さを決める
- 処方する医師:外来で、目の前の1人に薬を出すか出さないかを判断する
- 使いたい当事者:MSMコミュニティを中心に、アクセスを求める声が集まる
- 届かない集団:医療アクセスが不安定で、「使う・使わない」の選択の場にそもそも立てない層
個人処方の書式のなかに、この5者の力学が畳み込まれている、というのが今の状況です。
「予防抗菌薬」という新しいカテゴリ
ここまで見てきた構造は、実は「新しいカテゴリの薬」の問題として整理できます。
20世紀の感染症予防は、ワクチンが主役でした。天然痘、結核、麻疹、風疹、ポリオ。どれも公衆衛生プログラムとして設計され、集団免疫という指標で成果を測ることが、最初から前提でした。
一方、抗菌薬は治療の薬として発展しました。必要なときに、必要な量だけ使う。予防使用は、手術の前後や、免疫抑制状態のPCP予防のような例外に限られてきました。
doxy-PEPは、この2つの枠のどちらにも、うまく収まりません。4つの視点で並べると、「既存のカテゴリのあいだ」に居る様子がはっきり見えます。
| 観点 | ワクチン | 治療用抗菌薬 | doxy-PEP |
|---|---|---|---|
| 処方の単位 | 集団(プログラム) | 個人 | 個人 |
| 運用の指標 | 集団免疫・接種率 | 個人の治癒 | 集団の流行指標 |
| 薬の種類 | ワクチン | 抗菌薬 | 抗菌薬 |
| 使い方 | 予防 | 治療 | 予防 |
ワクチンと同じく「集団の指標で測られる予防策」でありながら、薬の種類は抗菌薬。治療用抗菌薬と同じく「個人処方の抗菌薬」でありながら、使い方は予防。どの枠にも完全には入らないポジションです。しかもHIV曝露前予防(PrEP)の系譜を引いていて、「薬で予防する」という21世紀の新しい医療行為の一部として登場しました。
ワクチンと抗菌薬のあいだにあって、治療と公衆衛生のあいだにある。この「予防抗菌薬」という新しいカテゴリを、医療制度はまだ十分に飲み込めていません。保険の枠組みも、処方の枠組みも、モニタリングの枠組みも、すべてが既存の治療用抗菌薬やワクチンの制度を、部分的に借りて運用されています。日本でも、ドキシサイクリン自体は承認されている薬ですが、STI予防としてのdoxy-PEPは保険適用のある使い方ではなく、現状は自費・適応外使用として扱われます。これも、この未整備の一面です。
だからこそ、「どう使うか」の議論は、同時に「この新しいカテゴリの薬をどういう制度で扱うか」の議論でもあります。
個別医療の慣習だけで運用すると、集団指標のモニタリングが抜けます。公衆衛生プログラムとして運用すると、個人の適応判断が粗くなります。両方の視点を同時に持つ枠組みが、必要になります。
日本で、誰の手に、どう渡すか
以上を踏まえて、日本でこの薬をどう扱うか、に降りていきます。現実的な選択肢は、4つあります。
- 全面導入:保険収載して、広く処方できるようにする
- ハイリスク群限定:JIHS強推奨A基準(MSM・トランスジェンダー女性でSTI既往)に絞り、専門施設で運用する
- 研究的導入:レジストリ(登録制の追跡データベース)を付けて、服薬頻度・耐性・遵守を全症例で追う
- 専門外来のみ:感染症専門医やHIV診療施設の個別判断に限定する
1つめの「全面導入」は、耐性の負担の蓄積と、対象外集団への不必要な使用が問題になるため、現段階では現実的ではありません。当面は「ハイリスク群限定」を軸にしつつ、一部の施設で「研究的導入」を並行させる形が、耐性と効果の両方を監視する筋だと考えます。
実装する外来で押さえるべきは、4つの具体的な問いと、その前提にあるアクセス格差です。まず4つの具体論点から見ていきます。

一つめは、誰に限定するか。JIHS手引きの強推奨A基準に該当する人を、対象の中心にします。ベースライン検査として、咽頭・直腸・尿道の3か所の核酸増幅検査、梅毒血清、HIV検査を必ず実施します。3〜6か月ごとの再検を継続できない見込みなら、処方自体を見送る判断も必要です。
二つめは、何の予防として説明するか。梅毒とクラミジアが中心で、淋菌には過度な期待をさせないことが大切です。根拠として参考になるのは、2021年のAokiらの東京単施設研究です。ただし、この論文の主目的は治療効果(咽頭・直腸などの性器外淋菌感染に対するセフトリアキソン単剤と併用療法の比較)の検討であり、テトラサイクリン耐性の全国推定ではありません。対象は、MSMの咽頭・直腸から分離された淋菌(Neisseria gonorrhoeae)株で、こうした限定部位の株で高率のテトラサイクリン耐性が報告されています。単施設・限定部位・限定集団のデータであり、日本全体の淋菌に対する doxy-PEP効果を直接推定する根拠としては扱えません。それでも、日本で淋菌予防の期待値を下げる参考材料として、共有する価値はあります。
三つめは、耐性リスクをどう共有するか。Soge 2025の「月3回を超える使用が耐性獲得と関連」という閾値は、実務上の目安として使えます。月の頻度が上がりそうな人には、利用頻度の見直しを相談し、必要に応じてコンドームとの併用戦略を提案します。
四つめは、定期検査と継続再評価を、同意文書に落とし込むこと。3〜6か月ごとの咽頭・直腸・尿道の3か所の核酸増幅検査、梅毒血清、HIV検査。継続適応の3〜6か月ごとの再評価。6か月以上検査を受けていない場合の中止検討。これらを文書化しておくことで、自己中断や漫然継続が起きにくくなります。
そして、この4つの論点の前提として、アクセス格差の問題があります。doxy-PEPは「医療に繋がれている人」のための薬です。スティグマを背負う人、継続通院ができない人、性的少数者としてクリニックに足を運びにくい人には、届きません。日本では、セックスワーカーや異性間感染の若年女性が、その典型です。薬だけで解ける問題ではなく、検査アクセスの拡大、受診ハードルの低減、パートナー同時治療の仕組みが、同時に必要になります。
doxy-PEPは、個人の利益・集団の負債・未来の耐性という3つの収支を同時に走らせる、珍しい薬です。
もっとも、同じ型の議論は、すでにほかの薬や介入でも始まっています。半年に1回のlenacapavir(HIV予防の注射薬)、月1回のダピビリン膣内リング(女性向けHIV予防の膣内デバイス)、GLP-1受容体作動薬(糖尿病・肥満治療薬)、がん検診から始まる予防的治療。いずれも1人の処方や受診の書式に、地域全体の収支が隠れている構造です。
doxy-PEPは、その最初の明瞭な症例として、次の10年の予防医療全体の試金石になります。数字だけでなく、誰のために、どの時間軸で、誰が負担を払う道具なのか。そこを共有していく作業が、これから増えていく同じ型の薬や介入すべてを通じて、医療の設計そのものを問い直していくはずです。
参考文献
-
Menza TW, Berzkalns A, Cannon CA, et al. The population-level impact of doxycycline post-exposure prophylaxis on syphilis in King County, WA: an interrupted time series analysis. Clin Infect Dis. Published online March 26, 2026. doi:10.1093/cid/ciag209
-
Luetkemeyer AF, Donnell D, Dombrowski JC, et al. Postexposure Doxycycline to Prevent Bacterial Sexually Transmitted Infections. N Engl J Med. 2023;388(14):1296-1306. doi:10.1056/NEJMoa2211934
-
Luetkemeyer AF, Donnell D, Cohen SE, et al. Doxycycline to prevent bacterial sexually transmitted infections in the USA: final results from the DoxyPEP multicentre, open-label, randomised controlled trial and open-label extension. Lancet Infect Dis. 2025;25(8):873-883. doi:10.1016/S1473-3099(25)00085-4
-
Molina JM, Charreau I, Chidiac C, et al. Post-exposure prophylaxis with doxycycline to prevent sexually transmitted infections in men who have sex with men: an open-label randomised substudy of the ANRS IPERGAY trial. Lancet Infect Dis. 2018;18(3):308-317. doi:10.1016/S1473-3099(17)30725-9
-
Molina JM, Bercot B, Assoumou L, et al. Doxycycline prophylaxis and meningococcal group B vaccine to prevent bacterial sexually transmitted infections in France (ANRS 174 DOXYVAC): a multicentre, open-label, randomised trial with a 2×2 factorial design. Lancet Infect Dis. 2024;24(10):1093-1104. doi:10.1016/S1473-3099(24)00236-6
-
Stewart J, Oware K, Donnell D, et al. Doxycycline Prophylaxis to Prevent Sexually Transmitted Infections in Women. N Engl J Med. 2023;389(25):2331-2340. doi:10.1056/NEJMoa2304007
-
Sankaran M, Glidden DV, Kohn RP, et al. Doxycycline Postexposure Prophylaxis and Sexually Transmitted Infection Trends. JAMA Intern Med. 2025;185(3):266-272. doi:10.1001/jamainternmed.2024.7178
-
Traeger MW, Leyden WA, Volk JE, Silverberg MJ, Horberg MA. Doxycycline Postexposure Prophylaxis and Bacterial Sexually Transmitted Infections Among Individuals Using HIV Preexposure Prophylaxis. JAMA Intern Med. 2025;185(3):273-281. doi:10.1001/jamainternmed.2024.7186
-
Bachmann LH, Barbee LA, Chan P, et al. CDC Clinical Guidelines on the Use of Doxycycline Postexposure Prophylaxis for Bacterial Sexually Transmitted Infection Prevention, United States, 2024. MMWR Recomm Rep. 2024;73(RR-2):1-8. https://www.cdc.gov/mmwr/volumes/73/rr/rr7302a1.htm
-
谷口俊文, 水島大輔, 岡慎一, ほか. 日本におけるドキシサイクリンによる性感染症予防(Doxy-PEP)の手引き 第1版(案). 厚生労働科学研究費補助金(エイズ対策政策研究事業). 2024年11月1日. https://shclinic.jihs.go.jp/pdf/Doxy-PEP_PrEP_tebiki_ver1.pdf
-
Soge OO, Thibault CS, Cannon CA, et al. Potential Impact of Doxycycline Post-Exposure Prophylaxis on Tetracycline Resistance in Neisseria gonorrhoeae and Colonization With Tetracycline-Resistant Staphylococcus aureus and Group A Streptococcus. Clin Infect Dis. 2025;80(6):1188-1196. doi:10.1093/cid/ciaf089
-
Chu VT, Glascock A, Donnell D, et al. Impact of doxycycline post-exposure prophylaxis for sexually transmitted infections on the gut microbiome and antimicrobial resistome. Nat Med. 2025;31(1):207-217. doi:10.1038/s41591-024-03274-2
-
Aoki T, Mizushima D, Takano M, et al. Efficacy of 1 g Ceftriaxone Monotherapy Compared to Dual Therapy With Azithromycin or Doxycycline for Treating Extragenital Gonorrhea Among Men Who Have Sex With Men. Clin Infect Dis. 2021;73(8):1452-1458. doi:10.1093/cid/ciab455
-
Hazra A, Cannon C, Bena J, et al. Use of Doxycycline for Sexually Transmitted Infection Postexposure Prophylaxis in People Assigned Female at Birth in the United States. Sex Transm Dis. 2026;53(2):e11-e13. doi:10.1097/OLQ.0000000000002215
よくある質問
doxy-PEPを日本で使うかどうか、簡単に言うと何が論点ですか?
doxy-PEPが広がると、耐性菌は増えないのですか?
女性から『処方してほしい』と言われました。どう説明すればよいですか?
自分はdoxy-PEPの対象になりますか?何を満たせば処方されますか?
性感染症(STI)シリーズで読む
同じシリーズの他の記事です。気になるところから読み進めてみてください。
- 髄膜炎菌ワクチンは淋菌感染症を防ぐか——観察研究とRCTが示す矛盾
髄膜炎菌BワクチンBexseroが淋菌感染を30%防ぐという観察研究と、効果なしを示したRCT。矛盾する結果を整理します。
