膀胱炎になったら、抗菌薬をもらって終わり。多くの方がそう考えていると思います。
ところが近年、その「もらった薬」が効かないケースが増えています。日本で広く使われてきたレボフロキサシンなどの薬が、原因菌の約3割に効きにくくなっているのです。さらに、従来の抗菌薬がほとんど効かない耐性菌「ESBL産生菌」が、外来でも増加しています。
女性の約半数が生涯で一度は経験するとされる尿路感染症。男性も無縁ではなく、パートナーや家族の問題として関わることも少なくありません。身近だからこそ、知っておきたい感染症の一つです。
この記事のポイント
尿路感染症とは
先日、3回目の膀胱炎で来院された60代の女性がいました。前の2回で処方された薬が今回は効かない。培養検査の結果を見ると、通常の抗菌薬では太刀打ちできない耐性菌でした。こうしたケースが、外来で確実に増えています。
尿路感染症は、膀胱や腎臓に細菌が入り込んで炎症を起こす病気です。
トイレが近い、排尿のときに痛い、残尿感がある。こうした症状があれば膀胱炎を疑います。さらに38度以上の発熱や腰の痛み、吐き気が加わると、菌が腎臓まで進行した腎盂腎炎(じんうじんえん)の可能性があります。膀胱炎が「つらいけど日常生活は送れる」レベルなら、腎盂腎炎は「入院が必要になることもある」段階です。膀胱炎を放置して腎盂腎炎に進行するケースもあるため、症状が出たら早めの受診が大切です。
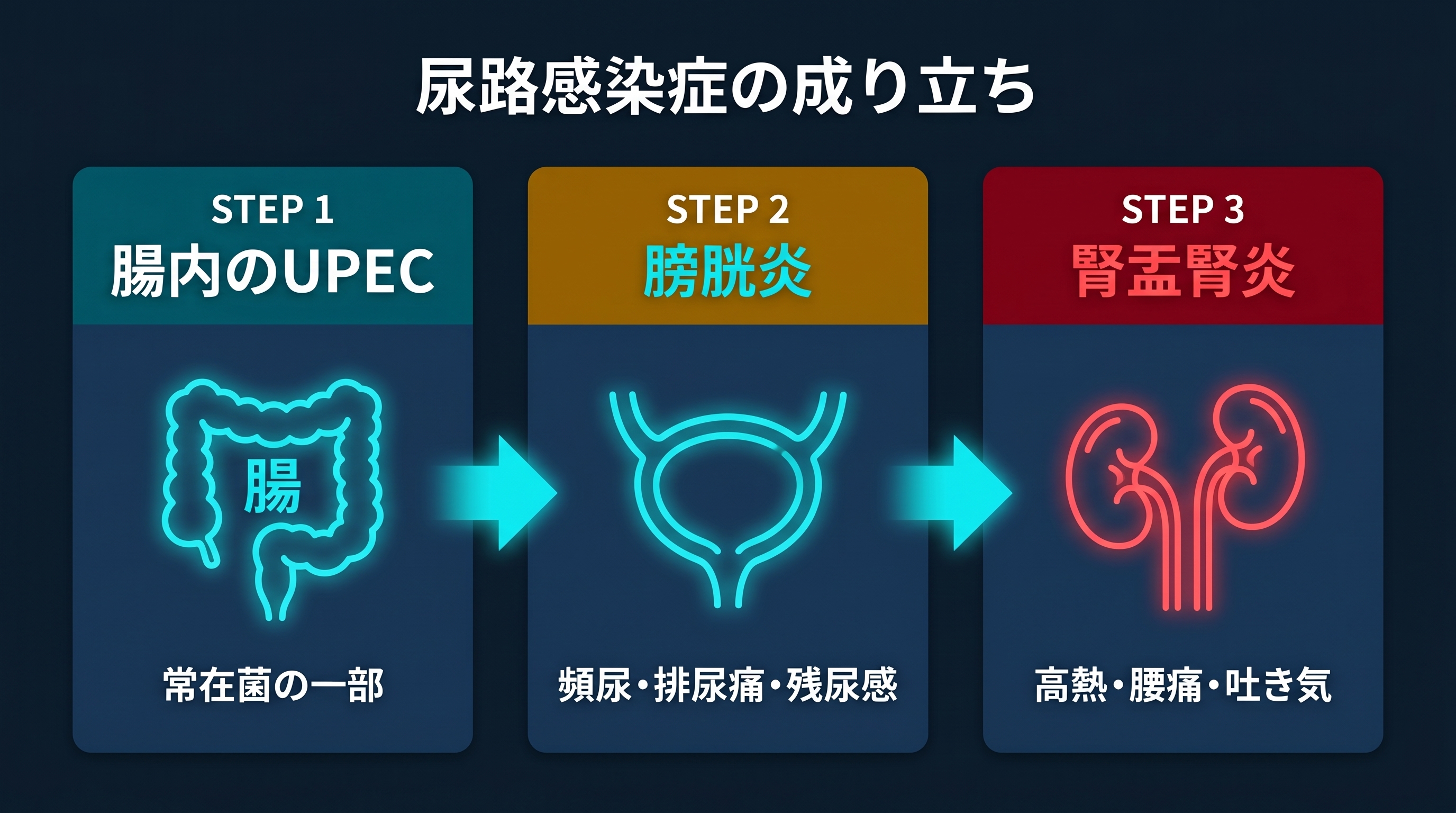
国内外の疫学データによると、外来で膀胱炎の原因菌の大半は大腸菌です。大腸菌はもともと自分の腸の中に住んでいる菌です。外部から襲ってくる特別な菌ではなく、自分の菌が「場所を間違えた」ことで起きる。これが尿路感染症の最大の特徴です。
ただし、腸内の大腸菌がすべて膀胱炎を起こすわけではありません。尿路に感染を起こすのは、尿路病原性大腸菌(UPEC)と呼ばれる特定のタイプです。UPECは尿路の粘膜に接着する能力を持ち、さらに膀胱の上皮細胞の内部に入り込んで隠れることができます。こうした細胞内のUPECは抗菌薬で除菌しにくく、薬の種類によって細胞内への効き方も異なります。「治ったはずなのに再発する」メカニズムのひとつが、ここにあります。
かかりやすい人・リスク因子
尿路感染症は圧倒的に女性に多い病気です。女性は尿道が約4cmと短く(男性は約20cm)、肛門との距離も近いため、腸の細菌が尿道に入りやすい構造になっています。
特にリスクが高いのは以下のような方です。
- 性的に活動的な女性(性行為が菌の侵入のきっかけになりやすい)
- 閉経後の女性(ホルモンの変化で膣内環境が変わり、菌が定着しやすくなる)
- 糖尿病のある方(免疫機能の低下と、尿中の糖が菌の増殖を助ける)
- 尿路に構造的な問題がある方(尿管結石、前立腺肥大など)
- 尿道カテーテルを使用中の方
- 過去に何度も尿路感染症を繰り返している方
男性の尿路感染症は頻度こそ少ないものの、前立腺や腎臓の問題が背景にあることがあります。再発する場合や発熱を伴う場合、治療に反応しにくい場合は、追加の検査が検討されます。
予防のためにできること
完全に防ぐことは難しい病気ですが、リスクを下げる習慣はあります。
- 水分をこまめにとり、尿を我慢しない(膀胱内の菌を洗い流す効果がある)
- 排尿・排便後は前から後ろに拭く(腸の菌が尿道に入るのを防ぐ)
- 性行為後に排尿する
クランベリージュースについては、一部の研究で再発予防の効果が示されていますが、「確実に効く」と断言できるほどのエビデンスはなく、あくまで補助的な位置づけです。
それでも、予防を心がけていてもかかるときはかかります。問題は、そのとき処方される薬が本当に効くかどうかです。
原因菌と耐性の現実 — 日本の最新データから
原因菌の大半は大腸菌。ただし同じ「大腸菌」でも、薬の効きやすさは患者さんの背景で大きく変わります。
厚生労働省のサーベイランス(JANIS)公開情報では、外来の尿検体から分離された大腸菌に対するレボフロキサシン耐性率は約3割です。10人に3人。決して珍しい話ではありません。入院患者を含めた全体ではさらに高く、4割前後に達するとの報告もあります。2024年の日本の全国調査では、閉経後の女性ではESBL産生菌(後述)やフルオロキノロン耐性菌の割合が閉経前より高いことも確認されています。
さらに、2024年の日本の複雑性尿路感染症の全国調査(43施設、793株)では、大腸菌以外にも肺炎桿菌、腸球菌、プロテウス属など複数の菌種が原因として浮上しています。基礎疾患がある方や尿路に構造的な問題がある方では、「大腸菌だけを想定した処方」では不十分なこともあるのです。
目の前の患者さんが「単純な膀胱炎なのか」「複雑性の尿路感染症なのか」によって、想定すべき原因菌も、選ぶべき薬も変わってきます。
抗菌薬の選び方 — ガイドラインと日本の現実
「膀胱炎ですね、お薬を出しておきます」。外来ではこの一言で終わることが多いですが、その裏では、医師の頭の中でちょっとした推理が走っています。
膀胱炎で受診した直後に原因菌がわかることはありません。培養検査は結果が出るまで2〜3日、長ければそれ以上かかるため、医師は「この患者さんの菌には、おそらくこの薬が効くだろう」と推定して処方を始めます。これを経験的治療(エンピリック・セラピー)と呼びます。
この推定の精度を左右するのが、地域ごと・患者背景ごとの耐性データです。
海外と日本のギャップ
米国の感染症学会(IDSA)は、膀胱炎の第一選択としてニトロフラントイン、ST合剤(トリメトプリム・スルファメトキサゾール)、ホスホマイシントロメタモールを推奨しています。しかし日本の現実は異なります。
- ニトロフラントイン → 本邦承認はあるが現在販売中止で、実質的に使用できない
- ホスホマイシン → 日本で使えるのはカルシウム塩で、米国などのトロメタモール塩より経口吸収と尿路移行が低い
日本の外来で実際に使われる薬
日本の実臨床では、外来の膀胱炎に対して以下のような薬が検討されることがあります。
- 経口セフェム系薬:特に第1世代や第2世代のセフェム系が選択肢になる。第3世代の経口セフェム系は腸からの吸収が不安定で、十分な血中濃度が得られにくいため、感染症の治療には向かない場面がある
- ST合剤(トリメトプリム・スルファメトキサゾール):ガイドラインにも記載があり、3日間の短期処方で済むのも利点
- ホスホマイシンカルシウム:単回投与ではなく数日間の投与が現実的
- フルオロキノロン系(レボフロキサシンなど):耐性率の問題に加え、結核の診断遅延リスクやQT延長・アキレス腱断裂・低血糖などの副作用もあり、単純性膀胱炎では第一候補にしにくい
年齢、過去の感染歴、使ったことのある抗菌薬。こうした情報を組み合わせて、最も「当たりやすい」一手を選ぶ。これが経験的治療の考え方です。
そして培養検査は、最初の処方の「答え合わせ」になるだけでなく、次の感染時の「地図」にもなります。「前回はこの菌で、この薬が効いた」という記録があれば、次はより精度の高い治療ができます。
腎盂腎炎は外来で治療できるか
膀胱炎から一段重い腎盂腎炎(高熱+腰痛)になった場合、重症であれば入院が必要です。吐き気で水分が摂れない、血圧が下がっている、尿路に結石などの閉塞がある、妊娠中の方も同様です。
重症でない場合は、外来での点滴治療が選択肢になります。セフトリアキソンという抗菌薬の連日点滴が代表的な治療で、培養検査の結果が返ってきたら、感受性のある内服薬に切り替えます。これを「狭域化」や「デ・エスカレーション」と呼び、「広い薬で始めて、答えが出たら狭い薬に絞る」のが耐性菌時代の基本的な考え方です。
外来で培養結果を確認して、最初に選んだ薬では足りないと気づく瞬間がある。そんなとき、培養を出しておいてよかった、と強く思います。
外来で増えるESBL産生菌
ESBL(基質特異性拡張型β-ラクタマーゼ)は、細菌が作り出す酵素のひとつで、ペニシリン系やセフェム系といった幅広い抗菌薬を分解してしまいます。この酵素を持つ菌をESBL産生菌と呼び、外来でよく使われる一部の抗菌薬が効きにくくなります。
かつてESBL産生菌は入院患者の問題でした。しかし、もうそうとは言えません。2015年の日本の全国データ(JANIS)では、入院患者の大腸菌の約25%が第3世代セファロスポリン(広く使われる抗菌薬の一群)に耐性を示しており、その背景にはESBL産生菌の増加が含まれると考えられています。外来のデータは限られますが、福岡の一施設の報告では、外来患者の大腸菌のESBL産生率が2003年の1.2%から2011年には14.3%へ急増しています。
国際的には、特定の系統の大腸菌がフルオロキノロン耐性や他の薬への耐性も同時に持ちながら、国境を越えて拡散していることが問題になっています。日本でもこうした系統が確認されています。
ESBL産生菌のリスク因子としては、過去数か月以内の抗菌薬使用(特にフルオロキノロン系やセフェム系)、繰り返す尿路感染症、高齢、長期入院歴、海外渡航(とくに耐性菌の多い地域)などが知られています。
治療はどうなるのか。重症度や耐性菌の種類によっては、点滴による治療が必要になることがあります。感受性が確認できればST合剤などの経口薬が候補になることもあります。重症例ではカルバペネム系という「切り札」の抗菌薬が必要です。実際に、ESBL産生菌による重症感染症の治療薬を比較した大規模な臨床試験でも、カルバペネム系の有効性が裏づけられています。いずれにせよ、培養検査で菌の感受性を正確に把握することが治療の鍵です。
ESBL産生菌の分類や治療薬の選択について詳しくは、「ESBL産生菌とは何か——病院の外にまで広がった「薬が効かない菌」の正体」で解説しています。
受診のタイミングと、患者として知っておきたいこと
尿路感染症の多くは典型的な膀胱炎ですが、なかには注意が必要なケースがあります。以下のような場合は、早めに医療機関を受診してください。
- 38度以上の発熱がある(腎盂腎炎の可能性)
- 男性の尿路感染症(前立腺炎や構造異常を考え、再発例や発熱例では追加評価を検討)
- 繰り返し尿路感染症にかかる(腸内に残った同じ菌が再び侵入するケースもあれば、別の菌による再感染もある)
- 尿路の構造的異常(結石、腫瘍、カテーテルなど)がある
- 過去の培養で耐性菌(ESBL産生菌など)が検出されたことがある
- 最近の入院歴や抗菌薬使用歴がある
こうしたケースでは、通常の膀胱炎とは原因菌も薬の効きやすさも異なるため、最初から培養検査を提出し、結果に基づいた治療を行うことが重要です。判断に迷う場合は、感染症専門医への相談も選択肢になります。
ひとつ注意していただきたいのは、高齢の方で「尿検査に菌が出た」だけでは、必ずしも治療が必要ではないということです。症状がないのに尿に菌がいる状態を無症候性細菌尿と呼びますが、これに対して抗菌薬を使っても予後は改善せず、むしろ耐性菌を増やす原因になることがわかっています。「菌がいる=治療が必要」ではない。これも大切なポイントです。
尿路感染症は身近な病気ですが、治療に使う薬は「何でも同じ」ではありません。日本で広く使われてきたレボフロキサシンは大腸菌の約3割に効かなくなり、ESBL産生菌は外来でも増えています。同じ膀胱炎でも、患者さんによって最適な薬は違う。これが2026年の現実です。
「出された薬を飲むだけ」の時代から、「自分の菌を知り、医師と一緒に最善の一手を選ぶ」時代へ。その第一歩は、自分の体に関心を持つことから始まります。
抗菌薬の耐性についてさらに詳しく知りたい方は、薬剤耐性菌(AMR)の記事もあわせてお読みください。
なお、本記事は成人の尿路感染症を対象としています。小児の場合は症状や対応が異なることがあるため、かかりつけの小児科医にご相談ください。
関連記事
薬剤耐性菌シリーズとして、以下の記事も合わせてお読みください。
参考文献
-
Wada K, et al. Third nationwide surveillance of bacterial pathogens in patients with acute uncomplicated cystitis conducted by the Japanese surveillance committee during 2020 and 2021. J Infect Chemother. 2024;30(4):277-285. doi:10.1016/j.jiac.2024.01.011
-
厚生労働省. 院内感染対策サーベイランス事業(JANIS)検査部門 公開情報. https://janis.mhlw.go.jp/(参照日: 2026-04-16)
-
Gupta K, et al. International clinical practice guidelines for the treatment of acute uncomplicated cystitis and pyelonephritis in women: a 2010 update by the IDSA and the ESMID. Clin Infect Dis. 2011;52(5):e103-20. doi:10.1093/cid/ciq257
-
JAID/JSC感染症治療ガイド委員会. JAID/JSC感染症治療ガイド2023.
-
Chong Y, et al. Community spread of extended-spectrum β-lactamase-producing Escherichia coli, Klebsiella pneumoniae and Proteus mirabilis: a long-term study in Japan. J Med Microbiol. 2013;62(Pt 7):1038-43. doi:10.1099/jmm.0.059279-0
-
Tamma PD, et al. Infectious Diseases Society of America 2024 guidance on the treatment of antimicrobial-resistant gram-negative infections. Clin Infect Dis. 2024. doi:10.1093/cid/ciae403
-
Paterson DL, Bonomo RA. Extended-spectrum beta-lactamases: a clinical update. Clin Microbiol Rev. 2005;18(4):657-86. doi:10.1128/CMR.18.4.657-686.2005
-
Nicolas-Chanoine MH, et al. Escherichia coli ST131, an intriguing clonal group. Clin Microbiol Rev. 2014;27(3):543-74. doi:10.1128/CMR.00125-13
-
Matsumura Y, et al. Multicenter retrospective study of cefmetazole and flomoxef for treatment of extended-spectrum-β-lactamase-producing Escherichia coli bacteremia. Antimicrob Agents Chemother. 2015;59(9):5107-13. doi:10.1128/AAC.00538-15
-
Harris PNA, et al. Effect of piperacillin-tazobactam vs meropenem on 30-day mortality for patients with E coli or Klebsiella pneumoniae bloodstream infection and ceftriaxone resistance. JAMA. 2018;320(10):984-994. doi:10.1001/jama.2018.12163
よくある質問
膀胱炎はどうして女性に多いのですか?
膀胱炎を繰り返す場合はどうしたらいいですか?
レボフロキサシンが効かなくなっているのはなぜですか?
尿の培養検査は何のためにしますか?
膀胱炎を放置するとどうなりますか?
薬剤耐性菌・抗菌薬選択シリーズで読む
同じシリーズの他の記事です。気になるところから読み進めてみてください。
- PILLAR 抗生物質が効かない——薬剤耐性菌の現実と、私たちにできること
2050年までに累計3,900万人が死亡するとも推計される薬剤耐性菌(AMR)。風邪に抗生物質が効かない理由から、家庭でできる耐性菌対策まで専門医がわかりやすく解説。
- AmpC産生菌の治療戦略——IDSA 2024を5軸で読み解く
AmpC産生菌の治療をIDSA 2024を軸に整理。菌種別リスク、セフェピムとP/Tの使い分け、日本の疫学を感染症専門医が解説。
- ESBL産生菌とは何か——病院の外にまで広がった「薬が効かない菌」の正体
ESBL産生菌とは何か。大腸菌や肺炎桿菌が持つ耐性酵素の正体、病院の外への拡散、治療の選択肢を感染症専門医が解説。

