コロナ後遺症(Long COVID)2026年の最新知見——原因・治療・最新研究まで

熱は下がった。検査も陰性になった。でも、体が元に戻らない。
外来でも、こうした訴えを聞くことがあります。倦怠感がいつまでも抜けない、頭にもやがかかったように集中できない、階段を上っただけで翌日寝込む——。症状は人それぞれですが、共通しているのは「検査で異常が出にくいのに、明らかに以前の自分ではない」という感覚です。
ただ、感染症の専門医として正直に言えば、こうした訴えはCOVID-19に限った話ではありません。感染症のあとに体が戻らない現象は、昔からありました。COVID-19がもたらしたのは、その問題に世界が初めて本気で向き合うきっかけだったのだと思います。
この記事のポイント
「感染後に体が戻らない」は昔からあった
感染症のあとに長引く不調は、医学の世界では珍しいものではありません。
EBウイルス(伝染性単核球症の原因ウイルス)に感染した後、半年以上にわたって強い倦怠感が続くケースは古くから報告されています。ライム病の治療後に関節痛や認知機能の低下が残る「ライム病後症候群」、デング熱の回復後に数か月続く全身倦怠感やまれに神経合併症、Q熱のあとの慢性疲労——。いずれも、急性期の感染は治ったはずなのに体が元に戻らない、という点で共通しています。
こうした状態は「感染後慢性症候群(post-infectious syndrome)」と総称されますが、これまで医学が本腰を入れて取り組んできたとは言いがたい領域でした。患者数がそれぞれ限られていたことに加え、検査で異常が捉えにくく、「気のせいではないか」「精神的な問題ではないか」と片づけられることも少なくありませんでした。
COVID-19がこの状況を変えました。世界中で数億人が感染し、そのうちの無視できない割合が回復後も症状を抱え続けたことで、「感染症の急性期の後に何が起きているのか」という問いが、初めて大規模な研究対象になりました。巨額の研究費が投じられ、病態メカニズムの解明が急速に進んでいます。
つまり、コロナ後遺症の研究は、COVID-19だけの問題にとどまりません。感染症後に体が戻らないすべての患者にとって、初めて科学の光が当たり始めた領域なのです。
コロナ後遺症とは何か——定義の変遷
コロナ後遺症——英語ではLong COVID、日本の行政用語では「罹患後症状」——の定義は、段階的に整理されてきました。
最初の国際的な枠組みは、WHOが2021年にDelphi法で作成した臨床定義です。
感染から通常3か月以内に始まり、少なくとも2か月続き、他の診断で十分に説明できない症状。
この定義がLong COVIDの議論の国際的な土台になりました。その後、2024年に米国科学・工学・医学アカデミー(NASEM)がLong COVIDを感染関連慢性疾患として再整理し、以下の定義を提示しました。
SARS-CoV-2感染後に生じ、3か月以上持続する感染関連慢性疾患。持続的、再燃・寛解を繰り返す、または進行性の経過をとり、1つ以上の臓器系に影響を及ぼす。
NASEMの意義は、Long COVIDを「一時的な不調」ではなく「慢性疾患」として明確に位置づけた点にあります。ただし、研究の現場では依然として定義にばらつきがあり、4週間以上を後遺症とする研究もあれば12週間以上とする研究もあります。この定義の不統一は、疫学データの解釈にも直接影響します。
特徴的な症状は多岐にわたります。
| 臓器系 | 主な症状 |
|---|---|
| 全身 | 持続する倦怠感、労作後倦怠感(PEM) |
| 神経・認知 | Brain fog(集中困難・記憶力低下)、頭痛 |
| 循環器 | 頻脈、体位性頻脈症候群(POTS)、めまい |
| 呼吸器 | 息切れ、持続する咳 |
| 消化器 | 腹部膨満感、下痢、便秘 |
| その他 | 味覚・嗅覚障害、睡眠障害 |
なかでも労作後倦怠感(PEM: Post-Exertional Malaise)は、この疾患を理解する上で最も重要な症状のひとつです。「活動した翌日以降に、不釣り合いなほど強い疲労や症状悪化が押し寄せる」現象で、単なる「疲れやすさ」とはまったく異なります。PEMを知らずに「運動で体力をつけましょう」とアドバイスすると、かえって症状を悪化させることがあります。
どのくらいの人が経験するのか
2025年に公表された世界規模のメタ分析(429研究を統合)では、確認感染者におけるLong COVIDの有病率は約36%と推定されました。一方で、WHOは2025年時点で約6%としています。36%と6%はかなり離れていますが、これはどちらかが間違いというより、定義(自己申告か臨床診断か)、対象集団、流行時期、変異株、追跡期間によって頻度が大きく変わるためです。いずれにせよ、世界全体で数億人規模が影響を受けた可能性があり、公衆衛生上の課題であることは間違いありません。
日本からも長期に症状が持続する患者群を示す研究が報告されています。ただし、対象集団や定義、追跡方法によって頻度の推定値は大きく異なり、一般感染者全体の頻度として単純に一般化することはできません。臨床診断コードで捕捉されるLong COVIDの割合は、研究ベースの有病率と比べてはるかに低く、この乖離は「症状があっても受診しない」「受診しても診断名がつかない」ケースの多さを反映しています。
予後については、次のセクションで詳しく触れますが、「後遺症=一生続く」ではないけれど、「いつ治る」と断言もできない——これが現時点の正直な答えです。
誰がなりやすいのか——リスク因子と予後
リスク因子
41研究・約86万人をまとめたメタ分析(JAMA Internal Medicine 2023)で、Long COVIDのリスク因子が整理されています。
| リスク因子 | 補足 |
|---|---|
| 女性 | 男性より高リスク |
| 高年齢 | 加齢に伴いリスク上昇 |
| 高BMI(肥満) | 肥満は独立したリスク因子 |
| 喫煙 | 現在の喫煙および過去の喫煙歴 |
| 併存症 | 糖尿病・高血圧・喘息など |
| 急性期の重症度 | 入院・ICU管理を要した方 |
一方で、ワクチン2回接種はリスク低下と関連していました。ただし、ワクチン接種後の感染(breakthrough infection)でもLong COVIDは起こり得ます。接種済みだからLong COVIDにならない、とは言えません。接種は一定の予防効果を持つが、ゼロにはしない——これが現時点でのエビデンスです。
また、再感染はリスクをさらに上乗せします。Nature Medicine 2022の研究では、再感染により死亡・入院・多臓器後遺症のリスクが追加的に高まることが示されました。初回感染の予防だけでなく、再感染の予防もLong COVID対策として重要です。
予後——いつまで続くのか
米国退役軍人データベースを用いた大規模コホート研究が、Long COVIDの長期予後を追跡しています。
| 追跡期間 | 非入院群 | 入院群 |
|---|---|---|
| 2年 | 多くのリスクが低下傾向 | 後遺症リスクが残存し、疾病負荷が大きい |
| 3年 | 死亡リスク増加は1年以降目立たなくなる | 3年目でも死亡やPASCの残余リスクが持続 |
ただし、非入院群でも症状が持続する方はおり、「軽症=必ず早期に回復」とは言い切れません。
原因はひとつではない——複数の仮説と複合的な病態
コロナ後遺症の原因について、「これが犯人だ」と1つに絞れないのが、この疾患の最も厄介な点です。有力な病態仮説として、持続抗原・ウイルス残存、免疫異常や自己抗体、自律神経異常、代謝・ミトコンドリア機能障害などが提案されています。おそらく患者ごとにこれらの異なる組み合わせが症状を引き起こしていると考えられています。以下では、特に研究が進んでいる仮説を取り上げます。
ウイルスの持続感染——消えたはずのウイルスが残っている
COVID-19の急性期が過ぎた後も、SARS-CoV-2のRNAやタンパク質が体内に検出され続ける例が複数報告されています。特に注目されているのが腸管です。便からウイルスが検出される期間が症状の持続と相関するという知見が蓄積されています。
2024年にLancetに掲載された臨床アップデートでは、「SARS-CoV-2は一部の患者で数か月から数年にわたり体内に残存し得る。このウイルスリザーバーがLong COVIDの症状を駆動している可能性がある」と述べられています。この仮説が正しければ、抗ウイルス薬で残存ウイルスを排除することが治療につながる可能性があり、現在いくつかの臨床試験が進行中です。
セロトニン低下とBrain fog——腸から脳への意外なルート
「頭にもやがかかる」と表現されるBrain fogのメカニズムとして注目されているのが、セロトニン低下仮説です。2023年にCellに掲載された研究が、その道筋を明らかにしました。
腸管に残存したウイルスが慢性的な炎症を引き起こし、体がインターフェロンを放出し続けます。このインターフェロンがトリプトファン(セロトニンの原料となるアミノ酸)の腸管からの吸収を妨げ、血中のセロトニン濃度が低下します。セロトニンは腸と脳をつなぐ迷走神経のシグナル伝達に不可欠な物質です。その低下が迷走神経の機能を乱し、結果として記憶力の低下や集中困難——つまりBrain fog——を引き起こすというシナリオです。
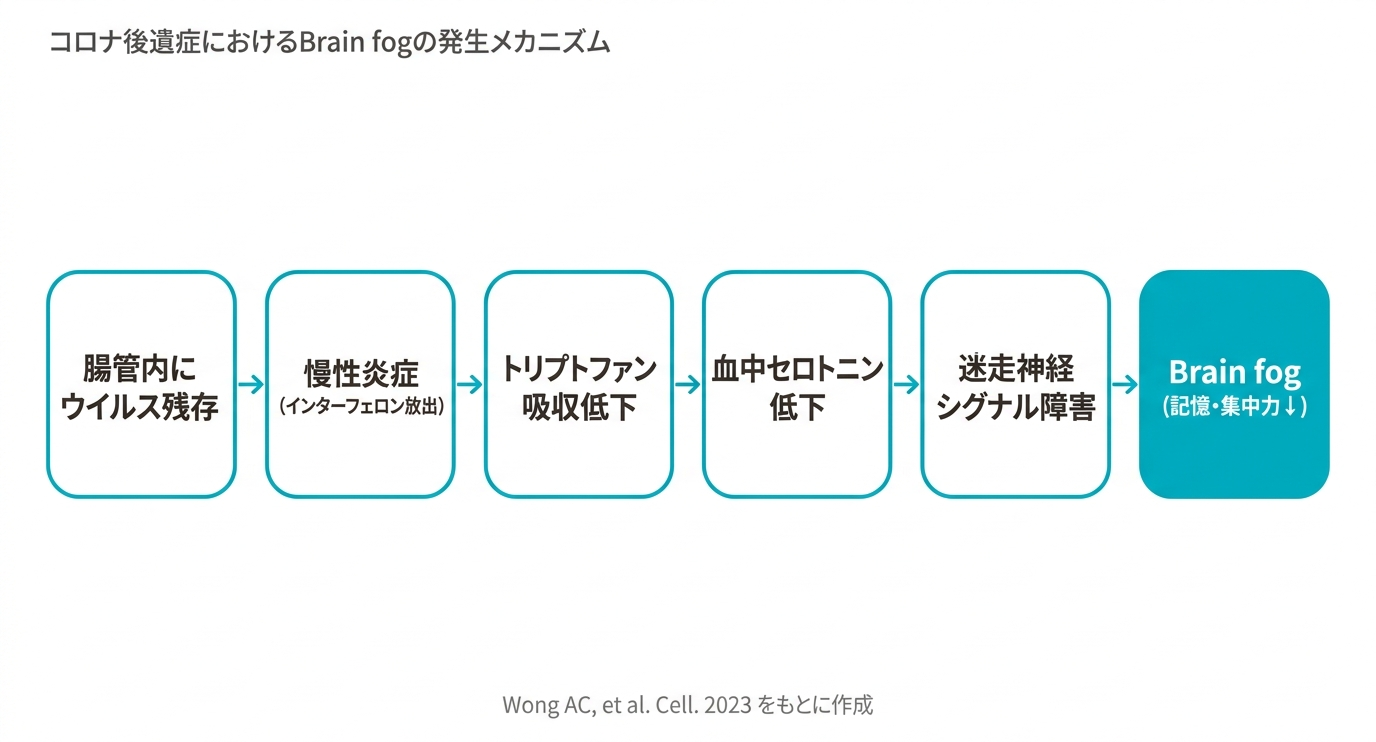
動物実験では、SSRI(フルオキセチン)の投与やトリプトファンの補充で認知機能が回復することが確認されています。ただし、ヒトでの大規模な検証はまだこれからです。
こうしたメカニズム研究とは別に、「Brain fogは本当に客観的な認知機能低下なのか」という問いにも答えが出始めています。NEJM 2024のHampshireらの研究は、大規模な地域住民サンプルを用いた神経心理学的評価で、COVID-19後に集団レベルで客観的な認知機能の低下がみられることを示しました。症状が持続している群でその障害がより大きいことも確認されています。Brain fogが「気のせい」ではなく測定可能な現象であることを裏づけた研究です。
自己免疫の関与——ウイルスが免疫の誤作動を引き起こす
SARS-CoV-2の感染をきっかけに、体の免疫システムが自分自身の組織を攻撃し始める——いわゆる自己免疫の関与も指摘されています。2025年にLancet Infectious Diseasesに掲載されたシステマティックレビューでは、Long COVID患者で複数の自己抗体が検出されることが報告されました。
メカニズムとして有力なのが「分子擬態」です。ウイルスのタンパク質と人体のタンパク質の構造が部分的に似ていると、ウイルスを攻撃するために作られた抗体が、誤って自分の組織も攻撃してしまうことがあります。関節リウマチや橋本病に似た症状がLong COVIDで出現するのは、このメカニズムで説明できるかもしれません。
ただし注意が必要なのは、自己抗体が検出されること自体は「関連の示唆」であり、「病因の確定」ではないという点です。Long COVIDの発症と自己抗体の因果関係は、まだ確立されていません。
ミトコンドリア機能障害——「電池が作れない」状態
「何もしていないのに疲れる」という慢性的な倦怠感の背景には、ミトコンドリアの機能障害がある可能性があります。ミトコンドリアは細胞のエネルギー工場で、ATP(体を動かすためのエネルギー通貨)を作る場所です。
2024年にGeroScienceに掲載された研究では、Long COVID患者の末梢血単核球でミトコンドリアの呼吸異常が確認されました。筋肉や脳の代謝異常も磁気共鳴分光法で観察されています。抗酸化物質であるコエンザイムQ10の血中濃度低下も報告されています。
わかりやすく言えば、「体の細胞が十分な電池を作れない状態」です。どれだけ休んでも回復した感じがしない倦怠感は、このメカニズムで説明がつくかもしれません。
これらの仮説は排他的ではない
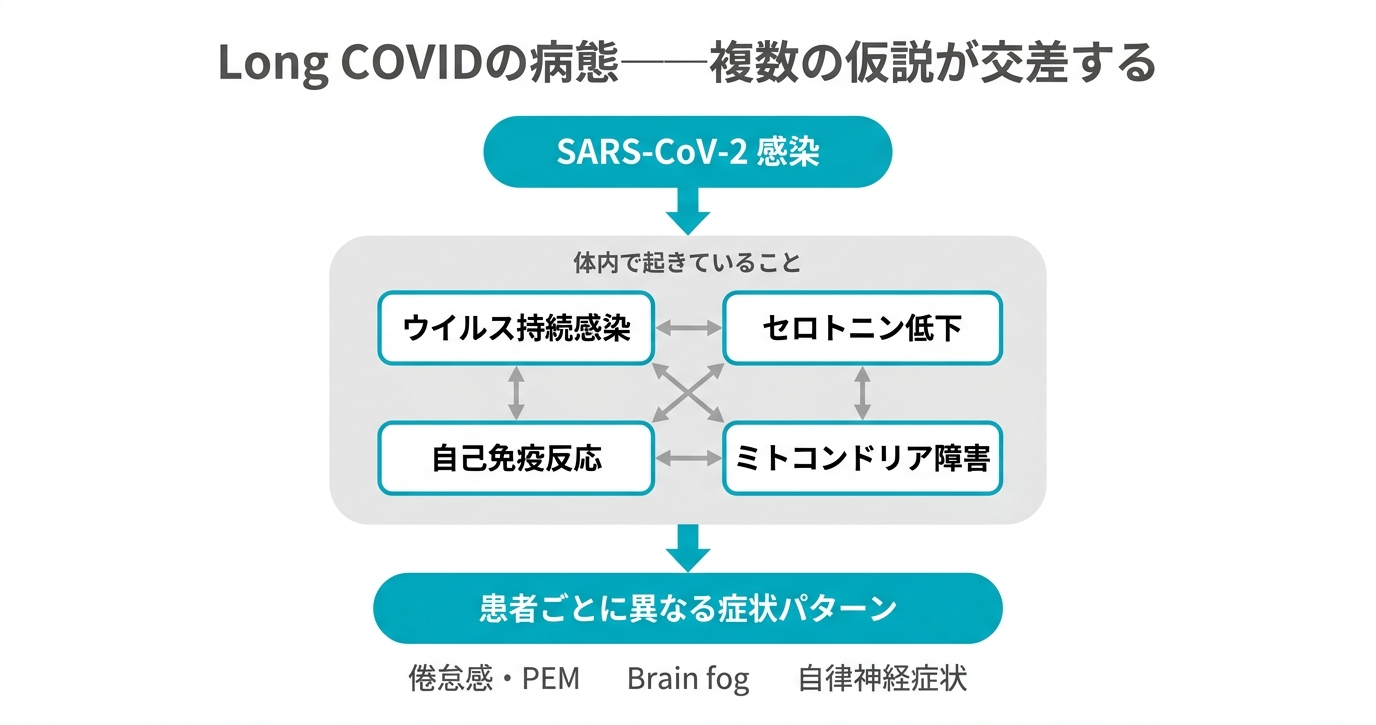
重要なのは、これらの仮説は互いに矛盾するものではないということです。たとえば、腸管にウイルスが残存することがセロトニン低下と自己免疫反応の両方を引き起こし、それがミトコンドリアの機能にも影響を与える——という連鎖が起きている可能性があります。
実際に、Long COVID患者275人の免疫プロファイリングを行った2023年のNatureに掲載された免疫プロファイリング研究では、免疫細胞集団の異常、コルチゾール低値、EBウイルスなど他のウイルスの再活性化が同時に観察されました。2025年のNature Immunologyでも、慢性炎症・補体系・免疫疲弊に関わる複数の経路が同時に持続していることが報告されています。これらの知見は、Long COVIDが単一の病態ではなく、複数のメカニズムが患者ごとに異なる比重で絡み合う「症候群」であることを示唆しています。
注目すべきは、こうしたメカニズムはSARS-CoV-2に特有のものではないということです。EBウイルスでもウイルスの持続感染と免疫異常が慢性疲労の背景にあることが以前から指摘されてきました。Long COVIDの研究は、COVID-19の患者を救うだけでなく、感染後慢性症候群全体の理解を前進させつつあります。
患者Aでは持続感染が主因、患者Bでは自己免疫が中心、患者Cではその両方——。この複合的な病態の個人差が、Long COVIDの症状が人によってまったく異なる理由であり、「万人に効く一つの治療法」がなかなか見つからない理由でもあります。
治療の現在地——「まだない」と「もうすぐ」の間

率直に言えば、2026年現在、コロナ後遺症に対する確立された治療法はありません。外来で患者さんにこう伝えるのは心苦しいのですが、事実を正確に伝えることが専門医の責務だと考えています。
ただし、「何もできない」わけではありません。研究は急速に進んでおり、いくつかの治療候補がエビデンスを蓄積しつつあります。
メトホルミン——予防のエビデンスが先行
糖尿病治療薬として長い歴史を持つメトホルミンが、Long COVIDの予防に有効である可能性を示す大規模臨床試験の結果が報告されています。Phase 3のランダム化比較試験(COVID-OUT試験)で、感染早期にメトホルミンを服用した群では、Long COVIDの発症が約41%減少しました(HR 0.59, 95%CI 0.39-0.89)。特に発症3日以内の投与ではHR 0.37とさらに強い予防効果が示されています。
治療薬としてではなく「予防薬」としてのエビデンスが先行しているのが特徴です。すでに発症してしまった後遺症に対する効果はまだ確認されていません。
パキロビッド(ニルマトレルビル/リトナビル)——ウイルス排除の試み
ウイルス持続感染仮説に基づき、抗ウイルス薬であるパキロビッドをLong COVIDの治療に使う臨床試験が2つ実施されました。
| 試験名 | 掲載誌・年 | 結果 |
|---|---|---|
| STOP-PASC | JAMA Intern Med 2024 | 15日間投与で主なLong COVID症状の改善に有意な利益を示せず |
| PAX LC | Lancet Infect Dis 2025 | 15日間投与でプラセボと比較して有意な改善なし |
2つの試験がともにネガティブだったことは重い結果です。ただし、前のセクションで述べたように、Long COVIDが単一の病態ではなく複合的な症候群であるなら、一つの薬で全員に効くことを期待する試験デザイン自体に限界があるのかもしれません。投与期間や対象患者の選定——たとえばウイルス持続が主因と考えられる患者に絞る——を変えた追加試験が検討されています。
低用量ナルトレキソン(LDN)——期待と慎重さ
オピオイド拮抗薬であるナルトレキソンを低用量(0.5〜6mg/日)で使うアプローチが、疲労・Brain fog・痛み・睡眠の改善に有効だったとする報告があります。ただし、これまでの4つの研究はいずれも非ランダム化の前後比較試験であり、エビデンスの質は低いと評価されています。期待は大きいものの、「効く」と断言するにはまだデータが足りません。
RECOVER臨床試験——結果が出始め、次段階の試験へ
米国NIHが主導するRECOVER Initiative(Researching COVID to Enhance Recovery)は、Long COVIDに対する最大規模の臨床試験プログラムです。第1段階のRECOVER-CT(8試験)では、低用量ナルトレキソン、バリシチニブ(JAK阻害薬)、GLP-1受容体作動薬、星状神経節ブロックなど、13の治療候補を検証しました。
RECOVER-CTの8試験は2025年に被験者登録を完了し、すでに神経認知(RECOVER-NEURO)や自律神経(ivabradine試験)の一部結果が公表されています。2026年を通じて追加結果が順次公表される見込みです。さらに、RECOVER-TLCやREVERSE-LCといった次段階の試験も開始されており、研究は現在進行形で拡大しています。
いまできること——対症療法とセルフケア
研究段階の治療とは別に、いま実際にできることがあります。確立された根本治療がない現状では、症状に応じた対症療法が中心です。
| 症状 | 対応 |
|---|---|
| 倦怠感・PEM | ペーシング(活動と休息のバランス管理)が最も重要。「頑張って動く」は逆効果になることがある |
| Brain fog | 認知リハビリテーション、タスク管理の工夫、メモやリマインダーの活用 |
| 睡眠障害 | 睡眠衛生の見直し、必要に応じて薬物療法 |
| 自律神経症状 (POTS等) | 水分・塩分の十分な摂取、段階的な運動プログラム |
コエンザイムQ10やNAC(N-アセチルシステイン)などの抗酸化サプリメントの有効性を示唆する基礎研究はありますが、大規模な臨床試験での検証はこれからです。
感染症専門医として——この疾患が変えたもの
私は感染症専門医として日々の診療にあたっていますが、Long COVIDは「感染症とは何か」という問いの根本を揺さぶる存在だと感じています。
これまで感染症医の仕事は、急性期の治療が中心でした。原因となる病原体を特定し、適切な抗菌薬や抗ウイルス薬を選び、感染を制圧する。治療が終われば、患者さんはもとの生活に戻っていく——。それが従来の感染症診療のイメージでした。
Long COVIDは、その前提を崩しました。急性期を乗り越えた後にも、感染症が長い影を落とし続けることがある。そして、その「影」の部分は、これまで医学が十分に向き合ってこなかった領域でした。
外来でLong COVIDの患者さんと接していて感じるのは、「わかってもらえない」という苦しみが症状そのものと同じくらい大きいということです。検査で異常が出ないために、周囲から理解されない。「気持ちの問題では」と言われる。職場で以前のように働けないことへの自責感を抱えている。
医学はまだ、この疾患に十分な答えを持っていません。しかし、冒頭で述べたように、COVID-19が科学に突きつけた問いに対して、研究は着実に進んでいます。病態仮説の絞り込み、RECOVER臨床試験の結果、メトホルミンの予防エビデンス——。ピースは少しずつ揃いつつあります。
感染症のあとに体が戻らない。その訴えを「気のせい」にしない。原因を探り、できることを探す。それが、COVID-19以降の感染症医療に求められている姿勢であり——Long COVIDの研究がいつか、EBウイルスやライム病の後遺症に悩む患者にも届く日を、私は期待しています。
Long COVIDは、まだ「これが正解」と言える治療がない疾患です。だからこそ、正確な情報を整理し、いま何がわかっていて何がわかっていないのかを共有することに意味があると考えて、この記事を書きました。後遺症の診療体制は発展途上で、受診先に迷うケースも少なくありません。厚生労働省が各都道府県の対応医療機関リストを公開しているので、不調が続いている方は、まずかかりつけ医に相談してみてください。
参考文献
-
Ely EW, Brown LM, Fineberg HV; National Academies of Sciences, Engineering, and Medicine. Long Covid Defined. N Engl J Med. 2024;391(18):1746-53. doi:10.1056/NEJMsb2408466
-
Greenhalgh T, Sivan M, Perlowski A, Nikolich JŽ. Long COVID: a clinical update. Lancet. 2024;404(10453):707-24. doi:10.1016/S0140-6736(24)01136-X
-
Wong AC, Devason AS, Umana IC, et al. Serotonin reduction in post-acute sequelae of viral infection. Cell. 2023;186(22):4851-67.e20. doi:10.1016/j.cell.2023.09.013
-
Wilhelm F, Cadamuro J, Mink S, et al. Autoantibodies in long COVID: a systematic review. Lancet Infect Dis. 2025. doi:10.1016/S1473-3099(25)00411-6
-
Molnar T, et al. Long COVID and mitochondrial dysfunction: pathophysiology and therapeutic implications. GeroScience. 2024;46:5267-86. doi:10.1007/s11357-024-01165-5
-
Bramante CT, Buse JB, Liebovitz D, et al. Outpatient treatment of COVID-19 and incidence of post-COVID-19 condition over 10 months (COVID-OUT): a multicentre, randomised, quadruple-blind, parallel-group, phase 3 trial. Lancet Infect Dis. 2023;23(10):1119-29. doi:10.1016/S1473-3099(23)00299-2
-
Sawano M, et al. Nirmatrelvir-ritonavir versus placebo-ritonavir in individuals with long COVID in the USA (PAX LC): a double-blind, randomised, placebo-controlled, phase 2, decentralised trial. Lancet Infect Dis. 2025;25(8):936-46. doi:10.1016/S1473-3099(25)00073-8
-
Ozawa T, Terai H, Tanaka H, et al. Japanese nationwide survey to track the impact of long COVID over 3 years. Environ Health Prev Med. 2025;30:84. doi:10.1265/ehpm.25-00293
-
Hou Y, Gu T, Ni Z, et al. Global Prevalence of Long COVID, Its Subtypes, and Risk Factors: An Updated Systematic Review and Meta-analysis. Open Forum Infect Dis. 2025;12(9):ofaf533. doi:10.1093/ofid/ofaf533
-
厚生労働省. 新型コロナウイルス感染症の罹患後症状(いわゆる後遺症)について. https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/0000121431_00402.html(参照日: 2026-04-09)
-
厚生労働省. 各都道府県における罹患後症状に悩む方の診療をしている医療機関リスト. https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/kenkou_iryou/covid19-kikokusyasessyokusya_00005.html(参照日: 2026-04-09)
-
Tsampasian V, et al. Risk Factors Associated With Post-COVID-19 Condition: A Systematic Review and Meta-analysis. JAMA Intern Med. 2023;183(6):566-80. doi:10.1001/jamainternmed.2023.0750
-
Bowe B, Xie Y, Al-Aly Z. Postacute sequelae of COVID-19 at 2 years. Nat Med. 2023;29(9):2347-57. doi:10.1038/s41591-023-02521-2
-
Cai M, Xie Y, Topol EJ, Al-Aly Z. Three-year outcomes of post-acute sequelae of COVID-19. Nat Med. 2024;30(6):1564-73. doi:10.1038/s41591-024-02987-8
-
Al-Aly Z, et al. Long COVID after breakthrough SARS-CoV-2 infection. Nat Med. 2022;28:1461-67. doi:10.1038/s41591-022-01840-0
-
Bowe B, et al. Acute and postacute sequelae associated with SARS-CoV-2 reinfection. Nat Med. 2022;28:2398-2405. doi:10.1038/s41591-022-02051-3
-
Hampshire A, et al. Cognition and Memory after Covid-19 in a Large Community Sample. N Engl J Med. 2024;390(9):806-18. doi:10.1056/NEJMoa2311330
-
Klein J, et al. Distinguishing features of long COVID identified through immune profiling. Nature. 2023;623:139-48. doi:10.1038/s41586-023-06651-y
-
Aid M, Boero-Teyssier V, McMahan K, et al. Long COVID involves activation of proinflammatory and immune exhaustion pathways. Nat Immunol. 2026;27(1):61-71. doi:10.1038/s41590-025-02353-x
-
Geng LN, et al. Nirmatrelvir-Ritonavir and Symptoms in Adults With Postacute Sequelae of SARS-CoV-2 Infection: The STOP-PASC Randomized Clinical Trial. JAMA Intern Med. 2024;184(9):1024-34. doi:10.1001/jamainternmed.2024.2007
-
WHO. A clinical case definition of post COVID-19 condition by a Delphi consensus. 2021. https://www.who.int/publications/i/item/WHO-2019-nCoV-Post_COVID-19_condition-Clinical_case_definition-2021.1(参照日: 2026-04-09)
よくある質問
コロナ後遺症(Long COVID)とは何ですか?
コロナ後遺症はどのくらいの人に起きますか?
コロナ後遺症の原因は何ですか?
コロナ後遺症に有効な治療法はありますか?
コロナ後遺症かもしれないとき、何科を受診すればいいですか?
コロナ後遺症はいつ治りますか?
その他シリーズで読む
同じシリーズの他の記事です。気になるところから読み進めてみてください。
- 感染性心内膜炎 JCS 2026ガイドライン・9年ぶり改訂で現場は何が変わるか
JCS 2026感染性心内膜炎ガイドラインの改訂点を、2023 Duke-ISCVID・ESC 2023・POET・EASEと重ねて整理。診断・治療・外科・予防の4軸で現場の変化を感染症専門医が解説。
