ベイフォータス(ニルセビマブ)の効果とアブリスボとの使い分けを感染症専門医が解説

CDCの2025年の報告によると、米国の2024-25年RSVシーズンで、生後0〜7か月の赤ちゃんのRSウイルス関連入院が、2018-20年のシーズンと比べて28〜43%減少しました。母親が妊娠中に打つRSVワクチン(アブリスボ)と、赤ちゃんに直接打つモノクローナル抗体製剤「ベイフォータス(ニルセビマブ)」が本格的に使われ始めた最初のシーズンの成果と考えられています。
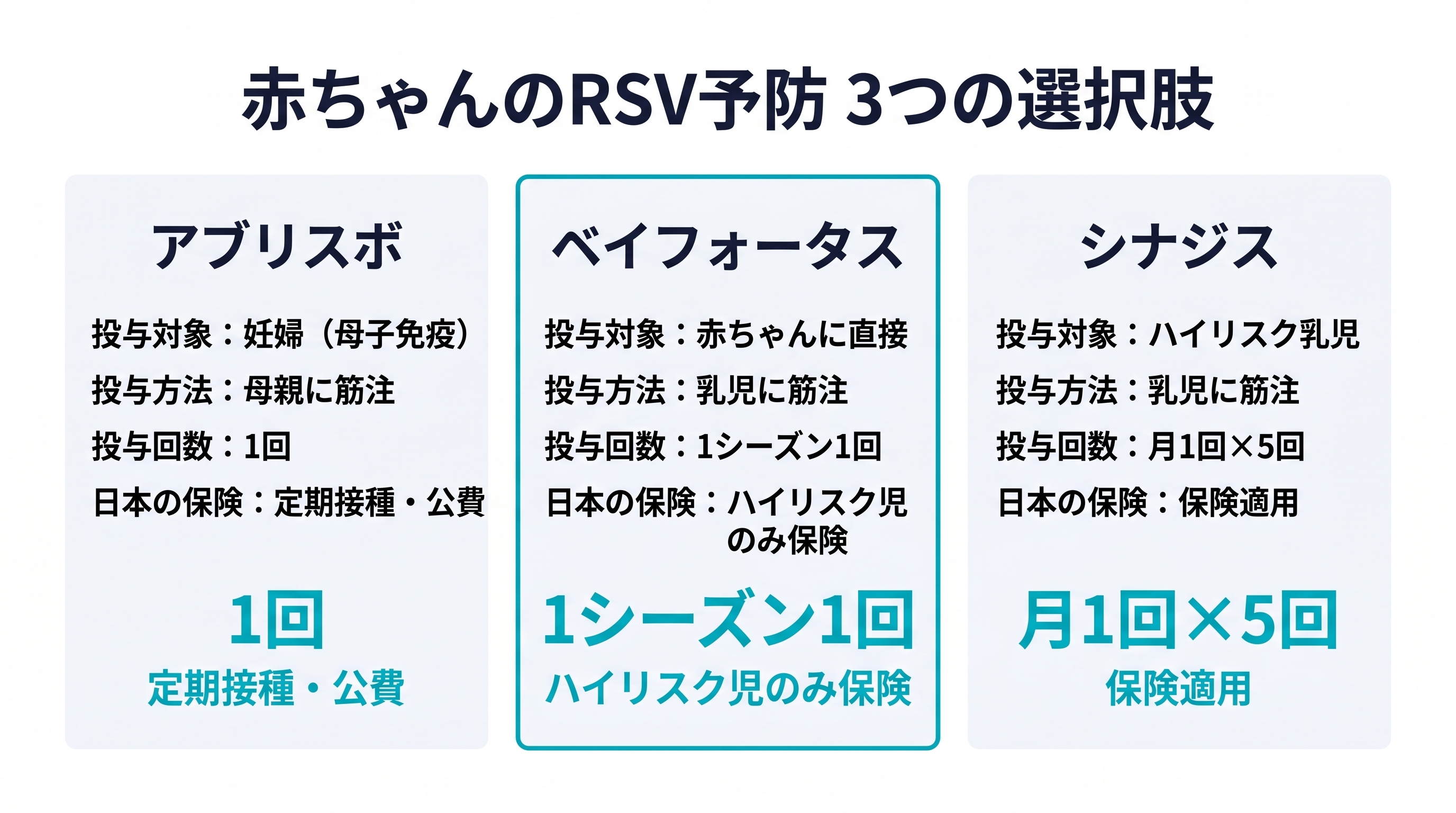
日本でもベイフォータスは2024年に承認され、使えるようになりました。ただ、保険で使えるのはハイリスクの赤ちゃんだけ。健康な赤ちゃんが受ける場合は自費です。「アブリスボ」「ベイフォータス」「シナジス」——名前が増えて、何をどう選べばいいのか分かりにくい、という声も外来でよく聞きます。
この記事のポイント
RSウイルスと「2つの予防戦略」
RSウイルス(RSV)は、2歳までにほぼすべての子どもが一度は感染する、ありふれた呼吸器ウイルスです。多くの成人ではかぜ様症状で終わりますが、高齢者や基礎疾患のある方では重症化することがあります。そして、生後6か月未満の赤ちゃんには特別な注意が必要です。
免疫が未熟なこの時期に感染すると、細気管支炎や肺炎に進展することがあります。日本の疫学データでも、1歳未満のRSV関連入院率は年によって0.5〜2%で推移します。入院した赤ちゃんの多くは、早産でも基礎疾患があるわけでもない、健康な正期産児です。一般の赤ちゃん全員に関係する話なのです。
この「最初のRSVシーズンをどう乗り切るか」に対して、現代医療は2つのアプローチを持っています。
ひとつは、母親が妊娠中にワクチンを接種し、胎盤を通じて赤ちゃんに抗体を届ける「母子免疫」の仕組み(アブリスボ)。もうひとつは、医薬品として製剤化された抗体を、赤ちゃんに直接注射する方法(ベイフォータス・シナジス)です。
どちらも最終的に赤ちゃんが「RSウイルスに対する抗体を持った状態」を作るのは同じですが、抗体を届けるルートが違います。この違いが、使い分けを決める骨格になります。
ベイフォータスとは
ベイフォータス(一般名:ニルセビマブ)は、赤ちゃんに直接投与する長時間作用型のモノクローナル抗体製剤です。ワクチンではありません。
ベイフォータスには、設計上の2つの工夫があります。
1つめは、抗体そのものを直接届けるという発想です。ワクチンは、体に抗原を入れて免疫系に「練習」をさせ、自分で抗体を作れるようにする仕組みですが、ベイフォータスは違います。医薬品として製造された抗体そのものを、赤ちゃんに注射する。免疫系の練習時間を待たずに、その日から防御が立ち上がります。
2つめは、抗体が体内で壊れにくくなるよう分子を改変している点です。これによって、1回の筋肉注射でRSVシーズン全体(5〜6か月)をカバーできる設計になっています。
これは、臨床現場から見たベイフォータスの最大の特徴です。従来使われていたシナジス(パリビズマブ)は、シーズン中に月1回×5回の注射が必要でした。ベイフォータスなら1シーズン1回で済む。通院の負担が大きく減り、接種もれのリスクも小さくなります。
有効性を支えるエビデンス
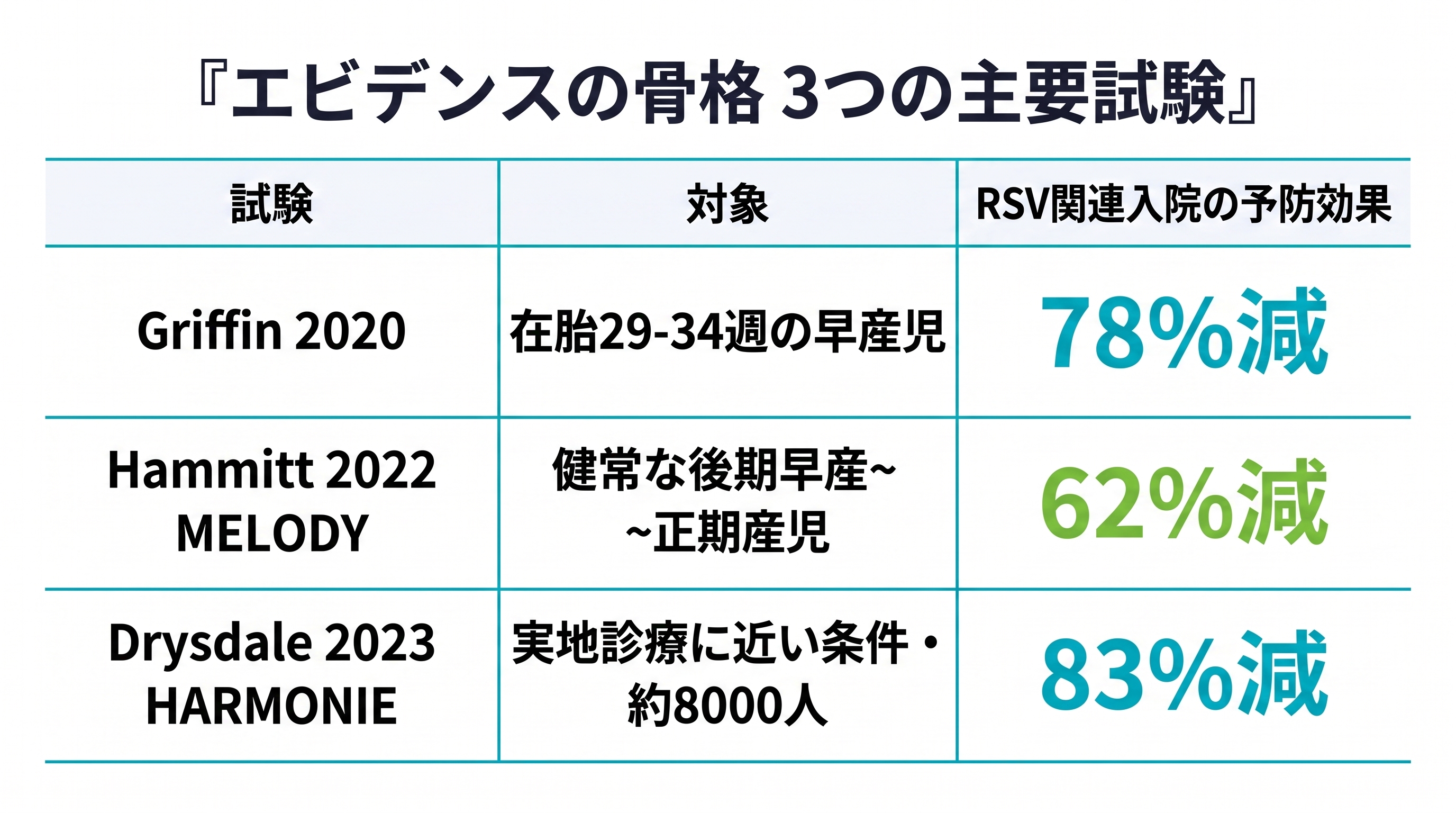
ベイフォータスの効果は、段階を追って確認されてきました。中心となるのは、一般乳児を対象にしたMELODY試験とHARMONIE試験、そして承認後の米国での実地データです。
MELODY試験:健常な正期産児での効果
対象を、健康な後期早産児(在胎35週以上)から正期産児まで広げた国際共同第III相試験です。日本の施設も参加しており、日本人の赤ちゃんのデータも含まれています。約1,490人を2:1で無作為化し、医療機関受診を要するRSV下気道感染を74.5%、RSV関連入院を62.1%予防しました。
この試験の意義は、「ハイリスク児だけの薬」から「一般の赤ちゃんにも使える予防策」へと、位置づけを一気に広げた点にあります。
HARMONIE試験:通常診療に近い条件で入院予防を確認
英仏独の通常診療に近い条件で、約8,000人の乳児を対象にした臨床試験です。主要評価項目を「RSV関連入院」に置いたところ、入院予防効果83.21%、180日の追跡でも82.7%を維持しました。「本当に入院を防ぐのか」という臨床の核心に正面から答えた試験で、導入判断に最も直結する論文です。
米国の実地データ:現場でも効いている
CDCによると、2023-24シーズンのベイフォータス投与児の入院予防効果は90%(95%信頼区間75〜96%)と報告されています。翌2024-25シーズンには、0〜7か月児のRSV関連入院率が、2つの監視システム(RSV-NETで43%、NVSNで28%)で2018-20年と比べて低下しました。ただし2025年の数字は母体ワクチンとの合算効果で、ベイフォータス単独の効果ではない点に注意が必要です。
いずれにせよ、臨床試験の結果が現場でも再現される方向性が見えてきています。
副反応と安全性
ベイフォータスの副反応のうち頻度が高いのは、発疹・注射部位反応・発熱で、いずれも0.1〜1%程度です。軽度〜中等度で、1〜2日で自然に軽快することがほとんどです。
重大な副作用として、日本の添付文書にはアナフィラキシーと血小板減少が記載されています。他のモノクローナル抗体でもまれに報告される事象で、注意深い観察が推奨されています。
接種後の観察の目安として、注射部位の痛みや軽い発熱・発疹は、水分を取りながら普段どおりの生活で問題ありません。一方、顔や唇の腫れ・呼吸のしづらさ・全身のじんま疹・ぐったりして反応が鈍いなどの症状が現れた場合は、アナフィラキシーの可能性があるため救急受診が必要です。こうした症状は接種直後〜当日に起こりやすいため、接種後しばらくは医療機関で様子を見る体制が一般的です。
アブリスボ・シナジスとの使い分け
ベイフォータス・アブリスボ・シナジスの3製剤は、どれか1つが他より絶対的に優れているわけではありません。「誰に」「いつ」「どの制度条件で」使うかで最適解が変わる仕組みになっています。2025年8月改訂の日本小児科学会コンセンサスガイドラインをもとに、使い分けを整理します。
判断軸は、大きく3つです。
- 母体がアブリスボを接種したか、接種から出生までの期間はどうか(境目はおおむね2週間)
- 赤ちゃんがハイリスク児に該当するか
- 日本の保険適用の範囲か
パターン別の選択
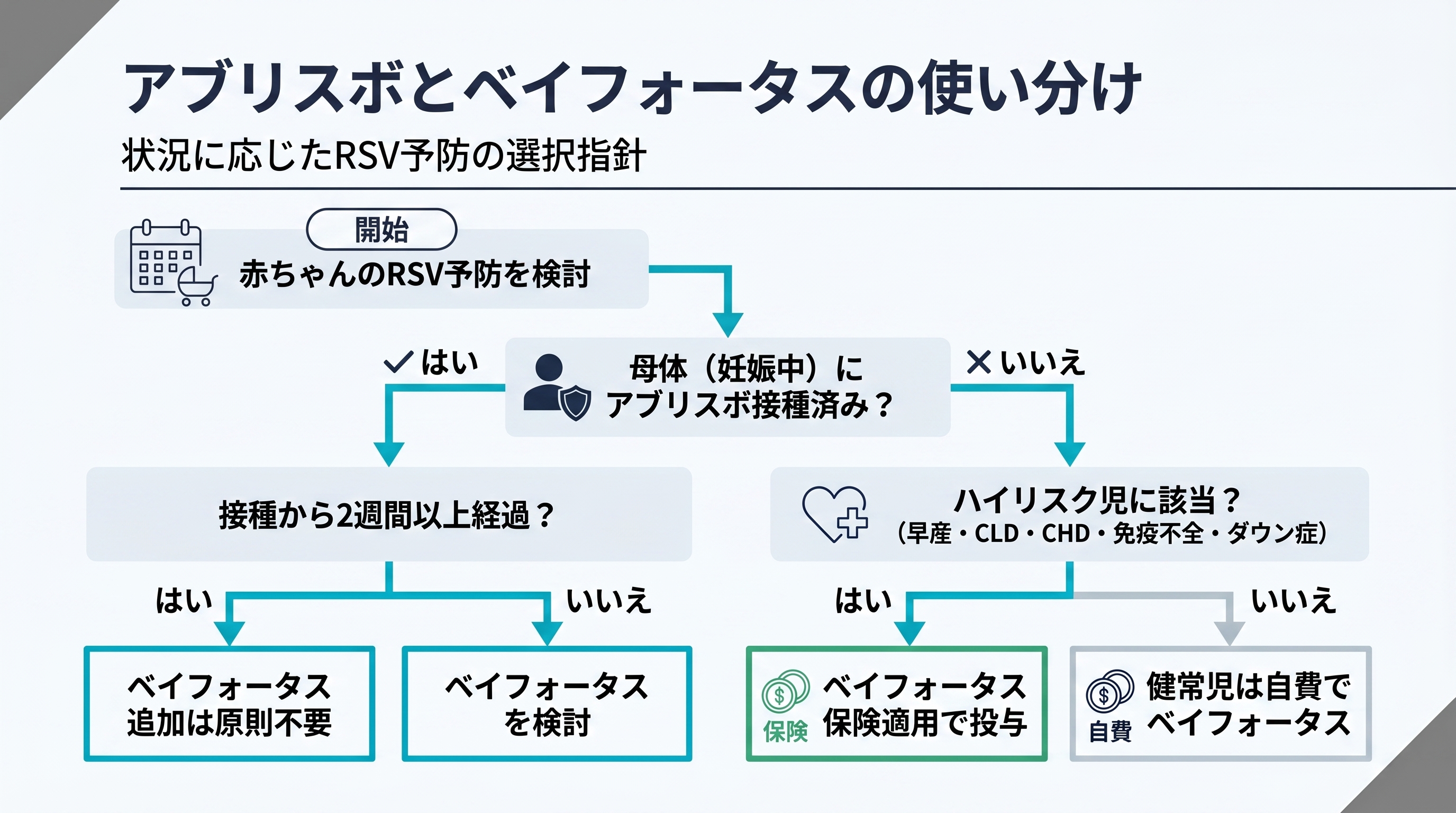
1つめのケースは、妊娠中にアブリスボを接種し、接種から2週間以上経過して健常児として出生した場合です。抗体が胎盤を通じて赤ちゃんへ移行しているため、原則としてベイフォータスの追加は不要です。
2つめは、アブリスボ接種後2週間以内の出生、または抗体の移行が不十分と考えられる場合です。ベイフォータス投与を検討します。健常児の場合は自費診療、ハイリスク児は保険適用になります。
3つめは、ハイリスク児(早産・慢性肺疾患・先天性心疾患・免疫不全・ダウン症など)の場合です。アブリスボ接種の有無にかかわらず、ベイフォータスが保険適用で使えます。1シーズン1回で済むため、月1回×5回の通院が必要だったシナジスと比べて、投与回数の負担が大きく減ります。
ベイフォータスとシナジスの使い分け
ハイリスク児に使えるモノクローナル抗体製剤は、ベイフォータスとシナジス(パリビズマブ)の2つです。日本小児科学会のガイドラインでは、早産・慢性肺疾患・先天性心疾患・免疫不全・ダウン症などの保険適用条件にあてはまる場合は、どちらも使用可能とされています。実際には、投与回数の少なさからベイフォータスが選ばれることが多くなっています。
一方、肺低形成・気道狭窄・先天性食道閉鎖症・先天代謝異常症・神経筋疾患などの一部の疾患では、シナジスのみが保険適用で、ベイフォータスは保険適用外です。これらの疾患のお子さんは、主治医とシナジスの使用について相談してください。
母子手帳の記載が、産科・小児科連携の起点
産科と小児科の連携で大事なのは、母子健康手帳への「アブリスボ接種日」の記載です。出生後の判断はこの情報が出発点になります。妊娠中にアブリスボを接種したら、接種日を必ず母子手帳に記録してもらってください。
日本での現状
ここが、日本のベイフォータスを語るうえで最も分かりにくい部分です。
日本のPMDAは、ベイフォータスに対して次の2つの効能を承認しています。ひとつは、ハイリスク児における発症抑制(健康保険が適用される)。もうひとつは、その他のすべての新生児・乳児における予防(健康保険は適用されず、自費診療)です。
つまり、添付文書上は「初回流行期の全新生児・乳児」に使えることになっている一方、保険で使えるのはハイリスク児に限られています。健康な正期産児にベイフォータスを打つこと自体は、医学的には合理的な選択肢ですが、制度上は自費の選択になる。このギャップが、日本の特殊な状況を生んでいます。
対照的に、米国ではCDCのACIP(予防接種諮問委員会)が2023年に、初回RSVシーズンに入る生後8か月未満の乳児を推奨対象としてベイフォータスを位置づけ、2023/2024シーズンから実装が始まりました。実務上は、母体ワクチンが未接種・接種歴不明、または接種後14日以内に出生した乳児など、母体由来の抗体が十分でないケースで乳児側への抗体投与が推奨されるという整理です。スペイン・フランスなど欧州各国でも導入が進んでいます。
日本小児科学会は2024年12月に厚生労働省へ、全新生児・乳児への提供体制整備を求める要望書を提出しました。厚生科学審議会の小委員会でも定期接種化の議論が続いています。三重県では2025年4月から大規模疫学研究「SYMPHONIE」が始まっており、日本国内での実地データが蓄積されていく予定です。
接種を検討される方へ
立場によって次に取れる行動は変わります。ご自身の状況に近いところから読んでください。
妊娠中の方
2026年4月から妊婦の定期接種(公費)が始まっています。アブリスボの接種を最優先に考え、出産予定日の2週間以上前までに済ませておくのが理想です。詳しくは関連記事「アブリスボ(RSV母子免疫ワクチン)」をご覧ください。接種した場合は、接種日を母子健康手帳に必ず記載してもらってください。
アブリスボを接種した赤ちゃんの保護者
接種から2週間以上経過してから生まれた健常児なら、ベイフォータスの追加は原則不要です。不安がある場合は、小児科で母子手帳を確認しながら相談してみてください。
ハイリスク児の保護者
早産・慢性肺疾患・先天性心疾患・免疫不全・ダウン症などに該当するお子さんは、小児科でベイフォータスが保険適用で処方できます。自分のお子さんがハイリスク児にあてはまるか判断に迷う場合は、出産した産科や現在通院中の小児科で確認してください。シーズン開始前の投与計画を主治医と相談してください。
健常児だが接種を希望する保護者
日本では自費診療になります。助成の有無は自治体ごとに異なるため、お住まいの自治体や産院・地域の小児科で確認してみてください。
家族に高齢の方がいる場合
RSウイルスは高齢者にとっても重症化リスクのある感染症で、日本では60歳以上の方を対象にした成人向けRSVワクチンも承認されています。ご家族に高齢の方がいる場合は、あわせて「60歳を過ぎたら、RSウイルスワクチンは打ったほうがいい?」もご覧ください。
赤ちゃんのRSウイルス予防は、アブリスボによる母子免疫、ベイフォータスによる直接投与、そしてシナジスが共存する時代に入りました。どれか1つが絶対的に優れているのではなく、母体の接種状況・赤ちゃんのリスク分類・日本の保険制度という3つの軸で、その子にとって最適な選択を決めていく形です。
外来で妊婦さんや保護者の方からRSウイルスについて聞かれると、不安より先に「名前が多すぎて混乱している」という声をよく耳にします。アブリスボ、ベイフォータス、シナジス、パリビズマブ、ニルセビマブ。呼び方が違うだけで混乱しやすい領域です。この記事が、ご自身の状況に合わせて判断するための手元の地図として役に立てば幸いです。
参考文献
-
Hammitt LL, Dagan R, Yuan Y, et al. Nirsevimab for Prevention of RSV in Healthy Late-Preterm and Term Infants. N Engl J Med. 2022;386(9):837-846. doi:10.1056/NEJMoa2110275
-
Drysdale SB, Cathie K, Flamein F, et al. Nirsevimab for Prevention of Hospitalizations Due to RSV in Infants. N Engl J Med. 2023;389(26):2425-2435. doi:10.1056/NEJMoa2309189
-
Griffin MP, Yuan Y, Takas T, et al. Single-Dose Nirsevimab for Prevention of RSV in Preterm Infants. N Engl J Med. 2020;383(5):415-425. doi:10.1056/NEJMoa1913556
-
Domachowske J, Madhi SA, Simões EAF, et al. Safety of Nirsevimab for RSV in Infants with Heart or Lung Disease or Prematurity. N Engl J Med. 2022;386(9):892-894. doi:10.1056/NEJMc2112186
-
Moline HL, Tannis A, Toepfer AP, et al. Early Estimate of Nirsevimab Effectiveness for Prevention of Respiratory Syncytial Virus-Associated Hospitalization Among Infants Entering Their First Respiratory Syncytial Virus Season - New Vaccine Surveillance Network, October 2023-February 2024. MMWR Morb Mortal Wkly Rep. 2024;73(9):209-214. https://www.cdc.gov/mmwr/volumes/73/wr/mm7309a4.htm
-
Patton ME, Moline HL, Whitaker M, et al. Interim Evaluation of Respiratory Syncytial Virus Hospitalization Rates Among Infants and Young Children After Introduction of Respiratory Syncytial Virus Prevention Products - United States, October 2024-February 2025. MMWR Morb Mortal Wkly Rep. 2025;74(16):273-281. https://www.cdc.gov/mmwr/volumes/74/wr/mm7416a1.htm
-
日本小児科学会予防接種・感染症対策委員会. 日本におけるニルセビマブの使用に関するコンセンサスガイドライン(2025年8月31日改訂版). https://www.jpeds.or.jp/uploads/files/20250831Beyfortus_GL.pdf(参照日: 2026-04-19)
-
厚生労働省. 第27回厚生科学審議会予防接種・ワクチン分科会予防接種基本方針部会ワクチン評価に関する小委員会 資料1-1. 2024年9月4日. https://www.mhlw.go.jp/content/10900000/001299541.pdf(参照日: 2026-04-19)
よくある質問
ベイフォータスは定期接種ですか?公費で接種できますか?
ベイフォータスとシナジス(パリビズマブ)は何が違うのですか?
アブリスボを妊娠中に接種した場合、赤ちゃんにもベイフォータスは必要ですか?
ベイフォータスの効果はどれくらい続きますか?
ベイフォータスの副反応は?
ベイフォータスとアブリスボ、どちらが『より優れている』のですか?
RSウイルス予防シリーズで読む
同じシリーズの他の記事です。気になるところから読み進めてみてください。
- RSウイルスワクチン 60歳以上の選び方|3種類の違いを専門医が比較
60歳以上のRSウイルスワクチン、日本で打てる3種類を比較。有効率82〜94%のデータや副反応の違いなど、選ぶポイントを感染症専門医がまとめました。
- アブリスボの早産リスク|MATISSE試験の実データと接種時期を感染症専門医が解説
MATISSE試験で早産はワクチン群5.7%・プラセボ群4.7%(統計的有意差なし)。約7,400人のデータが示す実リスクと、妊娠28〜36週に接種時期が限定された理由を感染症専門医が解説します。2026年4月定期接種開始。
